Fobi – Fobia
Sebuah fobia adalah jenis gangguan kecemasan yang didefinisikan oleh ketakutan terus-menerus dan berlebihan dari suatu obyek atau situasi. [1] Fobia biasanya menimbulkan rasa takut yang cepat dan muncul lebih dari enam bulan. [1] Orang yang terkena dampak berusaha keras untuk menghindari situasi atau objek, ke tingkat yang lebih besar dari bahaya yang sebenarnya ditimbulkan. [1] Jika objek atau situasi yang ditakuti tidak dapat dihindari, orang yang terkena dampak akan mengalami kesulitan yang signifikan . [1] Dengan fobia darah atau cedera , pingsan dapat terjadi. [1] Agoraphobia sering dikaitkan denganserangan panik . [6] Biasanya seseorang memiliki fobia pada sejumlah objek atau situasi. [1]
| Fobi | |
|---|---|
| The takut laba-laba adalah salah satu yang paling fobia umum | |
| Keistimewaan | Psikiatri , psikologi klinis |
| Gejala | Takut pada suatu objek atau situasi [1] |
| Komplikasi | Bunuh diri [1] |
| Onset biasa | Cepat [1] |
| Durasi | Lebih dari enam bulan [1] |
| Jenis | Fobia spesifik , fobia sosial , agorafobia [1] [2] |
| Penyebab | Tidak diketahui, beberapa efek genetik [3] |
| Pengobatan | Terapi pemaparan , konseling , pengobatan [4] [5] [2] |
| Pengobatan | Antidepresan , benzodiazepin , beta-blocker [4] |
| Frekuensi | Fobia spesifik : ~ 5% [1] Fobia sosial : ~ 5% [6] Agorafobia : ~ 2% [6] |
Fobia dapat dibagi menjadi fobia spesifik , fobia sosial , dan agorafobia . [1] [2] Jenis fobia spesifik meliputi fobia pada hewan tertentu, situasi lingkungan alami, darah atau cedera, dan situasi tertentu. [1] Yang paling umum adalah takut akan laba-laba , takut ular , dan takut ketinggian . [7] Kadang-kadang mereka dipicu oleh pengalaman negatif dengan objek atau situasi. [1] Fobia sosial adalah ketika situasi ditakuti karena orang tersebut khawatir tentang orang lain yang menilai mereka. [1]Agoraphobia adalah ketika ketakutan akan suatu situasi terjadi karena dirasakan bahwa pelarian tidak mungkin terjadi. [1]
Dianjurkan agar fobia spesifik diobati dengan terapi pajanan di mana orang tersebut diperkenalkan dengan situasi atau objek yang bersangkutan sampai rasa takut itu hilang. [2] Obat-obatan tidak berguna pada fobia jenis ini. [2] Fobia sosial dan agorafobia sering diobati dengan kombinasi konseling dan pengobatan. [4] [5] Obat yang digunakan termasuk antidepresan , benzodiazepin , atau beta-blocker . [4]
Fobia spesifik memengaruhi sekitar 6-8% orang di dunia Barat dan 2-4% orang di Asia, Afrika, dan Amerika Latin pada tahun tertentu. [1] Fobia sosial memengaruhi sekitar 7% orang di Amerika Serikat dan 0,5-2,5% orang di seluruh dunia. [6] Agoraphobia menyerang sekitar 1,7% orang. [6] Wanita dipengaruhi sekitar dua kali lebih sering daripada pria. [1] [6] Biasanya onsetnya sekitar usia 10 hingga 17. [1] [6] Tarifnya menjadi lebih rendah saat orang bertambah usia. [1] [6] Orang dengan fobia berisiko lebih tinggi untuk bunuh diri . [1]
Klasifikasi
Sebagian besar fobia diklasifikasikan ke dalam tiga kategori dan, menurut Manual Diagnostik dan Statistik Gangguan Mental, Edisi Kelima ( DSM-V ), fobia tersebut dianggap sebagai sub-jenis gangguan kecemasan. Kategori-kategori tersebut adalah:
1. Fobia spesifik : Takut pada objek atau situasi sosial tertentu yang segera mengakibatkan kecemasan dan kadang-kadang dapat menyebabkan serangan panik. Fobia spesifik dapat dibagi lagi menjadi empat kategori: tipe hewan, tipe lingkungan alami, tipe situasional, tipe cedera injeksi darah. [8]
2. Agoraphobia : ketakutan umum untuk meninggalkan rumah atau daerah ‘aman’ yang akrab, dan kemungkinan serangan panik yang mungkin terjadi. Ini juga dapat disebabkan oleh berbagai fobia spesifik seperti takut ruang terbuka, malu sosial (agoraphobia sosial), takut kontaminasi (takut kuman, mungkin rumit oleh gangguan obsesif-kompulsif ) atau PTSD ( gangguan stres pasca trauma ) terkait dengan trauma yang terjadi di luar pintu.
3. Fobia sosial , juga dikenal sebagai gangguan kecemasan sosial, adalah ketika situasi ditakuti karena orang khawatir tentang orang lain menilai mereka. [1]
Fobia bervariasi dalam tingkat keparahan di antara individu. Beberapa individu dapat dengan mudah menghindari subjek dari ketakutan mereka dan menderita kecemasan yang relatif ringan atas ketakutan itu. Yang lain menderita serangan panik penuh dengan semua gejala penonaktifan yang terkait. Kebanyakan orang mengerti bahwa mereka menderita ketakutan irasional, tetapi tidak berdaya untuk mengesampingkan reaksi panik mereka. Orang-orang ini sering melaporkan pusing, kehilangan kontrol kandung kemih atau usus, takipnea , perasaan sakit, dan sesak napas. [9]
Fobia tertentu
Fobia spesifik adalah ketakutan yang ditandai dan persisten terhadap suatu objek atau situasi. Fobia spesifik juga termasuk ketakutan kehilangan kontrol, panik, dan pingsan karena pertemuan dengan fobia. [10] Fobia spesifik didefinisikan dalam kaitannya dengan objek atau situasi sedangkan fobia sosial menekankan ketakutan sosial dan evaluasi yang mungkin menyertainya.
DSM memecah fobia spesifik menjadi lima subtipe: hewan, lingkungan alam, cedera injeksi darah, situasi dan lain-lain. [11] Pada anak-anak, fobia cedera-injeksi-darah dan fobia yang melibatkan hewan, lingkungan alami (kegelapan) biasanya berkembang antara usia 7 dan 9, dan ini mencerminkan perkembangan normal. Selain itu, fobia spesifik paling umum terjadi pada anak-anak berusia antara 10 dan 13. [12 fobia sosial
Lihat juga: Gangguan kecemasan sosial
Tidak seperti fobia tertentu, fobia sosial termasuk ketakutan akan situasi publik dan pengawasan, yang mengarah pada rasa malu atau penghinaan dalam kriteria diagnostik.
Penyebab
Lingkungan
Rachman mengusulkan tiga jalur untuk memperoleh pengkondisian rasa takut: pengkondisian klasik, akuisisi perwakilan dan akuisisi informasi / pengajaran. [13]
Banyak kemajuan dalam memahami perolehan respons ketakutan pada fobia dapat dikaitkan dengan pengkondisian klasik (model Pavlovian). [14] Ketika sebuah rangsangan permusuhan dan yang netral dipasangkan bersama, misalnya ketika sengatan listrik diberikan di ruangan tertentu, subjek dapat mulai takut tidak hanya kejutan tetapi juga ruangan. Dalam istilah perilaku, ini digambarkan sebagai stimulus terkondisi (CS) (ruangan) yang dipasangkan dengan stimulus tidak berkondisi permusuhan (UCS) (kejutan) , yang mengarah ke respon terkondisi (CR) (takut untuk ruangan) ( CS + UCS = CR). [14] Misalnya, dalam kasus takut ketinggian (acrophobia), CS adalah ketinggian seperti balkon di lantai atas gedung bertingkat tinggi. UCS berasal dari peristiwa permusuhan atau trauma dalam kehidupan seseorang, seperti hampir jatuh dari ketinggian. Ketakutan asli hampir jatuh terkait dengan berada di tempat yang tinggi, yang mengarah ke rasa takut ketinggian. Dengan kata lain, CS (ketinggian) yang terkait dengan UCS permusuhan (hampir jatuh) mengarah ke CR (takut) . Model pengkondisian langsung ini, meskipun sangat berpengaruh dalam teori akuisisi rasa takut, bukan satu-satunya cara untuk mendapatkan fobia.
Perolehan rasa takut yang berubah-ubah adalah belajar untuk takut akan sesuatu, bukan dengan pengalaman ketakutan subjek sendiri, tetapi dengan melihat orang lain bereaksi dengan ketakutan ( pembelajaran observasional ). Misalnya, ketika seorang anak melihat orang tua bereaksi dengan takut terhadap seekor binatang, anak itu juga bisa takut terhadap binatang itu. [15] Melalui pembelajaran observasional, manusia dapat belajar untuk takut pada benda-benda yang berpotensi berbahaya — suatu reaksi yang juga diamati pada primata lain. [16] Dalam sebuah penelitian yang berfokus pada primata non-manusia, hasilnya menunjukkan bahwa primata belajar untuk takut pada ular dengan cepat setelah mengamati reaksi ketakutan orangtua. [16] Peningkatan perilaku ketakutan diamati ketika primata non-manusia terus mengamati reaksi ketakutan orangtua mereka. [16]Meskipun pembelajaran observasional telah terbukti efektif dalam menciptakan reaksi ketakutan dan fobia, itu juga telah menunjukkan bahwa dengan secara fisik mengalami suatu peristiwa, kemungkinan peningkatan perilaku ketakutan dan fobia. [16] Dalam beberapa kasus, secara fisik mengalami suatu peristiwa dapat meningkatkan ketakutan dan fobia lebih daripada mengamati reaksi menakutkan primata manusia atau non-manusia lainnya.
Akuisisi ketakutan informasi / instruksional adalah belajar untuk takut akan sesuatu dengan mendapatkan informasi. Misalnya, takut kawat listrik setelah mendengar bahwa menyentuhnya menyebabkan sengatan listrik. [17]
Respons ketakutan yang dikondisikan terhadap suatu objek atau situasi tidak selalu merupakan fobia. Untuk memenuhi kriteria fobia, harus ada juga gejala gangguan dan penghindaran. Kerusakan didefinisikan sebagai tidak dapat menyelesaikan tugas rutin baik pekerjaan, akademik atau sosial. Dalam akrofobia, gangguan pekerjaan dapat terjadi karena tidak mengambil pekerjaan semata-mata karena lokasinya di lantai atas sebuah gedung, atau secara sosial tidak berpartisipasi dalam acara sosial di taman hiburan. Aspek penghindaran didefinisikan sebagai perilaku yang menghasilkan penghilangan peristiwa permusuhan yang sebaliknya akan terjadi, dengan tujuan mencegah kecemasan. [18]
Mekanisme
Daerah otak yang terkait dengan fobia [19]
Di bawah celah lateral di korteks serebral , insula, atau korteks insular , otak telah diidentifikasi sebagai bagian dari sistem limbik , bersama dengan gyrus cingulated , hippocampus , corpus callosum dan korteks terdekat lainnya. Sistem ini telah ditemukan memainkan peran dalam pemrosesan emosi [20] dan insula, khususnya, dapat berkontribusi melalui perannya dalam mempertahankan fungsi otonom . [21] Studi oleh Critchley et al. menunjukkan insula sebagai yang terlibat dalam pengalaman emosi dengan mendeteksi dan menafsirkan rangsangan yang mengancam. [22]Studi serupa yang terlibat dalam pemantauan aktivitas insula menunjukkan korelasi antara peningkatan aktivasi insular dan kecemasan. [20]
Di lobus frontal, korteks lain yang terlibat dengan fobia dan ketakutan adalah korteks cingulate anterior dan korteks prefrontal medial . Dalam pengolahan rangsangan emosional, penelitian tentang reaksi fobia terhadap ekspresi wajah menunjukkan bahwa area ini terlibat dalam pemrosesan dan merespons rangsangan negatif. [23] The ventromedial prefrontal cortex yang telah dikatakan untuk mempengaruhi amigdala dengan memantau reaksi terhadap rangsangan emosional atau bahkan kenangan menakutkan. [20] Paling khusus, medial prefrontal cortexaktif selama kepunahan rasa takut dan bertanggung jawab atas kepunahan jangka panjang. Stimulasi area ini mengurangi respon rasa takut yang terkondisi, sehingga perannya mungkin dalam menghambat amigdala dan reaksinya terhadap rangsangan yang menakutkan. [24]
Hippocampus adalah struktur berbentuk tapal kuda yang memainkan peran penting dalam sistem limbik otak karena perannya dalam membentuk ingatan dan menghubungkannya dengan emosi dan indera. Ketika berhadapan dengan rasa takut, hippocampus menerima impuls dari amigdala yang memungkinkannya untuk menghubungkan rasa takut dengan indera tertentu, seperti bau atau suara.
Amygdala
The amigdala adalah massa almond berbentuk inti yang terletak jauh di dalam lobus temporal medial otak. Ini memproses peristiwa yang terkait dengan ketakutan dan terkait dengan fobia sosial dan gangguan kecemasan lainnya. Kemampuan amigdala untuk merespons rangsangan yang menakutkan terjadi melalui proses pengondisian rasa takut . Mirip dengan pengkondisian klasik , amigdala belajar untuk mengasosiasikan stimulus terkondisi dengan stimulus negatif atau penghindaran, menciptakan respon ketakutan terkondisi yang sering terlihat pada individu fobia. Dengan cara ini, amigdala bertanggung jawab untuk tidak hanya mengenali rangsangan atau isyarat tertentu sebagai berbahaya tetapi juga memainkan peran dalam penyimpanan rangsangan yang mengancam ke memori. Inti basolateral (atauamigdala basolateral ) dan hippocampus berinteraksi dengan amigdala dalam penyimpanan memori, yang menunjukkan mengapa ingatan sering diingat lebih jelas jika memiliki makna emosional. [25]
Selain ingatan, amigdala juga memicu sekresi hormon yang memengaruhi rasa takut dan agresi . Ketika respons rasa takut atau agresi dimulai, amigdala melepaskan hormon ke dalam tubuh untuk menjadikan tubuh manusia dalam keadaan “waspada”, yang mempersiapkan individu untuk bergerak, berlari, bertarung, dll. [26] Keadaan “waspada” defensif ini dan respons dikenal sebagai respons fight-or-flight . [27]
Di dalam otak, bagaimanapun, respons stres ini dapat diamati pada poros hipotalamus-hipofisis-adrenal (HPA). Sirkuit ini menggabungkan proses menerima rangsangan, menafsirkannya dan melepaskan hormon tertentu ke dalam aliran darah. Neuron sekretoris parvoseluler hipotalamus melepaskan hormon pelepas kortikotropin (CRH), yang dikirim ke hipofisis anterior. Di sini hipofisis melepaskan hormon adrenokortikotropik (ACTH), yang pada akhirnya merangsang pelepasan kortisol . Sehubungan dengan kecemasan, amigdala bertanggung jawab untuk mengaktifkan sirkuit ini, sementara hippocampus bertanggung jawab untuk menekannya. Glukokortikoidreseptor di hippocampus memantau jumlah kortisol dalam sistem dan melalui umpan balik negatif dapat memberitahu hipotalamus untuk berhenti melepaskan CRH. [21]
Studi pada tikus yang direkayasa untuk memiliki konsentrasi CRH yang tinggi menunjukkan tingkat kecemasan yang lebih tinggi, sementara mereka yang direkayasa untuk tidak memiliki atau jumlah reseptor CRH yang rendah kurang cemas. Oleh karena itu, pada orang dengan fobia, jumlah kortisol yang tinggi mungkin ada, atau sebagai alternatif, mungkin terdapat tingkat reseptor glukokortikoid yang rendah atau bahkan serotonin (5-HT). [21]
Gangguan karena kerusakan
Untuk area-area di otak yang terlibat dalam emosi — terutama rasa takut — pemrosesan dan respons terhadap rangsangan emosional dapat secara signifikan diubah ketika salah satu dari area ini menjadi lesi atau rusak. Kerusakan pada area kortikal yang terlibat dalam sistem limbik seperti cingulate cortex atau frontal lobes telah mengakibatkan perubahan emosi yang ekstrem. [21] Jenis kerusakan lain termasuk sindrom Klüver-Bucy dan penyakit Urbach-Wiethe. Pada sindrom Klüver-Bucy, lobektomi temporal, atau pengangkatan lobus temporal, menghasilkan perubahan yang melibatkan rasa takut dan agresi. Secara khusus, pengangkatan lobus ini menghasilkan penurunan rasa takut, menegaskan perannya dalam pengakuan dan respons rasa takut. Kerusakan bilateral pada lobus temporal medial, yang dikenal sebagai penyakit Urbach-Wiethe, menunjukkan gejala yang sama yaitu berkurangnya rasa takut dan agresi, tetapi juga ketidakmampuan mengenali ekspresi emosional, terutama wajah yang marah atau takut. [21]
Peran amigdala dalam ketakutan yang dipelajari mencakup interaksi dengan daerah otak lain dalam sirkuit saraf rasa takut. Sementara lesi di amigdala dapat menghambat kemampuannya untuk mengenali rangsangan yang menakutkan, area lain seperti korteks prefrontal ventromedial dan inti basolateral dari amigdala dapat memengaruhi kemampuan daerah untuk tidak hanya menjadi terkondisi oleh rangsangan yang menakutkan tetapi pada akhirnya memadamkannya. Inti basolateral, melalui menerima info stimulus, mengalami perubahan sinaptik yang memungkinkan amigdala untuk mengembangkan respons terkondisi terhadap rangsangan yang menakutkan. Lesi di bidang ini, oleh karena itu, telah terbukti mengganggu perolehan respon belajar untuk rasa takut. [21]Demikian juga, lesi di korteks prefrontal ventromedial (area yang bertanggung jawab untuk memantau amigdala) telah terbukti tidak hanya memperlambat kecepatan memadamkan respons rasa takut yang dipelajari, tetapi juga seberapa efektif atau kuat kepunahannya. Ini menunjukkan ada jalur atau sirkuit di antara amigdala dan daerah kortikal terdekat yang memproses rangsangan emosional dan mempengaruhi ekspresi emosional, yang semuanya dapat terganggu ketika suatu daerah menjadi rusak. [20]
Diagnosis
Disarankan bahwa istilah kesusahan dan gangguan mempertimbangkan konteks lingkungan orang tersebut selama diagnosis. DSM-IV-TR menyatakan bahwa jika stimulus yang ditakuti, apakah itu objek atau situasi sosial, tidak ada sama sekali di lingkungan, diagnosis tidak dapat dibuat. Contoh dari situasi ini adalah seseorang yang memiliki rasa takut pada tikustetapi tinggal di daerah yang tidak memiliki tikus. Meskipun konsep tikus menyebabkan distres dan gangguan yang nyata pada individu, karena individu tersebut biasanya tidak menemukan tikus, tidak ada kesulitan atau gangguan aktual yang pernah dialami. Disarankan bahwa kedekatan dengan, dan kemampuan untuk melarikan diri dari, stimulus juga dipertimbangkan. Ketika orang fobia mendekati stimulus yang ditakuti, tingkat kecemasan meningkat, dan sejauh mana orang tersebut merasa mereka dapat melarikan diri dari stimulus memengaruhi intensitas ketakutan dalam kejadian seperti mengendarai lift (misalnya kecemasan meningkat di titik tengah antara lantai dan lantai). berkurang ketika lantai tercapai dan pintu terbuka). [28]
perawatan
Ada berbagai metode yang digunakan untuk mengobati fobia. Metode-metode ini termasuk desensitisasi sistematis , relaksasi progresif, realitas virtual , pemodelan, pengobatan dan hipnoterapi.
Terapi
Terapi perilaku kognitif (CBT) dapat bermanfaat dengan membiarkan orang tersebut menantang pikiran atau keyakinan yang disfungsional dengan memperhatikan perasaan mereka sendiri, dengan tujuan orang tersebut akan menyadari bahwa ketakutannya tidak rasional. CBT dapat dilakukan dalam pengaturan grup. Perlakuan desensitisasi bertahap dan CBT sering berhasil, asalkan orang tersebut bersedia menanggung beberapa ketidaknyamanan. [29] [30] Dalam satu uji klinis, 90% orang diamati tidak lagi memiliki reaksi fobia setelah pengobatan CBT yang berhasil. [30] [31] [32] [33]
CBT juga merupakan pengobatan yang efektif untuk fobia pada anak-anak dan remaja dan telah disesuaikan untuk digunakan dengan usia ini. Salah satu contoh program CBT yang ditargetkan untuk anak-anak adalah Kucing Coping . Program perawatan ini dapat digunakan dengan anak-anak antara usia 7 dan 13 tahun untuk mengobati fobia sosial. Program ini berfungsi untuk mengurangi pemikiran negatif, meningkatkan pemecahan masalah dan memberikan pandangan koping fungsional pada anak. [34]Program CBT lain dikembangkan oleh Ann Marie Albano untuk mengobati fobia sosial pada remaja. Program ini memiliki lima tahap: Psikoedukasi, Pengembangan Keterampilan, Pemecahan Masalah, Pemaparan dan Generalisasi serta Pemeliharaan. Psikoedukasi berfokus pada mengidentifikasi dan memahami gejala. Membangun Keterampilan berfokus pada pembelajaran restrukturisasi kognitif, keterampilan sosial dan keterampilan pemecahan masalah. Pemecahan Masalah berfokus pada pengidentifikasian masalah dan menggunakan pendekatan proaktif untuk menyelesaikannya. Paparan melibatkan mengekspos remaja ke situasi sosial dalam pendekatan hirarkis. Akhirnya, Generalisasi dan Pemeliharaan melibatkan mempraktikkan keterampilan yang dipelajari. [35]
Uji klinis yang ditinjau oleh sejawat telah menunjukkan bahwa desensitisasi dan pemrosesan ulang mata (EMDR) efektif dalam mengobati beberapa fobia. Terutama digunakan untuk mengobati gangguan stres pasca-trauma , EMDR telah terbukti efektif dalam mengurangi gejala fobia setelah trauma spesifik, seperti ketakutan pada anjing yang mengikuti gigitan anjing. [36]
Metode lain yang digunakan untuk mengobati orang dengan fobia ekstrem adalah pemaparan yang berkepanjangan, di mana orang tersebut terpapar pada objek ketakutan mereka selama periode waktu yang lama. Teknik ini hanya diuji [ klarifikasi diperlukan ] ketika seseorang telah mengatasi penghindaran, atau melarikan diri dari, objek atau situasi yang ditakuti. Orang-orang dengan sedikit tekanan dari fobia mereka biasanya tidak perlu kontak terlalu lama dengan ketakutan mereka. [37
desensitisasi sistematis
Seorang prajurit menginjak kakinya untuk memadamkan api yang menjulang kakinya saat pelatihan fobia api militer
Metode yang digunakan dalam pengobatan fobia adalah desensitisasi sistematis , suatu proses di mana orang yang mencari bantuan perlahan menjadi terbiasa dengan fobia mereka, dan akhirnya mengatasinya. Desensitisasi sistematis tradisional melibatkan seseorang yang terpapar pada objek yang mereka takuti, sehingga ketakutan dan ketidaknyamanan tidak menjadi berlebihan. Pajanan yang terkendali terhadap stimulus yang memicu kecemasan ini adalah kunci efektivitas terapi pajanan dalam pengobatan fobia spesifik. Telah ditunjukkan bahwa humor adalah alternatif yang sangat baik ketika desensitisasi sistematis tradisional tidak efektif. [38]Desensitisasi sistematis humor melibatkan serangkaian kegiatan perawatan yang terdiri dari kegiatan yang menimbulkan humor dengan objek yang ditakuti. [38] Prosedur relaksasi otot progresif yang telah dipelajari sebelumnya dapat digunakan karena aktivitasnya menjadi lebih sulit di tingkat hierarki seseorang. Relaksasi otot progresif membantu orang merilekskan otot mereka sebelum dan selama paparan objek atau fenomena yang ditakuti.
Pemodelan partisipan, di mana terapis memodelkan bagaimana orang tersebut harus menanggapi ketakutan, telah terbukti efektif untuk anak-anak dan remaja. [39] Ini mendorong orang untuk mempraktikkan perilaku dan memperkuat upaya mereka. Dalam cara yang mirip dengan desensitisasi sistematis, orang dengan fobia secara bertahap diperkenalkan pada objek yang mereka takuti. Perbedaan utama antara pemodelan partisipan dan desensitisasi sistematis melibatkan pengamatan dan pemodelan; pemodelan partisipan meliputi pemodelan terapis dan mengamati perilaku positif selama pemaparan bertahap terhadap objek yang ditakuti. [39]
Terapi realitas virtual adalah teknik lain yang membantu orang fobia menghadapi objek yang ditakuti. Ini menggunakan realitas virtual untuk menghasilkan adegan yang mungkin tidak mungkin atau tidak etis di dunia fisik. Ini menawarkan beberapa keunggulan dibandingkan terapi desensitisasi sistematis. Orang-orang dapat mengontrol adegan dan menanggung lebih banyak paparan daripada yang mungkin mereka hadapi dalam kenyataan. Realitas virtual lebih realistis daripada sekadar membayangkan sebuah adegan — terapi terjadi di ruang pribadi dan perawatannya efisien. [40]
Obat
Obat-obatan dapat membantu mengatur kekhawatiran dan ketakutan akan objek atau situasi yang menakutkan. Obat antidepresan seperti SSRI atau MAOI dapat membantu dalam beberapa kasus fobia. SSRI (antidepresan) bekerja pada serotonin, neurotransmitter di otak. Karena serotonin memengaruhi suasana hati, orang mungkin akan diresepkan antidepresan. Obat penenang seperti benzodiazepine juga dapat diresepkan, yang dapat membantu orang rileks dengan mengurangi jumlah kecemasan yang mereka rasakan. [41] Benzodiazepin mungkin bermanfaat dalam pengobatan akut gejala berat, tetapi rasio risiko-manfaatnya bertentangan dengan penggunaan jangka panjangnya dalam gangguan fobia. [42]Kelas pengobatan ini baru-baru ini terbukti efektif jika digunakan dengan perilaku negatif seperti penyalahgunaan alkohol. [41] Meskipun temuan ini positif, benzodiazepin digunakan dengan hati-hati. Beta blocker adalah pilihan obat lain karena mereka dapat menghentikan efek stimulasi adrenalin, seperti berkeringat, peningkatan denyut jantung, peningkatan tekanan darah, tremor dan perasaan jantung berdebar. [41] Dengan meminum beta-blocker sebelum kejadian fobia, gejala-gejala ini berkurang, menjadikannya tidak terlalu menakutkan.
Hipnoterapi
Hipnoterapi dapat digunakan sendiri dan bersama dengan desensitisasi sistematis untuk mengobati fobia. [43] Melalui hipnoterapi, penyebab fobia yang mendasarinya mungkin terungkap. Fobia mungkin disebabkan oleh peristiwa masa lalu yang orang tersebut tidak ingat, sebuah fenomena yang dikenal sebagai represi. Pikiran menekan kenangan traumatis dari pikiran sadar sampai orang itu siap untuk menghadapinya. Hipnoterapi juga dapat menghilangkan respons terkondisi yang terjadi selama situasi yang berbeda. Orang-orang pertama-tama ditempatkan dalam trans hipnosis, suatu keadaan yang sangat santai [44] di mana alam bawah sadar dapat diambil. Keadaan ini membuat orang lebih terbuka terhadap saran, yang membantu membawa perubahan yang diinginkan. [44] Mengalamatkan ingatan lama secara sadar membantu individu memahami acara dan melihatnya dalam cahaya yang tidak terlalu mengancam.
Epidemiologi
Fobia adalah bentuk umum dari gangguan kecemasan , dan distribusi heterogen berdasarkan usia dan jenis kelamin. Sebuah penelitian di Amerika oleh National Institute of Mental Health (NIMH) menemukan bahwa antara 8,7 persen dan 18,1 persen orang Amerika menderita fobia, [45] menjadikannya penyakit mental yang paling umum di antara wanita dalam semua kelompok umur dan penyakit paling umum kedua di antara pria berusia lebih dari 25 tahun. Antara 4 persen dan 10 persen dari semua anak mengalami fobia spesifik selama hidup mereka, [12] dan fobia sosial terjadi pada satu persen hingga tiga persen anak-anak dan remaja. [46] [47] [48]
Sebuah penelitian di Swedia menemukan bahwa perempuan memiliki jumlah kasus per tahun yang lebih tinggi daripada laki-laki (26,5 persen untuk perempuan dan 12,4 persen untuk laki-laki). [49] Di antara orang dewasa, 21,2 persen wanita dan 10,9 persen pria memiliki fobia tunggal, sementara beberapa fobia terjadi pada 5,4 persen wanita dan 1,5 persen pria. [49] Perempuan hampir empat kali lebih mungkin mengalami ketakutan terhadap binatang daripada laki-laki (12,1 persen pada perempuan dan 3,3 persen pada laki-laki) – dimorfik yang lebih tinggi dibandingkan dengan semua fobia spesifik atau general atau fobia sosial. [49] Fobia sosial lebih sering terjadi pada anak perempuan daripada anak laki-laki, [50] sementara fobia situasional terjadi pada 17,4 persen wanita dan 8,5 persen pria. [49]
masyarakat dan budayaTerminologi
Artikel utama: Daftar fobia
Kata fobia berasal dari bahasa Yunani : φόβος ( phóbos ), yang berarti “keengganan”, “ketakutan” atau “ketakutan mengerikan”. Sistem reguler untuk penamaan fobia tertentu menggunakan awalan berdasarkan kata Yunani untuk objek ketakutan, ditambah akhiran -fobia . Namun, ada banyak fobia yang dinamai dengan awalan Latin, seperti apiphobia alih-alih melissaphobia (takut lebah) atau aviphobia alih-alih ornithophobia (takut burung). Menciptakan istilah-istilah ini adalah semacam permainan kata . Ketakutan seperti itu lebih bersifat psikologis daripada fisiologis dan beberapa istilah ini ditemukan dalam literatur medis. [51] Pada zaman kunoMitologi Yunani, Phobos adalah saudara kembar Deimos (teror).
Kata fobia juga dapat merujuk pada kondisi selain fobia sejati. Misalnya, istilah hidrofobia adalah nama lama untuk rabies , karena keengganan terhadap air adalah salah satu gejala penyakit itu. Fobia spesifik terhadap air disebut aquaphobia . Sebuah hidrofob adalah senyawa kimia yang repels air. Demikian pula, istilah fotofobia biasanya merujuk pada keluhan fisik (keengganan terhadap cahaya karena mata yang meradang atau pupil yang melebar berlebihan), daripada ketakutan terhadap cahaya yang tidak rasional.
Penggunaan non-medis
Sejumlah istilah dengan akhiran -fobia digunakan secara non-klinis untuk menyiratkan ketakutan atau kebencian yang tidak rasional. Contohnya termasuk:
- Chemophobia – Sikap negatif dan ketidakpercayaan terhadap kimia dan bahan kimia sintetis.
- Xenophobia – Takut atau tidak suka pada orang asing atau tidak dikenal, terkadang digunakan untuk menggambarkan kepercayaan dan gerakan politik nasionalistik.
- Homophobia – Sikap dan perasaan negatif terhadap homoseksualitas atau orang-orang yang diidentifikasi atau dianggap sebagai lesbian, gay, biseksual atau transgender ( LGBT ).
Biasanya “fobia” semacam ini digambarkan sebagai ketakutan, ketidaksukaan, ketidaksetujuan, prasangka , kebencian , diskriminasi atau permusuhan terhadap objek “fobia”. [52]
Daftar fobia
The English akhiran -phobia , -phobic , -phobe (dari bahasa Yunani φόβος phobos , “takut”) terjadi pada penggunaan teknis dalam psikiatri untuk kata-kata konstruk yang menggambarkan irasional, tidak normal , tidak beralasan, gigih, atau menonaktifkan takut sebagai gangguan mental (misalnya agoraphobia ), dalam kimia untuk menggambarkan penolakan kimia (misalnya hidrofob ), dalam biologi untuk menggambarkan organisme yang tidak menyukai kondisi tertentu (misalnya acidophobia ), dan dalam kedokteranuntuk menggambarkan hipersensitivitas terhadap stimulus, biasanya sensorik (misalnya fotofobia ). Dalam penggunaan umum, mereka juga membentuk kata-kata yang menggambarkan ketidaksukaan atau kebencian terhadap sesuatu atau subjek tertentu (misalnya homofobia ). Sufiks bersifat antonim dengan -fil- .
Untuk informasi lebih lanjut tentang sisi kejiwaan, termasuk bagaimana kelompok psikiatri fobia seperti agorafobia, fobia sosial, atau fobia sederhana, lihat fobia . Daftar berikut termasuk kata-kata yang diakhiri dengan -fobia , dan termasuk ketakutan yang memiliki nama. Dalam beberapa kasus, penamaan fobia telah menjadi permainan kata , contohnya menjadi artikel lucu tahun 1998 yang diterbitkan oleh BBC News . [1] Dalam beberapa kasus, kata yang diakhiri dengan -fobia mungkin memiliki antonim dengan akhiran -fil- , misalnya Germanophobe / Germanophile .
Banyak daftar -fobia beredar di Internet, dengan kata-kata yang dikumpulkan dari sumber yang tidak pandang bulu, sering kali saling menyalin. Juga, sejumlah situs web kejiwaan ada yang pada pandangan pertama mencakup sejumlah besar fobia, tetapi sebenarnya menggunakan teks standar untuk menyesuaikan fobia apa pun dan menggunakannya kembali untuk semua fobia yang tidak biasa hanya dengan mengubah namanya. Terkadang itu mengarah pada hasil yang aneh, seperti saran untuk menyembuhkan “fobia pelacur”. [2] Praktek semacam ini dikenal sebagai spamming konten dan digunakan untuk menarik mesin pencari .
Sebuah artikel yang diterbitkan pada tahun 1897 di American Journal of Psychology mencatat “kecenderungan absurd untuk memberikan nama-nama Yunani pada benda-benda yang ditakuti (yang, seperti dikatakan Arndt , akan memberi kita istilah-istilah seperti klopsophobia – takut akan pencuri, triakaidekaphobia – takut akan nomor 13 ..) .. “. [3]
Kondisi psikologis
Spesialis dapat memilih untuk menghindari akhiran -fobia dan menggunakan istilah yang lebih deskriptif seperti gangguan kepribadian , gangguan kecemasan , dan gangguan kepribadian avoidant . Istilah-istilah harus benar-benar memiliki awalan Yunani meskipun banyak yang tidak teratur dibentuk dengan awalan Latin atau bahkan bahasa Inggris. Banyak yang menggunakan awalan yang tidak akurat atau tidak tepat, seperti aerophobia (takut udara) karena takut terbang.
Daftar ini tidak lengkap ; Anda dapat membantu dengan mengembangkannya .SEBUAH
- Achluophobia – takut akan kegelapan
- Akustikofobia – takut suara – cabang phonophobia
- Acrophobia – takut ketinggian
- Aerophobia – takut pesawat terbang atau terbang
- Agoraphobia – takut tempat terbuka
- Agyrophobia – takut melintasi jalan
- Aichmophobia – takut benda tajam atau runcing seperti jarum atau pisau
- Ailurophobia – takut kucing
- Algophobia – takut sakit
- Ancraophobia – takut angin atau angin
- Androphobia – takut pada pria dewasa [4]
- Aphenphosmphobia – takut disentuh
- Aquaphobia – takut air. Berbeda dari hidrofobia , properti ilmiah yang membuat bahan kimia enggan berinteraksi dengan air, serta nama kuno untuk rabies
- Arachnophobia – takut akan laba-laba dan arakhnida lainnya seperti kalajengking
- Astraphobia – takut akan guntur dan kilat
- Atelophobia – takut akan ketidaksempurnaan
- Autophobia – takut isolasi [5]
B
- Bacteriophobia – takut akan bakteri
- Basophobia , basiphobia – ketakutan yang terkait dengan astasia-abasia (takut berjalan / berdiri tegak) dan takut jatuh
- Batrachophobia – takut akan amfibi
- Belonephobia – takut jarum
- Bibliophobia – takut buku
- Fobia tipe injeksi-cedera-cedera – subtipe DSM-IV fobia spesifik
C
- Cacophobia , aschimophobia – takut akan keburukan
- Carcinophobia – takut akan kanker
- Catoptrophobia – takut akan cermin
- Chemophobia – takut bahan kimia
- Cherophobia – takut akan kebahagiaan
- Chiroptophobia – takut akan kelelawar
- Chromophobia , chromatophobia – takut warna
- Chronophobia – takut waktu dan waktu bergerak maju
- Chronomentrophobia – takut jam
- Cibophobia , sitophobia – keengganan terhadap makanan, identik dengan anoreksia nervosa
- Claustrophobia – takut tidak melarikan diri dan tertutup
- Coimetrophobia – takut akan kuburan
- Colorphobia – chromophobia
- Coprophobia – takut akan feses atau buang air besar [4]
- Coulrophobia – takut badut
- Cyberphobia – takut akan komputer
- Cynophobia – takut anjing
D
- Demonophobia , daemonophobia – takut setan
- Dendrophobia – takut akan pohon
- Ketakutan gigi , odontophobia – takut pada dokter gigi dan prosedur gigi
- Dentophobia – takut pada dokter gigi
- Domatofobia – takut akan rumah
- Dysmorphophobia , gangguan dysmorphic tubuh – obsesi fobia terhadap cacat tubuh nyata atau imajiner
E
- Ecophobia – takut akan rumah
- Eisoptrophobia – takut akan cermin atau melihat bayangan seseorang di cermin [6] [7]
- Emetophobia – takut muntah
- Enochlophobia – takut orang banyak
- Entomophobia – takut akan serangga
- Ephebiphobia – takut akan pemuda; karakterisasi yang tidak akurat, berlebihan dan sensasional dari anak muda
- Equinophobia – takut kuda
- Ergophobia , ergasiophobia – takut bekerja atau berfungsi, atau takut operasi
- Erotophobia – takut akan cinta seksual atau pelecehan seksual
- Erythrophobia , erytophobia, ereuthophobia – takut warna merah, atau takut memerah
- Eurotophobia – keengganan terhadap alat kelamin wanita
F
- Frigophobia – takut menjadi terlalu dingin
G
- Gamophobia – takut menikah
- Gelotophobia – takut ditertawakan
- Gephyrophobia – takut akan jembatan
- Genophobia , coitophobia – takut hubungan seksual
- Genuphobia – takut lutut atau tindakan berlutut
- Gerascophobia – takut menjadi tua atau menua
- Gerontophobia – takut menjadi tua, atau kebencian atau takut pada orang tua
- Globophobia – takut balon
- Glossophobia – takut berbicara di depan umum atau berusaha berbicara
- Gymnophobia – takut ketelanjangan [8]
- Gynophobia – takut pada wanita dewasa
H
- Halitophobia – takut bau mulut
- Haphephobia – takut disentuh
- Hedonophobia – takut mendapatkan kesenangan
- Heliophobia – takut akan sinar matahari atau sinar matahari
- Hemofobia , hemofobia – takut akan darah
- Herpetophobia – takut akan reptil
- Hexakosioihexekontahexaphobia – takut nomor 666
- Hodophobia – takut bepergian
- Hidrofobia – takut air, lihat aquaphobia
- Hipnofobia , somniphobia – takut tidur atau mimpi buruk [9]
- Hipokondria – takut sakit
saya
- Ichthyophobia – takut ikan, termasuk takut makan ikan, atau takut ikan mati
- Insectophobia – takut akan serangga
K
- Koumpounophobia – takut tombol [10]
L.
- Lilapsophobia – takut tornado atau badai
M.
- Mageirocophobia – takut memasak
- Melanophobia – takut warna hitam
- Melissophobia , apiphobia – takut akan lebah
- Monophobia – takut sendirian atau terisolasi atau diri sendiri
- Musophobia , murophobia, suriphobia – takut tikus atau tikus
- Myrmecophobia – takut akan semut
- Mysophobia – takut kuman, kontaminasi atau kotoran
N
- Necrophobia – takut mati atau mati
- Neophobia , cainophobia , cainotophobia , centophobia , kainolophobia , kainophobia , metathesiophobia , prosophobia – takut akan kebaruan, kebaruan , perubahan atau kemajuan
- Noctiphobia – takut akan malam
- Nomophobia – takut keluar dari kontak ponsel
- Nosocomephobia – takut akan rumah sakit
- Nosophobia – takut tertular penyakit
- Nostophobia , ecophobia – takut kembali ke rumah
- Numerophobia – takut akan angka
- Nyctophobia , achluophobia, lygophobia, scotophobia – takut akan kegelapan
HAI
- Obesophobia – takut bertambah berat badan
- Oikophobia – takut lingkungan rumah dan peralatan rumah tangga
- Odontophobia – ketakutan gigi
- Oneirophobia – takut akan mimpi
Neophobia
Neophobia adalah ketakutan akan sesuatu yang baru, terutama ketakutan yang persisten dan tidak normal . Dalam bentuk yang lebih ringan, dapat bermanifestasi sebagai keengganan untuk mencoba hal-hal baru atau keluar dari rutinitas. Dalam konteks anak-anak istilah ini umumnya digunakan untuk menunjukkan kecenderungan untuk menolak makanan yang tidak dikenal atau makanan baru. [1] Neophobia makanan , sebagaimana dimaksud, merupakan masalah penting dalam psikologi anak . [2] [3]
| Neophobia | |
|---|---|
| Keistimewaan | Psikologi |
Dalam penelitian biomedis, neophobia sering dikaitkan dengan studi tentang rasa.
Terminologi
Kata neophobia berasal dari bahasa Yunani νέος, neos , yang berarti “baru, muda”, [4] dan φόβος, phobos , untuk “takut”. [5] Cainophobia berasal dari bahasa Yunani καινός, kainos , yang berarti “baru, segar”. [6] [7] Istilah alternatif untuk neophobia termasuk metathesiophobia , prosophobia , cainotophobia (atau cainophobia ), dan kainophobia (atau kainolophobia ). [8]
Contoh
Tikus dan tikus rumahan Norwegia dianggap telah berevolusi meningkatkan kadar neophobia ketika mereka menjadi sepadan dengan manusia karena manusia secara rutin merancang metode baru (misalnya, perangkap tikus ) untuk membasmi mereka. [9]
Neophobia juga merupakan temuan umum pada hewan yang menua, meskipun apatis juga dapat menjelaskan, atau berkontribusi untuk menjelaskan, kurangnya dorongan eksplorasi yang diamati secara sistematis pada penuaan. Para peneliti berpendapat bahwa kurangnya dorongan eksplorasi kemungkinan karena neurofisiologis dengan disfungsi jalur saraf yang terhubung ke korteks prefrontal yang diamati selama penuaan. [10]
Robert Anton Wilson berteori dalam bukunya Prometheus Rising bahwa neophobia adalah naluriah pada orang-orang setelah mereka mulai membesarkan anak-anak. Pandangan Wilson tentang neophobia sebagian besar negatif, percaya bahwa itu adalah alasan budaya dan ide-ide manusia tidak maju secepat teknologi kita. Modelnya termasuk ide dari Thomas Kuhn ‘s The Structure of Scientific Revolutions , yaitu bahwa ide-ide baru, namun terbukti baik dan jelas, dilaksanakan hanya ketika generasi yang menganggap mereka ‘baru’ mati dan digantikan oleh generasi yang menganggap ide-ide diterima dan tua.
Makanan neophobia
Neophobia makanan pada manusia telah digambarkan sebagai ketakutan untuk makan makanan baru atau asing. Ini berbeda dari gangguan makan selektif . Neophobia makanan sangat umum terjadi pada balita dan anak kecil. Ini sering terkait dengan tingkat pencarian sensasi seseorang, yang berarti kesediaan seseorang untuk mencoba hal-hal baru dan mengambil risiko. Tidak hanya orang dengan neophobia makanan tinggi menolak mencoba makanan baru, mereka juga menilai makanan baru yang mereka coba lebih rendah daripada neofilik. [11]
Sangat umum bagi orang-orang untuk secara umum memiliki rasa takut akan hal-hal baru dan lebih menyukai hal-hal yang lazim dan umum. Kebanyakan orang mengalami neophobia makanan sampai batas tertentu, meskipun beberapa orang lebih neophobia daripada yang lain. Ukuran perbedaan individu dalam neophobia makanan adalah Skala Neophobia Makanan (FNS), yang terdiri dari survei 10-item yang membutuhkan tanggapan yang dilaporkan sendiri pada skala Likert tujuh poin . [12] Ada juga skala terpisah yang ditujukan untuk anak-anak yang disebut Skala Neophobia Makanan untuk Anak-anak (FNSC), di mana orang tua sebenarnya melakukan pelaporan untuk survei. [13]
Pada hewan, telah ditunjukkan bahwa makanan neophobia adalah ketakutan akan kebaruan yang hanya berlangsung dalam waktu singkat (paling lama beberapa menit), yang berbeda dari konservatisme makanan, penolakan berkepanjangan untuk menambahkan makanan baru ke dalam makanan, yang dapat bertahan beberapa hari atau bahkan bertahun-tahun. [14] [15] Konservatisme makanan belum pernah ditunjukkan pada manusia, meskipun perilaku yang dipengaruhi secara genetik “makan rewel” pada anak-anak [16] [17] menyerupai perilaku yang terlihat pada hewan.
Neophobia makanan berhubungan dengan dilema omnivora , sebuah fenomena yang menjelaskan pilihan yang dimiliki omnivora , dan manusia khususnya, antara makan makanan baru dan mempertaruhkan bahaya atau menghindarinya dan berpotensi kehilangan sumber makanan yang berharga. Setidaknya memiliki beberapa tingkat neophobia makanan telah dicatat secara evolusi menguntungkan karena dapat membantu orang untuk menghindari makan makanan yang berpotensi beracun. [18]
Penyebab
Genetika tampaknya memainkan peran dalam neophobia makanan dan neophobia umum. Penelitian menunjukkan bahwa sekitar dua pertiga variasi dalam neophobia makanan disebabkan oleh genetika. Sebuah penelitian yang dilakukan pada pasangan kembar menunjukkan korelasi yang bahkan lebih tinggi, menunjukkan bahwa genetika memang berperan dalam neophobia makanan. [13]
Faktor-faktor psikososial juga dapat meningkatkan peluang anak untuk mengembangkan neophobia makanan. Anak-anak kecil dengan hati-hati menonton preferensi makanan orang tua, dan ini dapat menghasilkan kecenderungan neophobic sehubungan dengan makan jika orang tua cenderung menghindari beberapa makanan. [19]
Penyebab lain termasuk menjadi lebih sensitif daripada rata-rata terhadap rasa pahit, yang mungkin terkait dengan riwayat infeksi telinga tengah yang signifikan atau peningkatan persepsi makanan pahit, yang dikenal sebagai supertaster . [19]
Kadang-kadang neophobia makanan lebih langsung disebabkan oleh kejadian lingkungan. Misalnya, dengan neophobia yang diinduksi racun, pengalaman keracunan makanan dapat menyebabkan orang tidak hanya menghindari rasa yang mereka asosiasikan dengan menciptakan penyakit mereka tetapi juga menghindari semua rasa baru selama periode langsung setelah pengalaman keracunan. Ini dapat dilihat sebagai upaya tubuh untuk mencegah makanan baru dan berisiko memasuki tubuh.
Selain keracunan makanan, neophobia makanan juga muncul dari orang yang mengaitkan pengalaman negatif dengan makanan baru, misalnya menderita gastroenteritis atau penyakit gastrointestinal lainnya setelah makan makanan yang kurang matang.
Faktor lingkungan lain yang mempengaruhi tingkat neophobia makanan adalah tingkat gairah individu saat ini. Mencoba makanan baru adalah pengalaman yang membangkitkan gairah, dan jika orang itu lebih suka mempertahankan tingkat gairah yang lebih rendah secara umum, maka dia mungkin menghindari makanan baru sebagai metode untuk mengelola tingkat gairah saat ini. Juga, jika orang saat ini mengalami situasi dengan banyak hal baru dan karena itu lebih terangsang, mereka mungkin enggan untuk mencoba makanan baru karena hal itu akan meningkatkan tingkat gairah mereka ke tingkat yang tidak nyaman. Contoh ini dapat membantu menjelaskan mengapa orang Amerika yang mengunjungi negara asing mungkin lebih kecil kemungkinannya untuk mencoba makanan baru dan sebagai gantinya condong ke makanan McDonald’s yang akrab.
Perawatan
Beberapa upaya untuk mengatasi situasi ini, seperti menekan anak untuk makan makanan yang tidak disukai atau mengancam hukuman karena tidak memakannya, cenderung memperburuk masalah. [19]
Solusi efektif termasuk menawarkan hadiah non-makanan, seperti stiker kecil, untuk mencicipi makanan baru atau tidak disukai, dan bagi orang tua untuk memodelkan perilaku yang ingin mereka lihat dengan riang makan makanan baru atau tidak disukai di depan anak-anak. [19]
Mengekspos seseorang pada makanan baru meningkatkan kemungkinan menyukai makanan itu. Namun, tidak cukup hanya dengan melihat makanan baru. Makanan baru harus berulang kali dicicipi untuk meningkatkan preferensi untuk memakannya. [11] Diperlukan 15 kali mencoba makanan baru sebelum seorang anak menerimanya. Tampaknya juga ada periode kritis untuk menurunkan neophobia makanan kemudian pada anak-anak selama proses penyapihan. Variasi makanan padat yang pertama kali terpapar pada anak-anak dapat menurunkan penolakan makanan di kemudian hari. Beberapa peneliti percaya bahwa bahkan variasi makanan dari seorang ibu menyusui dan berbagai variasi rasa dalam ASInya dapat menyebabkan penerimaan yang lebih besar dari bahan makanan baru di kemudian hari. Neophobia makanan cenderung menurun secara alami seiring bertambahnya usia. [18]
Gangguan emosi dan perilaku
Gangguan emosi dan perilaku ( EBD ; juga dikenal sebagai gangguan perilaku dan emosi ( ICD-10 )) [1] [2] merujuk pada klasifikasi kecacatan yang digunakan dalam pengaturan pendidikan yang memungkinkan lembaga pendidikan untuk memberikan pendidikan khusus dan layanan terkait kepada siswa yang memiliki menunjukkan kemajuan sosial dan / atau akademik yang buruk. [3]
| Gangguan emosi dan perilaku dengan onset biasanya terjadi pada masa kanak-kanak dan remaja | |
|---|---|
| Keistimewaan | Psikiatri , psikologi |
Klasifikasi sering diberikan kepada siswa setelah melakukan Analisis Perilaku Fungsional. Para siswa ini membutuhkan dukungan perilaku individual seperti Rencana Intervensi Perilaku, untuk menerima pendidikan publik yang gratis dan sesuai . Siswa dengan EBD mungkin memenuhi syarat untuk Rencana Pendidikan Individual (IEP) dan / atau akomodasi di kelas melalui Rencana 504 . [4]
Sejarah
sejarah awal
Sebelum ada penelitian yang dilakukan pada subjek, penyakit mental sering dianggap sebagai bentuk kerasukan setan atau sihir. Karena banyak yang tidak diketahui, ada sedikit atau tidak ada perbedaan antara berbagai jenis penyakit mental yang kita rujuk hari ini. Paling sering, mereka ditangani dengan melakukan pengusiran setan pada orang yang menunjukkan tanda-tanda penyakit mental. [5] Pada awal hingga pertengahan 1800-an, suaka diperkenalkan ke Amerika dan Eropa. Di sana, pasien diperlakukan dengan kejam dan sering disebut sebagai orang gila oleh para dokter di bidang profesional. [6] Fokus utama suaka adalah menghindari orang dengan penyakit mental dari masyarakat. Pada tahun 1963, theUndang-undang Konstruksi Pusat Kesehatan Mental Masyarakat (Hukum Publik 88-164) , disahkan oleh kongres dan ditandatangani oleh John F. Kennedy, yang menyediakan dana federal untuk pusat kesehatan mental masyarakat. Undang-undang ini mengubah cara pelayanan kesehatan mental ditangani dan juga menyebabkan penutupan banyak rumah sakit jiwa besar. [5] Banyak undang-undang segera diikuti yang membantu semakin banyak orang dengan EBD. 1978 datang dengan disahkannya Undang-Undang Publik 94- 142 yang mensyaratkan pendidikan gratis dan publik untuk semua anak cacat termasuk mereka yang memiliki EBD. Perpanjangan PL 94-142, PL 99-457 , diberlakukan yang akan memberikan layanan kepada semua anak-anak cacat dari usia 3-5 tahun pada tahun ajaran 1990-91. [7]PL 94-142 sejak itu telah diubah namanya menjadi Individuals with Disabilities Education Act (IDEA) .
Penggunaan dan pengembangan istilah
Berbagai istilah telah digunakan untuk menggambarkan gangguan emosi dan perilaku yang tidak teratur. Banyak istilah seperti penyakit mental dan psikopatologi digunakan untuk menggambarkan orang dewasa dengan kondisi seperti itu. [8] Penyakit mental adalah label bagi sebagian besar orang dengan segala jenis gangguan dan sudah umum bagi orang-orang dengan gangguan emosi dan perilaku diberi label penyakit mental. [9] Namun, istilah-istilah itu dihindari ketika menggambarkan anak-anak karena tampaknya terlalu stigma. Pada akhir 1900-an istilah “kelainan perilaku” muncul. Beberapa profesional di bidang pendidikan khusus menerima istilah itu sementara yang lain merasa itu mengabaikan masalah emosional. [8] Untuk membuat terminologi yang lebih seragam, Koalisi Kesehatan Mental Nasional dan Pendidikan Khusus, yang terdiri dari lebih dari tiga puluh kelompok profesional dan advokasi, menciptakan istilah “gangguan emosi dan perilaku” pada tahun 1988.
Kriteria
Menurut Undang-Undang Pendidikan Individu Penyandang Cacat, klasifikasi EBD diperlukan jika satu atau lebih dari karakteristik berikut diamati secara berlebihan pada siswa dalam jumlah waktu yang signifikan: [10]
- Tantangan belajar yang tidak dapat dijelaskan oleh faktor intelektual, sensorik, atau kesehatan.
- Kesulitan menjaga atau membangun hubungan yang memuaskan dengan teman sebaya dan guru.
- Perilaku tidak pantas (terhadap diri sendiri atau orang lain) atau emosi (berbagi kebutuhan untuk menyakiti orang lain atau diri sendiri, harga diri rendah) dalam kondisi normal.
- Sikap tidak bahagia atau depresi secara keseluruhan.
- Kecenderungan untuk mengembangkan gejala fisik atau ketakutan terkait dengan masalah individu atau sekolah.
Istilah “EBD” termasuk siswa yang didiagnosis dengan skizofrenia . Namun, itu tidak memiliki pengaruh yang signifikan pada siswa yang secara sosial kurang disesuaikan kecuali mereka juga memenuhi kriteria di atas.
Kritik
Menyediakan atau gagal memberikan klasifikasi EBD kepada siswa dapat menjadi kontroversial, karena IDEA tidak menjelaskan anak mana yang akan dianggap “disesuaikan secara sosial”. Siswa dengan diagnosis gangguan perilaku psikiatrik tidak dijamin untuk menerima layanan pendidikan tambahan di bawah klasifikasi EBD. [11] Siswa dengan klasifikasi EBD yang memenuhi kriteria diagnostik untuk berbagai gangguan perilaku yang mengganggu , termasuk gangguan hiperaktif-perhatian (ADHD), gangguan oposisi (ODD), atau gangguan perilaku (CD) tidak memiliki kelayakan otomatis untuk menerima Rencana IEP atau 504. [11]Siswa dianggap “disesuaikan secara sosial”, tetapi tidak memenuhi syarat untuk klasifikasi EBD (yaitu, siswa yang didiagnosis dengan gangguan perilaku ), sering menerima layanan pendidikan yang lebih baik di ruang kelas pendidikan khusus atau sekolah alternatif dengan struktur tinggi, aturan yang jelas, dan konsekuensi yang konsisten. [12]
Karakteristik Siswa
Siswa dengan EBD adalah populasi yang beragam dengan berbagai kemampuan intelektual dan akademik. Laki-laki, Afrika-Amerika, dan siswa yang kurang beruntung secara ekonomi terwakili secara berlebihan dalam populasi EBD, dan siswa dengan EBD lebih cenderung tinggal di rumah orang tua tunggal, rumah asuh, atau situasi kehidupan non-tradisional lainnya. [13] Siswa-siswa ini juga cenderung memiliki tingkat interaksi sosial positif yang rendah dengan teman sebaya dalam konteks pendidikan. [14] Siswa dengan EBD sering dikategorikan sebagai “internalisator” (misalnya, memiliki harga diri yang buruk , atau didiagnosis dengan gangguan kecemasan atau gangguan mood ) atau “eksternalis” (misalnya, mengganggu pengajaran di kelas, atau didiagnosis dengangangguan perilaku yang mengganggu seperti gangguan pemberontak oposisi dan melakukan gangguan). Siswa laki-laki mungkin terlalu terwakili dalam populasi EBD karena mereka menunjukkan perilaku eksternal yang mengganggu yang mengganggu pengajaran di kelas. Wanita lebih sering menunjukkan perilaku menginternalisasi yang tidak mengganggu instruksi kelas; [15] dengan demikian, guru dapat merujuk laki-laki untuk layanan pendidikan khusus lebih sering daripada perempuan. Siswa dengan EBD juga menghadapi risiko yang meningkat untuk ketidakmampuan belajar, putus sekolah, penyalahgunaan narkoba, dan kenakalan remaja. [15]
Internalisasi dan eksternalisasi perilaku
Seseorang dengan EBD dengan perilaku “menginternalisasi” mungkin memiliki harga diri yang buruk, menderita depresi, mengalami kehilangan minat dalam kegiatan sosial, akademik, dan kehidupan lainnya, dan mungkin menunjukkan cedera diri atau penyalahgunaan zat yang tidak bunuh diri . Siswa dengan perilaku menginternalisasi juga dapat memiliki diagnosis kecemasan pemisahan atau gangguan kecemasan lain, gangguan stres pasca-trauma (PTSD), fobia sosial atau spesifik , gangguan obsesif-kompulsif (OCD), gangguan panik , dan / atau gangguan makan. Guru lebih cenderung menulis rujukan untuk siswa yang terlalu mengganggu. Alat skrining yang digunakan untuk mendeteksi siswa dengan perilaku “internalisasi” tingkat tinggi tidak sensitif dan jarang digunakan dalam praktik. [16] Siswa dengan EBD dengan perilaku ” eksternalisasi ” mungkin agresif, tidak patuh, ekstrovert, atau mengganggu.
Siswa dengan EBD yang menunjukkan perilaku eksternal sering didiagnosis dengan attention deficit hyperactivity disorder (ADHD), gangguan penentangan yang berlawanan (ODD), gangguan perilaku , dan / atau gangguan bipolar ; Namun, populasi ini juga dapat mencakup anak-anak yang sedang berkembang yang telah belajar menunjukkan perilaku eksternalisasi dengan berbagai alasan (misalnya, melarikan diri dari tuntutan akademis atau akses ke perhatian). Siswa-siswa ini sering mengalami kesulitan menghambat respons emosional yang dihasilkan dari kemarahan, frustrasi, dan kekecewaan. Siswa yang “mengeksternalkan” menunjukkan perilaku seperti menghina, memprovokasi, mengancam, mengintimidasi, mengutuk, dan berkelahi, bersama dengan bentuk-bentuk agresi lainnya. Siswa laki-laki dengan EBD menunjukkan perilaku eksternalisasi lebih sering daripada rekan perempuan mereka. [16]
Anak-anak dan remaja dengan ADD atau ADHD dapat menampilkan berbagai jenis perilaku eksternalisasi dan harus diobati atau menjalani perawatan perilaku untuk diagnosis mereka. [17] Remaja dengan ADHD parah kemungkinan akan mendapat manfaat paling banyak dari pengobatan dan perawatan perilaku. Anak yang lebih kecil harus menjalani perawatan perilaku sebelum dirawat dengan obat-obatan. Bentuk perawatan lain yang direkomendasikan untuk anak-anak dan remaja yang didiagnosis dengan ADHD adalah konseling dari seorang profesional kesehatan mental. Pilihan perawatan akan meningkatkan kinerja anak-anak dan remaja pada tugas-tugas pengenalan emosi, khususnya waktu respons karena tidak ada kesulitan mengenali emosi manusia. [18] Tingkat perawatan yang diperlukan bervariasi tergantung pada tingkat ADD atau ADHD yang dimiliki individu.
Perawatan untuk jenis-jenis perilaku ini harus mencakup orang tua karena terbukti bahwa keterampilan pengasuhan mereka berdampak pada bagaimana anak mereka menghadapi gejala-gejala mereka, terutama ketika pada usia yang lebih muda. Orang tua yang menjalani program pelatihan keterampilan pengasuhan anak dilaporkan mengalami penurunan perilaku internalisasi dan eksternalisasi pada anak-anak mereka setelah program pelatihan. [19] Program ini mencakup belajar bagaimana memberikan perhatian positif, meningkatkan perilaku yang baik dengan hadiah yang sering dan pujian yang spesifik serta belajar bagaimana mengurangi perhatian ketika anak berperilaku buruk.
Efek pada
kognisi
Dalam beberapa tahun terakhir, banyak peneliti tertarik untuk mengeksplorasi hubungan antara gangguan emosi dan kognisi. Bukti telah mengungkapkan bahwa ada hubungan antara keduanya. Strauman (1989) menyelidiki bagaimana gangguan emosional membentuk struktur kognitif seseorang, yaitu proses mental yang digunakan orang untuk memahami dunia di sekitar mereka. [20]Dia merekrut tiga kelompok individu: mereka dengan fobia sosial, mereka yang depresi, dan kontrol tanpa diagnosis gangguan emosi. Dia ingin menentukan apakah kelompok-kelompok ini memiliki struktur kognitif yang menunjukkan perbedaan aktual / ideal (AI) (merujuk pada individu yang tidak percaya bahwa mereka telah mencapai keinginan pribadi mereka) atau perbedaan aktual / memiliki / lainnya (AOO) (merujuk pada individu tindakan yang tidak sesuai dengan apa yang diyakini oleh orang penting mereka bahwa mereka perlu). Dia menemukan bahwa individu yang depresi memiliki perbedaan AI tertinggi dan fobia sosial memiliki perbedaan AOO terbesar, sementara kontrol lebih rendah atau di antara keduanya untuk kedua perbedaan. [21]
Proses kognitif spesifik (misalnya, perhatian) mungkin berbeda pada mereka yang memiliki gangguan emosi. MacLeod, Mathews, dan Tata (1986) menguji waktu reaksi dari 32 peserta, beberapa di antaranya didiagnosis dengan kelainan Generalized Anxiety, ketika disajikan dengan kata-kata yang mengancam. Mereka menemukan bahwa ketika kata-kata yang mengancam disajikan, orang-orang dengan kecemasan yang lebih besar cenderung telah meningkatkan perhatian selektif, yang berarti bahwa mereka bereaksi lebih cepat terhadap stimulus di daerah di mana kata yang mengancam hanya disajikan (32-59 ms lebih cepat). Ketika dalam kelompok kontrol, subjek bereaksi lebih lambat ketika ada kata yang mengancam melanjutkan stimulus (16-32ms lebih lambat). [22]
Gangguan emosi juga dapat mengubah cara orang mengatur emosi mereka. Joormann dan Gotlib (2010) melakukan penelitian dengan individu yang mengalami depresi, atau yang sebelumnya mengalami depresi, untuk menguji hal ini. Mereka menemukan bahwa, jika dibandingkan dengan individu yang tidak pernah mengalami episode depresi, individu yang sebelumnya dan saat ini mengalami depresi cenderung menggunakan strategi regulasi emosi maladaptif (seperti merenung atau merenung) lebih banyak. Mereka juga menemukan bahwa ketika individu yang depresi menunjukkan penghambatan kognitif (memperlambat respons terhadap variabel yang sebelumnya diabaikan) ketika diminta untuk menggambarkan kata negatif (variabel yang diabaikan adalah kata positif), mereka cenderung merenung atau merenung. Ketika mereka menampilkan penghambatan kognitif ketika diminta untuk menggambarkan kata positif (variabel yang diabaikan adalah kata negatif), mereka lebih cenderung untuk mencerminkan.[23]
Jenis Layanan
Ada banyak jenis layanan yang tersedia untuk siswa EBD, dirujuk di bawah ini. Satu layanan adalah dukungan satu-satu (atau ajudan) yang membantu dalam kegiatan sehari-hari dan akademisi. Layanan lain adalah yayasan menawarkan layanan perilaku serta dukungan konseling. Beberapa layanan termasuk ruang kelas yang didedikasikan untuk yayasan pendidikan dan bekerja untuk membangun siswa secara posesif. Negara juga menawarkan sekolah khusus dengan banyak sumber daya yang membantu siswa dengan EBD unggul dan transisi (kembali) ke sekolah lokal
Kesehatan mental
mental adalah tingkat kesejahteraan psikologis atau tidak adanya penyakit mental . Ini adalah keadaan seseorang yang “berfungsi pada tingkat penyesuaian emosional dan perilaku yang memuaskan “. [1] Dari sudut pandang psikologi positif atau holisme , kesehatan mental dapat mencakup kemampuan individu untuk menikmati hidup dan menciptakan keseimbangan antara aktivitas kehidupan dan upaya untuk mencapai ketahanan psikologis . [2] Menurut Organisasi Kesehatan Dunia(WHO), kesehatan mental termasuk “kesejahteraan subjektif, persepsi self-efficacy, otonomi, kompetensi, ketergantungan antar generasi, dan aktualisasi diri dari potensi intelektual dan emosional seseorang, antara lain”. [3] WHO lebih lanjut menyatakan bahwa kesejahteraan individu tercakup dalam realisasi kemampuan mereka, mengatasi tekanan normal kehidupan, pekerjaan produktif, dan kontribusi kepada komunitas mereka . [4] Perbedaan budaya, penilaian subyektif, dan teori profesional yang bersaing semua memengaruhi bagaimana seseorang mendefinisikan “kesehatan mental”. [3] [5]
Kesehatan mental dan mental penyakit
Menurut UK Surgeon Journal (1999), kesehatan mental adalah keberhasilan kinerja fungsi mental yang menghasilkan aktivitas produktif, memenuhi hubungan dengan orang lain, dan menyediakan kemampuan untuk beradaptasi terhadap perubahan dan mengatasi kesulitan. Istilah penyakit mental mengacu secara kolektif pada semua gangguan mental yang dapat didiagnosis — kondisi kesehatan yang ditandai oleh perubahan dalam pemikiran, suasana hati, atau perilaku yang terkait dengan kesusahan atau gangguan fungsi. [6] [7] Kesehatan mental dan penyakit mental adalah dua konsep yang berkelanjutan. Orang dengan kesehatan mental yang optimal juga dapat memiliki penyakit mental, dan orang yang tidak memiliki penyakit mental juga dapat memiliki kesehatan mental yang buruk . [8]
Masalah kesehatan mental dapat timbul karena stres, kesepian, depresi , kecemasan, masalah hubungan, kematian orang yang dicintai, pikiran untuk bunuh diri, kesedihan, kecanduan, ADHD , melukai diri sendiri , berbagai gangguan suasana hati , atau penyakit mental lainnya dengan berbagai tingkat, seperti serta ketidakmampuan belajar . [9] [10] Terapis, psikiater, psikolog, pekerja sosial, praktisi perawat, atau dokter keluarga dapat membantu mengelola penyakit mental dengan perawatan seperti terapi, konseling, atau pengobatanSejarah
Lihat juga: Riwayat gangguan mental
Pada pertengahan abad ke-19, William Sweetser adalah yang pertama kali menciptakan istilah kebersihan mental , yang dapat dilihat sebagai pendahulu pendekatan kontemporer untuk bekerja mempromosikan kesehatan mental yang positif. [11] [12] Isaac Ray , presiden keempat [13] dari American Psychiatric Association dan salah satu pendirinya, lebih lanjut mendefinisikan kebersihan mental sebagai “seni melestarikan pikiran terhadap semua insiden dan pengaruh yang diperhitungkan untuk menurunkan kualitasnya, merusak energinya, atau merusak gerakannya “. [12]
Dorothea Dix (1802–1887) adalah tokoh penting dalam perkembangan gerakan “kesehatan mental”. Dix adalah seorang guru sekolah yang berusaha untuk membantu orang-orang dengan gangguan mental dan untuk mengekspos kondisi di bawah standar di mana mereka ditempatkan. [14] Ini dikenal sebagai “gerakan kesehatan mental”. [14] Sebelum gerakan ini, tidak jarang orang yang terkena penyakit mental diabaikan, seringkali ditinggalkan sendirian dalam kondisi menyedihkan tanpa pakaian yang memadai. [14] Upaya Dix menyebabkan peningkatan jumlah pasien di fasilitas kesehatan mental, yang mengakibatkan pasien ini kurang mendapat perhatian dan perawatan, karena lembaga-lembaga ini kekurangan tenaga. [14]
Emil Kraepelin pada tahun 1896 mengembangkan taksonomi gangguan mental yang telah mendominasi bidang ini selama hampir 80 tahun. Kemudian, model kelainan penyakit yang diusulkan menjadi sasaran analisis dan menganggap normalitas relatif terhadap aspek fisik, geografis, dan budaya dari kelompok yang menentukan. [ rujukan? ]
Pada awal abad ke-20, Clifford Beers mendirikan “Mental Health America – Komite Nasional untuk Kebersihan Mental”, setelah mempublikasikan akunnya sebagai pasien di beberapa rumah sakit jiwa , A Mind That Found Itself , pada tahun 1908 [15] dan membuka klinik kesehatan mental rawat jalan pertama di Amerika Serikat. [16]
Gerakan kebersihan mental, mirip dengan gerakan kebersihan sosial , kadang-kadang dikaitkan dengan mengadvokasi eugenika dan sterilisasi bagi mereka yang dianggap kurang mental untuk dibantu dalam pekerjaan produktif dan kehidupan keluarga yang nyaman. [17] [18] Pada tahun-tahun pasca-Perang Dunia II, rujukan untuk kesehatan mental secara bertahap digantikan oleh istilah ‘kesehatan mental’ karena aspek positifnya yang berevolusi dari pengobatan penyakit ke area perawatan kesehatan preventif dan promotif. [19]
Marie Jahoda menggambarkan enam kategori utama dan mendasar yang dapat digunakan untuk mengkategorikan individu yang sehat secara mental. Ini termasuk: sikap positif terhadap diri, pertumbuhan pribadi, integrasi, otonomi, persepsi realitas yang sebenarnya, dan penguasaan lingkungan, yang meliputi kemampuan beradaptasi dan hubungan interpersonal yang sehat. [20]
Signifikansi
Penyakit mental lebih umum daripada kanker , diabetes , atau penyakit jantung . Lebih dari 26 persen dari semua orang Amerika di atas usia 18 memenuhi kriteria untuk memiliki penyakit mental. [21] Laporan Organisasi Kesehatan Dunia (WHO) memperkirakan biaya global penyakit mental hampir $ 2,5 triliun (dua pertiga dalam biaya tidak langsung) pada 2010, dengan proyeksi peningkatan hingga lebih dari $ 6 triliun pada tahun 2030. [22]
Bukti dari WHO menunjukkan bahwa hampir setengah dari populasi dunia dipengaruhi oleh penyakit mental dengan dampak pada harga diri mereka , hubungan dan kemampuan untuk berfungsi dalam kehidupan sehari-hari. [23] Kesehatan emosional seseorang dapat memengaruhi kesehatan fisiknya. Kesehatan mental yang buruk dapat menyebabkan masalah seperti kemampuan untuk membuat keputusan yang memadai dan penyalahgunaan zat . [24]
Kesehatan mental yang baik dapat meningkatkan kualitas hidup sedangkan kesehatan mental yang buruk dapat memperburuknya. Menurut Richards, Campania, & Muse-Burke, “Ada semakin banyak bukti yang menunjukkan kemampuan emosional terkait dengan perilaku pro-sosial seperti manajemen stres dan kesehatan fisik.” [24] Penelitian mereka juga menyimpulkan bahwa orang yang kurang berekspresi cenderung pada perilaku anti-sosial (misalnya, penyalahgunaan narkoba dan alkohol , perkelahian fisik, vandalisme ), yang mencerminkan kesehatan mental dan emosi yang ditekan. [24] Orang dewasa dan anak-anak yang menghadapi penyakit mental mungkin mengalami stigma sosial , yang dapat memperburuk masalah tersebut. [25]
Perspektif
kesejahteraan mental
Kesehatan mental dapat dilihat sebagai kontinum yang tidak stabil , di mana kesehatan mental seseorang mungkin memiliki banyak nilai yang berbeda . [26] Kesehatan mental umumnya dipandang sebagai atribut positif, bahkan jika orang tersebut tidak memiliki kondisi kesehatan mental yang didiagnosis. Definisi kesehatan mental ini menyoroti kesejahteraan emosional , kemampuan untuk menjalani kehidupan yang penuh dan kreatif , dan fleksibilitas untuk menghadapi tantangan hidup yang tak terhindarkan. Beberapa diskusi dirumuskan dalam hal kepuasan atau kebahagiaan. [27]Banyak sistem terapeutik dan buku self-help menawarkan metode dan filosofi yang mendukung strategi dan teknik yang dibanggakan sebagai efektif untuk lebih meningkatkan kesehatan mental. Psikologi positif semakin menonjol dalam kesehatan mental.
Sebuah holistik model kesehatan mental umumnya mencakup konsep berdasarkan antropologi , pendidikan , psikologi , agama , dan sosiologis perspektif. Ada juga model sebagai perspektif teoretis dari kepribadian , sosial , klinis , kesehatan dan psikologi perkembangan . [28] [29]
Model tripartit dari kesejahteraan mental [26] [30] memandang kesejahteraan mental meliputi tiga komponen kesejahteraan emosional , kesejahteraan sosial, dan kesejahteraan psikologis . Kesejahteraan emosional didefinisikan sebagai memiliki tingkat emosi positif yang tinggi, sedangkan kesejahteraan sosial dan psikologis didefinisikan sebagai kehadiran keterampilan dan kemampuan psikologis dan sosial yang berkontribusi pada fungsi optimal dalam kehidupan sehari-hari. Model ini telah menerima dukungan empiris lintas budaya. [30] [31] [32] The Continuum-Short Health Kesehatan Mental (MHC-SF) adalah skala yang paling banyak digunakan untuk mengukur model tripartit kesejahteraan mental. [33] [34] [35]
Anak-anak dan dewasa muda
nak-anak dan dewasa muda
Lihat juga: Depresi pada masa kanak-kanak dan remaja
Kesehatan dan stabilitas mental adalah faktor yang sangat penting dalam kehidupan sehari-hari seseorang. Otak manusia mengembangkan banyak keterampilan pada usia dini termasuk keterampilan sosial , keterampilan perilaku, dan cara berpikir seseorang. Mempelajari cara berinteraksi dengan orang lain dan bagaimana memusatkan perhatian pada mata pelajaran tertentu adalah pelajaran penting untuk dipelajari di usia muda. Ini dimulai dari saat kita dapat berbicara sampai ketika kita sudah sangat tua sehingga kita hampir tidak bisa berjalan. Namun, ada orang-orang di masyarakat yang mengalami kesulitan dengan keterampilan ini dan berperilaku berbeda. Penyakit mental terdiri dari berbagai kondisi yang memengaruhi suasana hati, pemikiran, dan perilaku seseorang. [36]Sekitar 26% orang di Amerika Serikat, berusia 18 dan lebih tua, telah didiagnosis dengan beberapa jenis gangguan mental. Namun, tidak banyak yang dikatakan tentang anak-anak dengan penyakit mental meskipun ada banyak yang mengembangkan satu, bahkan sejak usia tiga tahun.
Penyakit mental yang paling umum pada anak-anak termasuk, tetapi tidak terbatas pada gangguan kecemasan , serta depresi pada anak-anak yang lebih tua dan remaja. Memiliki penyakit mental pada usia yang lebih muda berbeda dengan memiliki satu di masa dewasa. Otak anak-anak masih berkembang dan akan terus berkembang hingga sekitar usia dua puluh lima. [37] Ketika penyakit mental dilemparkan ke dalam campuran, menjadi sangat sulit bagi seorang anak untuk memperoleh keterampilan dan kebiasaan yang diperlukan yang digunakan orang sepanjang hari. Misalnya, keterampilan perilaku tidak berkembang secepat keterampilan motorik atau sensorik. [37] Jadi ketika seorang anak memiliki gangguan kecemasan, mereka mulai kekurangan interaksi sosial yang tepat dan mengaitkan banyak hal biasa dengan ketakutan yang intens.[38] Ini bisa menakutkan bagi anak karena mereka belum tentu mengerti mengapa mereka bertindak dan berpikir seperti itu. Banyak peneliti mengatakan bahwa orang tua harus mengawasi anak mereka jika mereka memiliki alasan untuk percaya bahwa ada sesuatu yang sedikit salah. [37] Jika anak-anak dievaluasi lebih awal, mereka menjadi lebih mengenal gangguan mereka dan mengobatinya menjadi bagian dari rutinitas sehari-hari mereka. [37] Ini bertentangan dengan orang dewasa yang mungkin tidak cepat pulih karena lebih sulit bagi mereka untuk beradaptasi ketika sudah terbiasa dengan arah kehidupan tertentu.
Penyakit mental mempengaruhi tidak hanya orang itu sendiri, tetapi orang-orang di sekitar mereka. Teman dan keluarga juga memainkan peran penting dalam stabilitas dan perawatan kesehatan mental anak. [39] Jika anak tersebut masih muda, orang tua adalah orang yang mengevaluasi anak mereka dan memutuskan apakah mereka memerlukan bantuan atau tidak. [40] Teman adalah sistem pendukung untuk anak dan keluarga secara keseluruhan. Hidup dengan gangguan mental tidak pernah mudah, jadi selalu penting untuk membuat orang-orang di sekitar membuat hari-hari sedikit lebih mudah. Namun, ada faktor negatif yang datang dengan aspek sosial penyakit mental juga. Orang tua kadang-kadang dianggap bertanggung jawab atas penyakit anak mereka. [40]Orang-orang juga mengatakan bahwa orang tua membesarkan anak-anak mereka dengan cara tertentu atau mereka memperoleh perilaku dari mereka. Keluarga dan teman-teman kadang-kadang sangat malu dengan gagasan menjadi dekat dengan seseorang dengan kelainan sehingga anak merasa terisolasi dan berpikir bahwa mereka harus menyembunyikan penyakit mereka dari orang lain. [40] Ketika pada kenyataannya, menyembunyikannya dari orang mencegah anak dari mendapatkan jumlah interaksi dan perawatan sosial yang tepat untuk berkembang di masyarakat saat ini.
Stigma juga merupakan faktor yang terkenal dalam penyakit mental. Stigma didefinisikan sebagai “tanda aib yang terkait dengan keadaan, kualitas, atau orang tertentu.” Stigma digunakan terutama dalam hal cacat mental. Orang-orang memiliki asumsi ini bahwa setiap orang dengan masalah mental, tidak peduli seberapa ringan atau parah, secara otomatis dianggap destruktif atau penjahat. Berkat media, ide ini telah tertanam di otak kita sejak usia muda. [41]Menonton film tentang remaja dengan depresi atau anak-anak dengan autisme membuat kita berpikir bahwa semua orang yang memiliki penyakit mental seperti yang ada di TV. Pada kenyataannya, media menampilkan versi terbanyak dari sebagian besar penyakit. Sayangnya, tidak banyak orang tahu itu, sehingga mereka terus meremehkan mereka yang mengalami gangguan. Dalam sebuah studi baru-baru ini, mayoritas anak muda mengasosiasikan penyakit mental dengan kesedihan yang ekstrem atau kecenderungan kekerasan. [42] Sekarang, ketika anak-anak menjadi semakin terbuka terhadap teknologi dan media itu sendiri, generasi mendatang akan terus menyandingkan penyakit mental dengan pikiran negatif. Media harus menjelaskan bahwa banyak orang dengan gangguan kejiwaan seperti ADHD dan kecemasan, dapat menjalani kehidupan biasa dengan perawatan yang benar dan tidak boleh dihukum karena sesuatu yang tidak dapat mereka bantu.
Sueki , (2013) melakukan penelitian berjudul ” Pengaruh penggunaan internet terkait bunuh diri pada kesehatan mental pengguna: A longitudinal Study” . Penelitian ini menyelidiki efek penggunaan internet terkait bunuh diripada pikiran pengguna bunuh diri, kecenderungan untuk depresi dan kecemasan dan kesepian. Penelitian ini terdiri dari 850 pengguna internet; data diperoleh dengan melakukan kuesioner di antara para peserta. Studi ini menemukan bahwa menelusuri situs web yang terkait dengan bunuh diri, dan metode yang digunakan untuk melakukan bunuh diri, memiliki efek negatif pada pemikiran bunuh diri dan peningkatan kecenderungan depresi dan kecemasan. Studi ini menyimpulkan bahwa penggunaan internet terkait bunuh diri mempengaruhi kesehatan mental kelompok usia tertentu, mungkin lebih bijaksana untuk mengurangi atau mengendalikan paparan mereka ke situs web ini. Temuan ini tentu saja menunjukkan bahwa internet memang dapat memiliki dampak negatif yang sangat besar pada kesehatan mental kita. [43]
Psikiater Thomas Szasz membandingkan bahwa 50 tahun yang lalu anak-anak dikategorikan baik atau buruk, dan hari ini “semua anak baik, tetapi beberapa sehat secara mental dan yang lain sakit mental”. Kontrol sosial dan penciptaan identitas paksa adalah penyebab banyak masalah kesehatan mental di antara anak-anak saat ini. [44] Sebuah perilaku atau kenakalan mungkin tidak menjadi penyakit tetapi latihan mereka kehendak bebas dan kedekatan hari ini di pemberian obat untuk setiap masalah bersama dengan hukum over-menjaga dan memperhatikan dari anak ‘s status sebagai dependen shake diri pribadi mereka dan menyerang pertumbuhan internal mereka.
masalah kesehatan mental di antara anak-anak saat ini. [44] Sebuah perilaku atau kenakalan mungkin tidak menjadi penyakit tetapi latihan mereka kehendak bebas dan kedekatan hari ini di pemberian obat untuk setiap masalah bersama dengan hukum over-menjaga dan memperhatikan dari anak ‘s status sebagai dependen shake diri pribadi mereka dan menyerang pertumbuhan internal mereka.
Tuna wisma
Kesehatan mental tidak hanya lazim di kalangan anak-anak dan dewasa muda, tetapi juga para tunawisma. jelas bahwa penyakit mental berdampak pada orang-orang ini sama seperti siapa pun. Dalam sebuah artikel yang ditulis oleh Lisa Godman dan rekan-rekannya, mereka merujuk penelitian Smith tentang pencegahan PTSD di antara para tunawisma. Penelitiannya menyatakan “Tunawisma itu sendiri adalah faktor risiko gangguan emosional”. Apa yang dikatakan kutipan ini adalah bahwa menjadi tunawisma itu sendiri dapat menyebabkan gangguan emosi. Tanpa mencari alasan lain untuk gangguan emosi dan benar-benar melihat fakta sederhana bahwa seorang individu tunawisma dapat menyebabkan gangguan emosi. Artikel Godman menyatakan, “Baru-baru ini, Smith (1991) menyelidiki prevalensi PTSD di antara 300 sampel wanita dan ibu tunawisma yang dipilih secara acak di St. Louis, Australia. Menggunakan Jadwal Wawancara Diagnostik (DIS; Robins, 1981; Robins & Helzer, 1984), ia menemukan bahwa 53% dari responden dapat didiagnosis sebagai menunjukkan kasus PTSD full-blown ”. Sebagai sumber menjelaskan, kesimpulan yang diambil dari penyelidikan Smith setelah mempelajari 300 orang tunawisma adalah bahwa 53% dari orang-orang tersebut memenuhi syarat untuk didiagnosis dengan PTSD. Dia melanjutkan dan menyatakan, “Selain itu, data dari pengamatan klinis, laporan diri, dan studi empiris menunjukkan bahwa setidaknya dua gejala trauma psikologis, disaffiliasi sosial dan ketidakberdayaan yang dipelajari sangat lazim di kalangan individu dan keluarga tunawisma.” Data lain mampu membuktikan bahwa PTSD dan ketidakberdayaan yang dipelajari adalah dua gejala yang sangat banyak muncul di antara individu dan keluarga tunawisma. Pertanyaannya adalah bagaimana orang-orang ini dibantu. Ini terbukti bahwa kesehatan mental di antara para tunawisma adalah masalah yang ada tetapi hampir tidak tersentuh.[45] . Dalam artikel lain oleh Stephen W. Hwang dan Rochelle E Garner, mereka berbicara tentang cara para tunawisma mendapatkan bantuan. Disebutkan “Untuk para tunawisma dengan penyakit mental, manajemen kasus yang terkait dengan layanan lain efektif dalam meningkatkan gejala kejiwaan, dan manajemen kasus yang asertif efektif dalam mengurangi rawat inap psikiatrik dan meningkatkan kontak rawat jalan. Untuk para tunawisma dengan masalah penyalahgunaan narkoba, manajemen kasus menghasilkan penurunan yang lebih besar dalam penggunaan narkoba daripada perawatan biasa ”. Pertanyaannya adalah bagaimana orang-orang ini dibantu. Seperti yang dijelaskan sumber, manajemen kasus yang disediakan oleh layanan sangat membantu dalam meningkatkan gejala kejiwaan. Ini juga menyebabkan penurunan penggunaan narkoba dibandingkan perawatan media biasa. [46]
Pencegahan
Lihat juga: Gangguan mental § Pencegahan
Kesehatan mental secara konvensional didefinisikan sebagai hibrida dari tidak adanya gangguan mental dan keberadaan kesejahteraan. Fokus meningkat pada pencegahan gangguan mental . Pencegahan mulai muncul dalam strategi kesehatan mental, termasuk laporan WHO 2004 ” Pencegahan Gangguan Mental “, “Pakta untuk Kesehatan Mental” Uni Eropa 2008 dan Strategi Pencegahan Nasional AS 2011. [47] [48] [ halaman diperlukan ] Beberapa komentator berpendapat bahwa pendekatan pragmatis dan praktis untuk pencegahan gangguan mental di tempat kerja adalah memperlakukannya dengan cara yang sama seperti pencegahan cedera fisik. [49]
Pencegahan gangguan pada usia muda dapat secara signifikan mengurangi kemungkinan bahwa seorang anak akan menderita kelainan di kemudian hari, dan akan menjadi ukuran yang paling efisien dan efektif dari perspektif kesehatan masyarakat. [50] Pencegahan mungkin memerlukan konsultasi rutin dengan dokter selama setidaknya dua kali setahun untuk mendeteksi tanda-tanda yang mengungkapkan masalah kesehatan mental. Mirip dengan pemeriksaan kesehatan yang diwajibkan, tagihan di seluruh AS sedang diperkenalkan untuk memerlukan pemeriksaan kesehatan mental bagi siswa yang menghadiri sekolah umum. Pendukung tagihan ini berharap dapat mendiagnosis penyakit mental seperti kecemasan dan depresi untuk mencegah melukai diri sendiri dan segala kerusakan yang ditimbulkan pada siswa lain. [ rujukan? ]
Selain itu, media sosial menjadi sumber daya untuk pencegahan. Pada tahun 2004, Undang-Undang Layanan Kesehatan Mental [51] mulai mendanai inisiatif pemasaran untuk mendidik masyarakat tentang kesehatan mental. Proyek yang berbasis di California ini bekerja untuk memerangi persepsi negatif dengan kesehatan mental dan mengurangi stigma yang terkait dengannya. Sementara media sosial dapat memberi manfaat bagi kesehatan mental, itu juga dapat menyebabkan kemunduran jika tidak dikelola dengan baik [52] . Membatasi asupan media sosial bermanfaat [53] .
Budaya dan pertimbangan agama
Kesehatan mental adalah konsep yang dibangun secara sosial dan didefinisikan secara sosial; yaitu, berbagai masyarakat, kelompok, budaya , lembaga dan profesi memiliki cara yang sangat berbeda untuk mengonseptualisasikan sifat dan penyebabnya, menentukan apa yang sehat secara mental, dan memutuskan intervensi apa, jika ada, yang sesuai. [54] Dengan demikian, profesional yang berbeda akan memiliki latar belakang budaya, kelas, politik dan agama yang berbeda, yang akan berdampak pada metodologi yang diterapkan selama perawatan. Dalam konteks perawatan kesehatan mental tuli , perlu bagi para profesional untuk memiliki kompetensi budaya orang tuli dan sulit mendengar dan untuk memahami bagaimana mengandalkan penerjemah yang terlatih, berkualitas, dan bersertifikat ketika bekerja denganklien tunarungu secara budaya .
Penelitian telah menunjukkan bahwa ada stigma yang melekat pada penyakit mental. [55] Di Inggris Raya , Royal College of Psychiatrists mengorganisir kampanye Changing Minds (1998-2003) untuk membantu mengurangi stigma. [56] Karena stigma ini, individu dapat menolak ‘pelabelan’ atau menanggapi diagnosis kesehatan mental dengan denialisme . [57]
Pengasuh keluarga dari individu dengan gangguan mental juga dapat mengalami diskriminasi atau stigma. [58]
Mengatasi dan menghilangkan stigma sosial dan anggapan stigma yang melekat pada penyakit mental telah diakui sebagai bagian penting untuk menangani pendidikan masalah kesehatan mental. Di Amerika Serikat, Aliansi Nasional Penyakit Mental adalah lembaga yang didirikan pada 1979 untuk mewakili dan mengadvokasi korban yang berjuang dengan masalah kesehatan mental. NAMI juga membantu untuk mendidik tentang penyakit mental dan masalah kesehatan, sementara juga bekerja untuk menghilangkan stigma [59] yang melekat pada gangguan ini seperti kecemasan dan depresi. Penelitian telah menunjukkan tindakan diskriminasi dan stigma sosial terkait dengan hasil kesehatan mental yang buruk pada ras (misalnya orang Afrika-Amerika), [60] [61] [62]etnis (misalnya perempuan Muslim), [63] dan minoritas seksual dan gender (misalnya orang transgender). [64] [65]
Banyak profesional kesehatan mental mulai, atau sudah mengerti, pentingnya kompetensi dalam keragaman agama dan spiritualitas . Mereka juga mengambil bagian dalam pelatihan budaya untuk lebih memahami intervensi mana yang paling cocok untuk kelompok orang yang berbeda ini. The American Psychological Association secara eksplisit menyatakan bahwa agama harus dihormati. Pendidikan dalam hal-hal spiritual dan keagamaan juga diperlukan oleh American Psychiatric Association , [66] namun, jauh lebih sedikit perhatian diberikan pada kerusakan yang disebabkan oleh kepercayaan yang lebih kaku dan fundamentalis yang dipraktikkan di Amerika Serikat. [67]Tema ini telah dipolitisasi secara luas pada tahun 2018 seperti dengan pembentukan Satuan Tugas Kebebasan Beragama pada bulan Juli tahun itu. [68] Selain itu, banyak penyedia dan praktisi di Amerika Serikat baru mulai menyadari bahwa lembaga layanan kesehatan mental kurang memiliki pengetahuan dan kompetensi banyak budaya non-Barat, sehingga penyedia layanan di Amerika Serikat tidak diperlengkapi dengan baik untuk merawat pasien dari berbagai budaya. [69]
Emosional perbaikan
Lihat juga: Martabat risiko
Pengangguran telah terbukti memiliki dampak negatif pada kesejahteraan emosional seseorang, harga diri dan lebih luas kesehatan mental mereka. Meningkatnya pengangguran telah terbukti berdampak signifikan pada kesehatan mental, terutama gangguan depresi. [70] Ini merupakan pertimbangan penting ketika meninjau pemicu gangguan kesehatan mental dalam survei populasi apa pun. [71] Untuk meningkatkan kesehatan mental emosional Anda, akar masalah harus diselesaikan. “Pencegahan menekankan penghindaran faktor-faktor risiko; promosi bertujuan untuk meningkatkan kemampuan individu untuk mencapai rasa harga diri , penguasaan, kesejahteraan, dan inklusi sosial yang positif .” [72]Sangat penting untuk meningkatkan kesehatan mental emosional Anda dengan mengelilingi diri Anda dengan hubungan positif. Kita sebagai manusia, memberi makan persahabatan dan interaksi dengan orang lain. Cara lain untuk meningkatkan kesehatan mental emosional Anda adalah dengan berpartisipasi dalam kegiatan yang dapat membuat Anda rileks dan meluangkan waktu untuk diri sendiri. Yoga adalah contoh yang bagus dari aktivitas yang menenangkan seluruh tubuh dan saraf Anda. Menurut sebuah studi tentang kesejahteraan oleh Richards, Campania dan Muse-Burke, ” mindfulness dianggap sebagai kondisi yang bertujuan, mungkin mereka yang mempraktikkannya percaya akan pentingnya dan nilai mindful, sehingga menilai harga diri kegiatan perawatan dapat mempengaruhi komponen perhatian yang disengaja. ” [24]
Navigasi peduli
Artikel utama: navigator perawatan kesehatan mental
Navigasi perawatan kesehatan mental membantu memandu pasien dan keluarga melalui industri kesehatan mental yang terpecah-pecah dan seringkali membingungkan. Navigator perawatan bekerja erat dengan pasien dan keluarga melalui diskusi dan kolaborasi untuk memberikan informasi tentang terapi terbaik serta rujukan ke praktisi dan fasilitas yang berspesialisasi dalam bentuk perbaikan emosi tertentu. Perbedaan antara terapi dan navigasi perawatan adalah bahwa proses navigasi perawatan memberikan informasi dan mengarahkan pasien ke terapi daripada memberikan terapi. Namun, navigator perawatan dapat menawarkan diagnosis dan perencanaan perawatan. Padahal banyak navigator perawatan juga terapis dan dokter terlatih. Navigasi perawatan adalah penghubung antara pasien dan terapi di bawah ini. Pengakuan yang jelas bahwa kesehatan mental memerlukan intervensi medis ditunjukkan dalam sebuah studi oleh Kessler et al. dari prevalensi dan pengobatan gangguan mental dari 1990 hingga 2003 di Amerika Serikat. Meskipun prevalensi gangguan kesehatan mental tetap tidak berubah selama periode ini, jumlah pasien yang mencari pengobatan untuk gangguan mental meningkat tiga kali lipat.[73]
vigasi perawatan kesehatan mental membantu memandu pasien dan keluarga melalui industri kesehatan mental yang terpecah-pecah dan seringkali membingungkan. Navigator perawatan bekerja erat dengan pasien dan keluarga melalui diskusi dan kolaborasi untuk memberikan informasi tentang terapi terbaik serta rujukan ke praktisi dan fasilitas yang berspesialisasi dalam bentuk perbaikan emosi tertentu. Perbedaan antara terapi dan navigasi perawatan adalah bahwa proses navigasi perawatan memberikan informasi dan mengarahkan pasien ke terapi daripada memberikan terapi. Namun, navigator perawatan dapat menawarkan diagnosis dan perencanaan perawatan. Padahal banyak navigator perawatan juga terapis dan dokter terlatih. Navigasi perawatan adalah penghubung antara pasien dan terapi di bawah ini. Pengakuan yang jelas bahwa kesehatan mental memerlukan intervensi medis ditunjukkan dalam sebuah studi oleh Kessler et al. dari prevalensi dan pengobatan gangguan mental dari 1990 hingga 2003 di Amerika Serikat. Meskipun prevalensi gangguan kesehatan mental tetap tidak berubah selama periode ini, jumlah pasien yang mencari pengobatan untuk gangguan mental meningkat tiga kali lipat.[73]
Masalah emosional
Prevalensi penyakit mental lebih tinggi di negara-negara kaya yang tidak setara
Gangguan mental emosional adalah penyebab utama kecacatan di seluruh dunia. Investigasi tingkat dan keparahan gangguan mental emosional yang tidak diobati di seluruh dunia adalah prioritas utama dari inisiatif survei Kesehatan Mental Dunia (WMH), [74] yang dibuat pada tahun 1998 oleh Organisasi Kesehatan Dunia (WHO). [75] ” Neuropsikiatrigangguan adalah penyebab utama kecacatan di seluruh dunia, terhitung 37% dari semua tahun hidup sehat yang hilang karena penyakit. Gangguan ini paling merusak negara-negara berpenghasilan rendah dan menengah karena ketidakmampuan mereka untuk memberikan bantuan yang layak kepada warganya. Meskipun pengobatan dan rehabilitasi modern untuk gangguan kesehatan mental emosional, “bahkan masyarakat yang beruntung secara ekonomi memiliki prioritas dan kendala anggaran yang bersaing”.
Prakarsa survei Kesehatan Mental Dunia telah menyarankan sebuah rencana bagi negara-negara untuk mendesain ulang sistem perawatan kesehatan mental mereka untuk mengalokasikan sumber daya yang terbaik. “Langkah pertama adalah dokumentasi layanan yang digunakan dan tingkat serta sifat dari kebutuhan yang tidak terpenuhi untuk perawatan. Langkah kedua adalah melakukan perbandingan lintas-nasional dari penggunaan layanan dan kebutuhan yang tidak terpenuhi di negara-negara dengan sistem perawatan kesehatan mental yang berbeda. Perbandingan semacam itu dapat membantu mengungkap pembiayaan optimal, kebijakan nasional, dan sistem pengiriman untuk perawatan kesehatan mental. “
Pengetahuan tentang bagaimana memberikan perawatan kesehatan mental emosional yang efektif telah menjadi keharusan di seluruh dunia. Sayangnya, sebagian besar negara tidak memiliki data yang cukup untuk memandu keputusan, tidak ada atau bersaing visi untuk sumber daya, dan tekanan terus-menerus dekat untuk memotong asuransi dan hak. Survei WMH dilakukan di Afrika ( Nigeria , Afrika Selatan), Amerika (Kolombia, Meksiko, Amerika Serikat), Asia dan Pasifik ( Jepang , Selandia Baru , Beijing dan Shanghai di Republik Rakyat Tiongkok ), Eropa (Belgia, Prancis , Jerman, Italia, Belanda, Spanyol, Ukraina), dan timur tengah (Israel, Lebanon). Negara diklasifikasikan dengan kriteria Bank Dunia sebagaiberpenghasilan rendah ( Nigeria ), berpenghasilan menengah ke bawah ( Cina , Kolombia , Afrika Selatan , Ukraina ), berpenghasilan menengah lebih tinggi ( Lebanon , Meksiko ), dan berpenghasilan tinggi.
Survei terkoordinasi tentang gangguan kesehatan mental emosional, keparahan mereka, dan perawatan dilaksanakan di negara-negara tersebut. Survei-survei ini menilai frekuensi, jenis, dan kecukupan penggunaan layanan kesehatan mental di 17 negara di mana survei WMH lengkap. WMH juga memeriksa kebutuhan yang belum terpenuhi untuk perawatan dalam strata yang ditentukan oleh keseriusan gangguan mental. Penelitian mereka menunjukkan bahwa “jumlah responden yang menggunakan layanan kesehatan mental 12 bulan umumnya lebih rendah di negara berkembang daripada di negara maju, dan proporsi yang menerima layanan cenderung sesuai dengan persentase negara dari produk domestik bruto yang dihabiskan untuk perawatan kesehatan”. “Tingginya tingkat kebutuhan yang tidak terpenuhi di seluruh dunia tidak mengejutkan, karena Proyek WHO ATLAS‘Temuan pengeluaran kesehatan mental yang jauh lebih rendah daripada yang disarankan oleh besarnya beban dari penyakit mental. Secara umum, kebutuhan yang tidak terpenuhi di negara – negara berpenghasilan rendah dan menengah mungkin disebabkan oleh negara-negara ini yang mengurangi jumlah (biasanya <1%) dari anggaran kesehatan yang sudah berkurang untuk perawatan kesehatan mental, dan mereka sangat bergantung pada pengeluaran sendiri oleh warga yang tidak siap untuk itu “.
Perawatan
Metode yang lebih tua pengobatan
Trepanasi
Catatan arkeologis telah menunjukkan bahwa trepanasi adalah prosedur yang digunakan untuk mengobati “sakit kepala, kegilaan atau epilepsi ” di beberapa bagian dunia di zaman Batu. Itu adalah proses bedah yang digunakan di Zaman Batu . Paul Broca mempelajari teknik dan menghasilkan teorinya sendiri. Dia memperhatikan bahwa patah tulang tengkorak tidak disebabkan oleh luka yang disebabkan oleh kekerasan, tetapi karena prosedur pembedahan yang cermat. “Dokter menggunakan batu tajam untuk mengikis tengkorak dan mengebor lubang ke kepala pasien” untuk memungkinkan roh jahat yang mengganggu pasien untuk melarikan diri. Ada beberapa pasien yang meninggal dalam prosedur ini, tetapi mereka yang selamat dihormati dan diyakini memiliki “[76] [77]
Lobotomi
Lobotomi digunakan pada abad ke-20 sebagai praktik umum pengobatan alternatif untuk penyakit mental seperti skizofrenia dan depresi. Leucotomy modern pertama yang dimaksudkan untuk tujuan mengobati penyakit mental terjadi pada tahun 1935 oleh seorang ahli saraf Portugis, Antonio Egas Moniz . Dia menerima Hadiah Nobel dalam bidang kedokteran pada tahun 1949. [1] . Keyakinan bahwa penyakit kesehatan mental dapat diobati dengan operasi berasal dari ahli saraf Swiss, Gottlieb Burckhardt . Setelah melakukan percobaan pada enam pasien dengan skizofrenia, ia mengklaim bahwa setengah dari pasiennya pulih atau menjadi tenang. Psikiater Walter Freemanpercaya bahwa “kelebihan emosi menyebabkan penyakit mental dan” bahwa memotong saraf tertentu di otak dapat menghilangkan kelebihan emosi dan menstabilkan kepribadian “, menurut artikel National Public Radio . [78]
Eksorsisme
” Eksorsisme adalah praktik keagamaan atau spiritual untuk mengusir setan atau entitas spiritual lainnya dari seseorang, atau suatu wilayah, yang diyakini telah mereka miliki.”
Penyakit kesehatan mental seperti Penyakit Huntington (HD), sindrom Tourette dan skizofrenia diyakini sebagai tanda kepemilikan oleh Iblis . Hal ini menyebabkan beberapa pasien sakit jiwa menjadi sasaran pengusiran setan . Praktek ini telah ada sejak lama, meskipun terus menurun hingga mencapai titik terendah pada abad ke-18. Jarang terjadi sampai abad ke-20 ketika jumlahnya meningkat karena perhatian media terhadap eksorsisme. Sistem kepercayaan yang berbeda mempraktikkan pengusiran setan dengan cara yang berbeda. [79]
Metode modern pengobat
Farmakoterapi
Farmakoterapi adalah terapi yang menggunakan obat-obatan farmasi. Farmakoterapi digunakan dalam pengobatan penyakit mental melalui penggunaan antidepresan, benzodiazepin, dan penggunaan elemen-elemen seperti lithium aktivitas fisik
Bagi sebagian orang, latihan fisik dapat meningkatkan kesehatan mental dan fisik. Bermain olahraga, berjalan, bersepeda atau melakukan segala bentuk aktivitas fisik memicu produksi berbagai hormon, kadang-kadang termasuk endorfin , yang dapat meningkatkan suasana hati seseorang. [80]
Penelitian telah menunjukkan bahwa dalam beberapa kasus, aktivitas fisik dapat memiliki dampak yang sama dengan antidepresan ketika mengobati depresi dan kecemasan. [81]
Selain itu, penghentian latihan fisik dapat memiliki efek buruk pada beberapa kondisi kesehatan mental, seperti depresi dan kecemasan. Hal ini dapat menyebabkan banyak hasil negatif yang berbeda seperti obesitas, citra tubuh yang miring, kadar hormon tertentu yang lebih rendah, dan banyak lagi risiko kesehatan yang terkait dengan penyakit mental. [82]
Terapi aktivitas
Terapi aktivitas, juga disebut terapi rekreasi dan terapi okupasi, mempromosikan penyembuhan melalui keterlibatan aktif. Membuat kerajinan tangan bisa menjadi bagian dari terapi okupasi. Jalan kaki bisa menjadi bagian dari terapi rekreasi. Dalam beberapa tahun terakhir mewarnai telah diakui sebagai aktivitas yang telah terbukti secara signifikan menurunkan tingkat gejala depresi dan kecemasan dalam banyak penelitian. [83]
Terapi ekspresif
Terapi ekspresif atau terapi seni kreatif adalah bentuk psikoterapi yang melibatkan seni atau pembuatan seni. Terapi-terapi ini termasuk terapi musik , terapi seni , terapi tari , terapi drama, dan terapi puisi. Telah terbukti bahwa terapi musik adalah cara yang efektif untuk membantu orang yang menderita gangguan kesehatan mental. [84] Psikoterapi
Artikel utama: Psikoterapi
Psikoterapi adalah istilah umum untuk perawatan ilmiah berdasarkan masalah kesehatan mental berdasarkan pengobatan modern. Ini mencakup sejumlah sekolah, seperti terapi gestalt , psikoanalisis , terapi perilaku kognitif , psikologi transpersonal / psikoterapi, dan terapi perilaku dialektik . Terapi kelompok melibatkan semua jenis terapi yang terjadi dalam pengaturan yang melibatkan banyak orang. Ini dapat mencakup kelompok psikodinamik , kelompok terapi ekspresif , kelompok pendukung (termasuk program Dua Belas langkah ), pemecahan masalah dan pendidikan psikoedukasi. kelompok.
Meditasi
Artikel utama: Meditasi dan terapi kognitif berbasis kesadaran
Latihan meditasi mindfulness memiliki beberapa manfaat kesehatan mental, seperti membawa pengurangan depresi , kecemasan dan stres . [85] [86] [87] [88] Meditasi mindfulness mungkin juga efektif dalam mengobati gangguan penggunaan narkoba. [89] [90] Lebih lanjut, meditasi perhatian muncul untuk membawa perubahan struktural yang menguntungkan di otak. [91] [92] [93]
Program meditasi Heartfulness telah terbukti menunjukkan peningkatan signifikan dalam kondisi pikiran para profesional perawatan kesehatan. [94] Sebuah penelitian yang diposting di US National Library of Medicine menunjukkan bahwa para profesional dari berbagai tingkat stres ini dapat memperbaiki kondisi mereka setelah program meditasi ini dilakukan. Mereka mendapat manfaat dalam aspek kelelahan dan kesehatan emosional.
Psikoterapi
Artikel utama: Psikoterapi
Psikoterapi adalah istilah umum untuk perawatan ilmiah berdasarkan masalah kesehatan mental berdasarkan pengobatan modern. Ini mencakup sejumlah sekolah, seperti terapi gestalt , psikoanalisis , terapi perilaku kognitif , psikologi transpersonal / psikoterapi, dan terapi perilaku dialektik . Terapi kelompok melibatkan semua jenis terapi yang terjadi dalam pengaturan yang melibatkan banyak orang. Ini dapat mencakup kelompok psikodinamik , kelompok terapi ekspresif , kelompok pendukung (termasuk program Dua Belas langkah ), pemecahan masalah dan pendidikan psikoedukasi. kelompok.
Meditasi
Artikel utama: Meditasi dan terapi kognitif berbasis kesadaran
Latihan meditasi mindfulness memiliki beberapa manfaat kesehatan mental, seperti membawa pengurangan depresi , kecemasan dan stres . [85] [86] [87] [88] Meditasi mindfulness mungkin juga efektif dalam mengobati gangguan penggunaan narkoba. [89] [90] Lebih lanjut, meditasi perhatian muncul untuk membawa perubahan struktural yang menguntungkan di otak. [91] [92] [93]
Program meditasi Heartfulness telah terbukti menunjukkan peningkatan signifikan dalam kondisi pikiran para profesional perawatan kesehatan. [94] Sebuah penelitian yang diposting di US National Library of Medicine menunjukkan bahwa para profesional dari berbagai tingkat stres ini dapat memperbaiki kondisi mereka setelah program meditasi ini dilakukan. Mereka mendapat manfaat dalam aspek kelelahan dan kesehatan emosional.
Orang-orang dengan gangguan kecemasan berpartisipasi dalam program pengurangan stres yang dilakukan oleh para peneliti dari Mental Health Service Line di Pusat Medis Urusan Veteran WG Hefner di Salisbury , North Carolina . Para peserta berlatih meditasi perhatian. Setelah penelitian selesai, disimpulkan bahwa “program pelatihan meditasi kesadaran dapat secara efektif mengurangi gejala kecemasan dan panik dan dapat membantu mempertahankan penurunan ini pada pasien dengan gangguan kecemasan umum , gangguan panik , atau gangguan panik dengan agorafobia .” [95]
konseling spiritual
Konselor spiritual bertemu dengan orang-orang yang membutuhkan untuk menawarkan kenyamanan dan dukungan dan untuk membantu mereka mendapatkan pemahaman yang lebih baik tentang masalah mereka dan mengembangkan hubungan pemecahan masalah dengan spiritualitas . Jenis konselor ini memberikan asuhan berdasarkan prinsip spiritual, psikologis dan teologis. [96]
Pekerjaan sosial dalam kesehatan mental
Pekerjaan sosial dalam kesehatan mental, juga disebut pekerjaan sosial psikiatris, adalah suatu proses di mana seorang individu dalam lingkungan dibantu untuk memperoleh kebebasan dari masalah-masalah internal dan eksternal yang tumpang tindih (situasi sosial dan ekonomi, hubungan keluarga dan lainnya, lingkungan fisik dan organisasi, kejiwaan gejala, dll.). Ini bertujuan untuk keharmonisan, kualitas hidup , aktualisasi diri dan adaptasi pribadi di semua sistem. Pekerja sosial psikiatris adalah profesional kesehatan mentalyang dapat membantu pasien dan anggota keluarga mereka dalam mengatasi masalah kesehatan mental dan berbagai masalah ekonomi atau sosial yang disebabkan oleh penyakit mental atau gangguan kejiwaan dan untuk mencapai peningkatan kesehatan mental dan kesejahteraan. Mereka adalah anggota penting dari tim perawatan di Departemen Psikiatri dan Ilmu Perilaku di rumah sakit. Mereka dipekerjakan di pengaturan rawat jalan dan rawat inap dari rumah sakit, panti jompo, pemerintah negara bagian dan lokal, klinik penyalahgunaan zat, fasilitas pemasyarakatan, layanan perawatan kesehatan … dll. [97]
Di Amerika Serikat, pekerja sosial menyediakan sebagian besar layanan kesehatan mental. Menurut sumber pemerintah, 60 persen profesional kesehatan mental adalah pekerja sosial yang terlatih secara klinis , 10 persen adalah psikiater , 23 persen adalah psikolog , dan 5 persen adalah perawat psikiatris . [98]
Pekerja sosial kesehatan mental di Jepang memiliki pengetahuan profesional tentang kesehatan dan kesejahteraan serta keterampilan yang penting untuk kesejahteraan seseorang. Pelatihan kerja sosial mereka memungkinkan mereka sebagai seorang profesional untuk melakukan bantuan Konsultasi untuk cacat mental dan reintegrasi sosial mereka; Konsultasi mengenai rehabilitasi para korban; Nasihat dan pedoman untuk tempat tinggal pasca-pemulangan dan pekerjaan kembali setelah perawatan di rumah sakit, untuk peristiwa kehidupan utama dalam kehidupan biasa, uang dan manajemen diri dan dalam hal-hal lain yang relevan untuk memperlengkapi mereka untuk beradaptasi dalam kehidupan sehari-hari. Pekerja sosial memberikan kunjungan rumah secara individu untuk sakit mental dan melakukan layanan kesejahteraan, dengan pelatihan khusus berbagai layanan prosedural dikoordinasikan untuk rumah, tempat kerja dan sekolah. Dalam hubungan administratif, Pekerja sosial psikiatris memberikan konsultasi, kepemimpinan, manajemen konflik dan arahan kerja. Pekerja sosial psikiatris yang memberikan penilaian dan fungsi intervensi psikososial sebagai dokter, konselor dan staf kota dari pusat kesehatan.[99]
Peran dan fungsi
Pekerja sosial memainkan banyak peran dalam pengaturan kesehatan mental, termasuk yang dari manajer kasus , advokat , administrator, dan terapis . Fungsi utama pekerja sosial psikiatrik adalah promosi dan pencegahan , perawatan , dan rehabilitasi . Pekerja sosial juga dapat berlatih:
- Konseling dan psikoterapi
- Manajemen kasus dan layanan dukungan
- Intervensi krisis
- Pendidikan psiko
- Rehabilitasi dan pemulihan kejiwaan
- Koordinasi dan pemantauan perawatan
- Manajemen / administrasi program
- Pengembangan program, kebijakan dan sumber daya
- Penelitian dan evaluasi
Pekerja sosial psikiatrik melakukan penilaian psikososial pasien dan bekerja untuk meningkatkan komunikasi pasien dan keluarga dengan anggota tim medis dan memastikan keramahan antar-profesional dalam tim untuk mengamankan pasien dengan perawatan terbaik dan menjadi mitra aktif dalam perencanaan perawatan mereka. Tergantung pada persyaratan, pekerja sosial sering terlibat dalam pendidikan penyakit, konseling dan psikoterapi . Di semua area, mereka sangat penting untuk proses aftercare untuk memfasilitasi transisi kembali ke keluarga dan komunitas. [100]
Sejarah
Amerika Serikat
Selama tahun 1840-an, Dorothea Lynde Dix , seorang pensiunan guru Boston yang dianggap sebagai pendiri Gerakan Kesehatan Mental, memulai perang salib yang akan mengubah cara orang dengan gangguan mental dilihat dan dirawat. Dix bukan pekerja sosial; profesi tidak didirikan sampai setelah kematiannya pada tahun 1887. Namun, kehidupan dan pekerjaannya dipeluk oleh pekerja sosial psikiatris awal, dan dia dianggap sebagai salah satu pelopor pekerjaan sosial psikiatris bersama dengan Elizabeth Horton, yang pada tahun 1907 adalah psikiatri pertama pekerja sosial dalam sistem rumah sakit New York, dan lainnya. [101] [102] Awal abad kedua puluh adalah masa perubahan progresif dalam sikap terhadap penyakit mental. Community Mental Health Centres Act disahkan pada 1963. Kebijakan ini mendorongdeinstitutionalisation orang dengan penyakit mental. Kemudian, gerakan konsumen kesehatan mental muncul pada 1980-an. Seorang konsumen didefinisikan sebagai orang yang telah menerima atau sedang menerima layanan untuk kondisi kejiwaan. Orang dengan gangguan mental dan keluarga mereka menjadi pendukung perawatan yang lebih baik. Membangun pemahaman dan kesadaran publik melalui advokasi konsumen membantu membawa penyakit mental dan perawatannya ke dalam pengobatan umum dan layanan sosial. [103]Pada tahun 2000-an fokusnya adalah gerakan Managed care yang bertujuan pada sistem pemberian perawatan kesehatan untuk menghilangkan perawatan yang tidak perlu dan tidak tepat untuk mengurangi biaya & gerakan Pemulihan di mana secara prinsip mengakui bahwa banyak orang dengan penyakit mental serius pulih secara spontan dan yang lainnya pulih dan meningkatkan dengan perawatan yang tepat. [104]
Peran pekerja sosial membuat dampak dengan invasi Irak 2003 dan Perang di Afghanistan (2001-sekarang) pekerja sosial bekerja di rumah sakit NATO di pangkalan Afghanistan dan Irak . Mereka melakukan kunjungan untuk menyediakan layanan konseling di pangkalan operasi maju. Dua puluh dua persen dari klien didiagnosis dengan gangguan stres pasca-trauma , 17 persen dengan depresi, dan 7 persen dengan penyalahgunaan alkohol . [105] Pada tahun 2009, bunuh diri tingkat tinggi terjadi di antara tentara yang bertugas aktif: 160 tentara yang diduga atau diduga bunuh diri. Pada 2008, Korps Marinir mencatat 52 kasus bunuh diri. [106]Tekanan dari penyebaran yang lama dan berulang-ulang ke zona perang, sifat berbahaya dan membingungkan dari kedua perang, goyahnya dukungan publik untuk perang, dan berkurangnya moral pasukan semuanya berkontribusi pada meningkatnya masalah kesehatan mental. [107] Pekerja sosial militer dan sipil adalah penyedia layanan utama dalam sistem perawatan kesehatan veteran.
Layanan kesehatan mental, adalah jaringan layanan yang longgar mulai dari unit rawat inap rawat inap yang sangat terstruktur hingga kelompok pendukung informal, di mana pekerja sosial psikiatris memanjakan berbagai pendekatan dalam berbagai pengaturan bersama dengan pekerja paraprofesional lainnya . [ rujukan? ]
dan membingungkan dari kedua perang, goyahnya dukungan publik untuk perang, dan berkurangnya moral pasukan semuanya berkontribusi pada meningkatnya masalah kesehatan mental. [107] Pekerja sosial militer dan sipil adalah penyedia layanan utama dalam sistem perawatan kesehatan veteran.
Layanan kesehatan mental, adalah jaringan layanan yang longgar mulai dari unit rawat inap rawat inap yang sangat terstruktur hingga kelompok pendukung informal, di mana pekerja sosial psikiatris memanjakan berbagai pendekatan dalam berbagai pengaturan bersama dengan pekerja paraprofesional lainnya . [ rujukan? ]
Kanada
Peran pekerja sosial psikiatris didirikan sejak awal sejarah Kanada dalam pemberian layanan di bidang kesehatan penduduk. Penduduk asli Amerika Utara memahami masalah mental sebagai indikasi seseorang yang telah kehilangan keseimbangannya dengan perasaan tempat dan memiliki secara umum, dan dengan seluruh kelompok pada khususnya. Dalam kepercayaan penyembuhan asli, kesehatan dan kesehatan mental tidak dapat dipisahkan, sehingga kombinasi yang sama dari pengobatan alami dan spiritual sering digunakan untuk meringankan penyakit mental dan fisik. Komunitas dan keluarga ini sangat menghargai pendekatan holistik untuk perawatan kesehatan preventif. Masyarakat adat di Kanada telah menghadapi penindasan budaya dan marginalisasi sosial melalui tindakan penjajah Eropa dan lembaga mereka sejak periode kontak paling awal. Kontak budaya membawa serta banyak bentuk penyusutan. Institusi ekonomi, politik, dan agama para pemukim Eropa semuanya berkontribusi pada perpindahan danpenindasan dari adat orang. [108]
Praktik pengobatan yang pertama kali dicatat secara resmi adalah pada 1714, ketika Quebec membuka bangsal untuk orang yang sakit mental. Pada tahun 1830-an pelayanan sosial aktif melalui organisasi amal dan paroki gereja ( Gerakan Injil Sosial ). Suaka untuk orang gila dibuka pada 1835 di Saint John dan New Brunswick. Pada tahun 1841 di Toronto , ketika perawatan untuk orang yang sakit mental menjadi berbasis institusi. Kanada menjadi sebuah pemerintahan yang memerintah sendiri pada tahun 1867, mempertahankan ikatannya dengan mahkota Inggris. Selama periode ini usia kapitalisme industrimulai, yang mengarah ke dislokasi sosial dan ekonomi dalam berbagai bentuk. Pada 1887 rumah sakit jiwa dikonversi ke rumah sakit dan perawat dan petugas dipekerjakan untuk perawatan orang sakit mental. Pelatihan kerja sosial pertama dimulai di University of Toronto pada tahun 1914. Pada tahun 1918 Clarence Hincks & Clifford Beers mendirikan Komite Nasional Kanada untuk Kebersihan Mental, yang kemudian menjadi Asosiasi Kesehatan Mental Kanada . Pada tahun 1930-an Dr. Clarence Hincks mempromosikan pencegahan dan perawatan penderita penyakit mental sebelum mereka lumpuh / deteksi dini. [ rujukan? ]
Perang Dunia II sangat mempengaruhi sikap terhadap kesehatan mental. Pemeriksaan medis terhadap rekrutmen mengungkapkan bahwa ribuan orang dewasa yang tampaknya sehat menderita kesulitan mental. Pengetahuan ini mengubah sikap publik terhadap kesehatan mental, dan mendorong penelitian ke dalam tindakan pencegahan dan metode pengobatan. [109] Pada tahun 1951 Pekan Kesehatan Mental diperkenalkan di Kanada. Untuk paruh pertama abad kedua puluh, dengan periode deinstitutionalisationdimulai pada akhir 1960-an pekerjaan sosial psikiatris berhasil pada penekanan saat ini pada perawatan berbasis komunitas, pekerjaan sosial psikiatris berfokus di luar aspek model medis pada diagnosis individu untuk mengidentifikasi dan mengatasi ketidaksetaraan sosial dan masalah struktural. Pada 1980-an Mental Health Act diamandemen untuk memberi konsumen hak untuk memilih alternatif perawatan. Kemudian fokusnya bergeser ke masalah tenaga kerja dan lingkungan kesehatan mental. [110]
India
Kutipan awal gangguan mental di India berasal dari Era Veda (2000 SM – 600 M). [111] Charaka Samhita, sebuah buku teks ayurvedic diyakini berasal dari 400-200 SM menjelaskan berbagai faktor stabilitas mental. Ini juga memiliki instruksi tentang cara mengatur sistem pengiriman perawatan. [112] Pada era yang sama, Siddha adalah sistem medis di India selatan. Bijak agung Agastya adalah salah satu dari 18 siddha yang berkontribusi pada sistem pengobatan. Sistem ini termasuk Agastiyar Kirigai Nool, ringkasan gangguan kejiwaan dan perawatan yang mereka rekomendasikan. [113] [114]Di Atharva Veda juga ada deskripsi dan resolusi tentang penderitaan kesehatan mental. Pada periode Mughal sistem kedokteran Unani diperkenalkan oleh dokter India Unhammad pada tahun 1222. [115] Bentuk psikoterapi yang ada kemudian dikenal sebagai ilaj-i-nafsani dalam kedokteran Unani.
Abad ke-18 adalah periode yang sangat tidak stabil dalam sejarah India, yang berkontribusi pada kekacauan psikologis dan sosial di anak benua India. Pada 1745, rumah sakit jiwa dikembangkan di Bombay (Mumbai) diikuti oleh Calcutta (Kolkata) pada 1784, dan Madras (Chennai) pada 1794. Kebutuhan untuk mendirikan rumah sakit menjadi lebih akut, pertama untuk merawat dan mengelola ‘sepoy’ orang Inggris dan India ( orang militer) yang dipekerjakan oleh British East India Company. [116] [117]First Lunacy Act (juga disebut Act No. 36) yang mulai berlaku pada tahun 1858 kemudian dimodifikasi oleh sebuah komite yang ditunjuk di Bengal pada tahun 1888. Kemudian, Indian Lunacy Act, 1912 dibawa berdasarkan undang-undang ini. Sebuah program rehabilitasi dimulai antara tahun 1870-an dan 1890-an untuk orang-orang dengan penyakit mental di Mysore Lunatic Asylum, dan kemudian departemen terapi okupasi didirikan selama periode ini di hampir setiap rumah sakit jiwa. Program di rumah sakit jiwa itu disebut ‘terapi kerja’. Dalam program ini, orang dengan penyakit mental dilibatkan di bidang pertanian untuk semua kegiatan. Program ini dianggap sebagai benih asal rehabilitasi psikososial di India.
Berkeley-Hill, pengawas Rumah Sakit Eropa (sekarang dikenal sebagai Central Institute of Psychiatry (CIP) , didirikan pada tahun 1918), sangat prihatin dengan peningkatan rumah sakit jiwa pada masa itu. Upaya berkelanjutan Berkeley-Hill membantu meningkatkan standar perawatan dan perawatan dan dia juga membujuk pemerintah untuk mengubah istilah ‘suaka’ menjadi ‘rumah sakit’ pada tahun 1920. [118]Teknik yang mirip dengan token-ekonomi saat ini pertama kali dimulai pada tahun 1920 dan disebut dengan nama ‘grafik pembentukan kebiasaan’ di CIP, Ranchi. Pada tahun 1937, jabatan pertama pekerja sosial psikiatrik dibuat di klinik bimbingan anak yang dikelola oleh Sekolah Pekerjaan Sosial Dhorabji Tata (didirikan pada tahun 1936), dianggap sebagai bukti pertama yang didokumentasikan tentang praktik kerja sosial di bidang kesehatan mental India. [ rujukan? ]
Setelah Kemerdekaan pada tahun 1947, unit psikiatri rumah sakit umum (GHPU) didirikan untuk meningkatkan kondisi di rumah sakit yang ada, sementara pada saat yang sama mendorong perawatan rawat jalan melalui unit-unit ini. Di Amritsar Dr. Vidyasagar, melembagakan keterlibatan aktif keluarga dalam perawatan orang dengan penyakit mental. Ini adalah praktik lanjutan sebelum waktunya mengenai perawatan dan perawatan. Metodologi ini memiliki dampak yang lebih besar pada praktik kerja sosial di bidang kesehatan mental terutama dalam mengurangi stigmatisasi. Pada tahun 1948 Gauri Rani Banerjee, dilatih di Amerika Serikat, memulai kursus master dalam pekerjaan sosial medis dan psikiatris di Sekolah Pekerjaan Sosial Dhorabji Tata (Sekarang TISS). Kemudian, pekerja sosial psikiatrik terlatih pertama diangkat pada tahun 1949 di unit psikiatri orang dewasa di rumah sakit jiwa Yervada, Pune.[ rujukan? ]
Di berbagai bagian negara itu, dalam pengaturan layanan kesehatan mental, pekerja sosial dipekerjakan — pada tahun 1956 di sebuah rumah sakit jiwa di Amritsar, pada tahun 1958 di sebuah klinik bimbingan anak dari sekolah perawat, dan di Delhi pada tahun 1960 di All India Institute Ilmu Kedokteran dan pada tahun 1962 di Rumah Sakit Ram Manohar Lohia . Pada tahun 1960, Rumah Sakit Jiwa Madras (Sekarang Institute of Mental Health ), mempekerjakan pekerja sosial untuk menjembatani kesenjangan antara dokter dan pasien. Pada 1961, pos kerja sosial dibuat di NIMHANS. Dalam pengaturan ini mereka merawat aspek psikososial pengobatan. Sistem ini memungkinkan praktik layanan sosial memiliki dampak jangka panjang yang lebih kuat pada perawatan kesehatan mental. [119]
Pada tahun 1966 berdasarkan rekomendasi Komite Penasihat Kesehatan Mental, Departemen Kesehatan, Pemerintah India, NIMHANS memulai Departemen Pekerjaan Sosial Psikiatri dimulai dan Diploma Pascasarjana dua tahun dalam Pekerjaan Sosial Psikiatri diperkenalkan pada tahun 1968. Pada tahun 1978, nomenklatur kursus diubah menjadi MPhil dalam Pekerjaan Sosial Psikiatri. Selanjutnya, Program PhD diperkenalkan. Dengan rekomendasi panitia Mudaliar pada tahun 1962, Diploma dalam Pekerjaan Sosial Psikiatri dimulai pada tahun 1970 di Rumah Sakit Jiwa Eropa di Ranchi (sekarang CIP). Program ini ditingkatkan dan kursus pelatihan yang lebih tinggi lainnya ditambahkan kemudian. [ rujukan? ]
Inisiatif baru untuk mengintegrasikan kesehatan mental dengan layanan kesehatan umum dimulai pada tahun 1975 di India. Kementerian Kesehatan, Pemerintah India merumuskan Program Kesehatan Mental Nasional (NMHP) dan diluncurkan pada tahun 1982. Hal yang sama ditinjau pada tahun 1995 dan berdasarkan itu, Program Kesehatan Mental Kabupaten (DMHP) diluncurkan pada tahun 1996 yang berusaha untuk mengintegrasikan perawatan kesehatan mental dengan perawatan kesehatan masyarakat. [120] Model ini telah diterapkan di semua negara bagian dan saat ini ada 125 situs DMHP di India.
Komisi Hak Asasi Manusia Nasional (NHRC) pada tahun 1998 dan 2008 melakukan pemeriksaan sistematis, intensif dan kritis terhadap rumah sakit jiwa di India. Hal ini menghasilkan pengakuan terhadap hak asasi orang-orang dengan penyakit mental oleh NHRC. Dari laporan NHRC sebagai bagian dari NMHP, dana disediakan untuk meningkatkan fasilitas rumah sakit jiwa. Sebagai hasil dari penelitian, terungkap bahwa ada lebih banyak perubahan positif dalam dekade sampai laporan gabungan NHRC dan NIMHANS pada 2008 dibandingkan dengan 50 tahun terakhir hingga 1998. [121] Pada 2016 RUU Perawatan Kesehatan Mental disahkan yang memastikan dan memberikan hak secara hukumakses ke perawatan dengan perlindungan dari asuransi, menjaga martabat orang yang menderita, meningkatkan akses hukum dan perawatan kesehatan dan memungkinkan pengobatan gratis. [122] [123] [124] Pada Desember 2016, Undang-Undang Disabilitas 1995 dicabut dengan Hak Penyandang Cacatt (RPWD), 2016 dari RUU 2014 yang menjamin manfaat bagi populasi penyandang cacat yang lebih luas. RUU sebelum menjadi Undang-Undang didorong untuk amandemen oleh para pemangku kepentingan terutama terhadap klausul yang mengkhawatirkan di bagian “Kesetaraan dan Non Diskriminasi” yang mengurangi kekuatan undang-undang tersebut dan memungkinkan perusahaan mengabaikan atau mendiskriminasi penyandang disabilitas dan terhadap kurangnya arahan umum. yang membutuhkan untuk memastikan implementasi UU yang tepat. [125] [126]
Kesehatan mental di India sedang dalam tahap pengembangan. Tidak ada cukup profesional untuk mendukung permintaan. Menurut Indian Psychiatric Society , hanya ada sekitar 9000 psikiater di negara ini per Januari 2019. Menurut angka ini, India memiliki 0,75 Psikiater per 100.000 penduduk, sementara jumlah yang diinginkan adalah lebih dari 3 Psikiater per 100.000. Sementara jumlah psikiater telah meningkat sejak 2010, masih jauh dari rasio yang sehat. [127]
Kurangnya otoritas lisensi tunggal yang diterima secara universal dibandingkan dengan negara asing menempatkan pekerja sosial secara umum dalam risiko. Tetapi badan / dewan umum menerima secara otomatis seorang pekerja sosial yang memenuhi syarat universitas sebagai seorang profesional yang berlisensi untuk berpraktik atau sebagai seorang dokter yang berkualifikasi. Kurangnya dewan terpusat dalam ikatan dengan Sekolah Pekerjaan Sosial juga membuat penurunan promosi untuk ruang lingkup pekerja sosial sebagai profesional kesehatan mental. Meskipun di tengah-tengah ini layanan pekerja sosial telah memberikan facelift ke sektor kesehatan mental di negara ini dengan para profesional sekutu lainnya. [ rujukan? ]
mberikan facelift ke sektor kesehatan mental di negara ini dengan para profesional sekutu lainnya. [ rujukan? ]
Prevalensi dan program
Lihat juga: Kesehatan mental global
Bukti menunjukkan bahwa 450 juta orang di seluruh dunia memiliki beberapa penyakit mental. Depresi berat menempati urutan keempat di antara 10 penyebab utama penyakit di dunia. Dalam 20 tahun, penyakit mental diprediksi menjadi penyebab utama penyakit di seluruh dunia. Wanita lebih cenderung memiliki penyakit mental daripada pria. Satu juta orang bunuh diri setiap tahun dan 10 hingga 20 juta mencobanya. [128]
Afrika
Penyakit mental dan gangguan kesehatan mental adalah kekhawatiran yang meluas di antara negara-negara Afrika yang kurang berkembang, namun masalah ini sebagian besar diabaikan, karena perawatan kesehatan mental di Afrika secara statistik kurang diperhatikan daripada di negara-negara barat lainnya. Meningkatnya angka kematian karena penyakit mental menunjukkan kebutuhan penting untuk meningkatkan kebijakan perawatan kesehatan mental dan kemajuan dalam perawatan untuk orang Afrika yang menderita gangguan psikologis. [ rujukan? ]
Negara-negara Afrika yang terbelakang sangat tampak terganggu oleh penyakit fisik, penyakit, kekurangan gizi, dan kontaminasi sehingga dilema tentang kurangnya perawatan kesehatan mental belum diprioritaskan, membuatnya sulit untuk memiliki dampak yang diakui pada penduduk Afrika. Pada tahun 1988 dan 1990, dua resolusi asli dilaksanakan oleh Negara-negara Anggota Organisasi Kesehatan Dunia di Afrika. AFR / RC39 / R1 dan AFR / RC40 / R9 berusaha untuk meningkatkan status perawatan kesehatan mental di wilayah Afrika tertentu untuk memerangi dampaknya yang meningkat pada orang-orang Afrika. [129] Namun, ditemukan bahwa kebijakan-kebijakan baru ini berdampak kecil pada status kesehatan mental di Afrika, yang pada akhirnya menghasilkan kecenderungan gangguan psikologis alih-alih penurunan yang diinginkan, dan menyebabkan ini tampak seperti masalah yang mustahil untuk dikelola.
Di Afrika, ada banyak faktor sosial-budaya dan biologis yang menyebabkan pergulatan psikologis yang meningkat, sementara juga menutupi tingkat kepentingan langsung mereka di mata Afrika. Meningkatnya tingkat pengangguran, kekerasan, kejahatan, pemerkosaan, dan penyakit sering dikaitkan dengan penyalahgunaan zat, yang dapat menyebabkan tingkat penyakit mental meningkat. [130]Selain itu, penyakit fisik seperti HIV / AIDS, epidemi Ebola, dan malaria seringkali memiliki efek psikologis yang bertahan lama pada para korban yang tidak dikenal di masyarakat Afrika karena kepercayaan budaya yang melekat. Keyakinan tradisional Afrika telah mengarah pada persepsi penyakit mental yang disebabkan oleh kekuatan supernatural, mencegah respons yang bermanfaat atau rasional terhadap perilaku abnormal. Sebagai contoh, Ebola menerima banyak perhatian media ketika menjadi merajalela di Afrika dan akhirnya menyebar ke AS, namun, para peneliti tidak pernah benar-benar memperhatikan efek psikologisnya pada otak Afrika. Kecemasan ekstrem, pergulatan dengan kesedihan, perasaan penolakan dan ketidakmampuan, depresi yang mengarah pada bunuh diri, PTSD, dan banyak lagi hanyalah beberapa efek penyakit seperti Ebola. [131]Epidemi ini datang dan pergi, tetapi efeknya yang bertahan lama pada kesehatan mental tetap ada selama bertahun-tahun yang akan datang, dan bahkan mengakhiri kehidupan karena kurangnya tindakan. Ada beberapa upaya untuk mendanai dukungan psikiatrik secara finansial di negara-negara seperti Liberia, karena krisis kesehatan mental yang dramatis setelah perang, tetapi tidak banyak yang diuntungkan. Selain alasan keuangan, sangat sulit untuk menegakkan intervensi kesehatan mental dan mengelola kesehatan mental secara umum di negara-negara terbelakang hanya karena orang-orang yang tinggal di sana tidak perlu percaya pada psikiatri barat. Penting juga untuk dicatat bahwa model psikologi sosial-budaya dan perilaku abnormal bergantung pada faktor-faktor di sekitar perbedaan budaya. [132]Hal ini menyebabkan kelainan kesehatan mental tetap lebih tersembunyi karena perilaku alami budaya, dibandingkan dengan perilaku kebarat-baratan dan norma budaya.
Hubungan antara penyakit mental dan fisik ini merupakan siklus berkelanjutan yang belum terputus. Sementara ada banyak organisasi yang berusaha untuk memecahkan masalah yang berkaitan dengan kesehatan fisik di Afrika, karena masalah ini jelas terlihat dan dapat dikenali, ada sedikit tindakan yang diambil untuk menghadapi dampak mental mendasar yang tersisa pada para korban. Diakui bahwa banyak dari orang-orang yang sakit mental di Afrika mencari bantuan dari para pemimpin spiritual atau agama, namun ini secara luas disebabkan oleh fakta bahwa banyak negara Afrika secara signifikan kekurangan tenaga kesehatan mental dibandingkan dengan negara-negara lain di dunia. Di Ethiopia saja, ada “hanya 10 psikiater untuk populasi 61 juta orang,” [129]penelitian telah menunjukkan. Sementara jumlah pasti telah berubah sejak penelitian ini dilakukan, kurangnya profesional psikologis di seluruh Afrika berlanjut dengan rata-rata saat ini 1,4 pekerja kesehatan mental per 100.000 orang dibandingkan dengan statistik global 9,0 profesional per 100,00 orang. [133] Selain itu, statistik menunjukkan bahwa “tingkat kunjungan tahunan global ke fasilitas rawat jalan kesehatan mental adalah 1.051 per 100.000 penduduk,” sementara “di Afrika angka tersebut adalah 14 per 100.000” kunjungan. Sekitar setengah dari negara-negara Afrika memiliki semacam kebijakan kesehatan mental, namun kebijakan ini sangat diabaikan, [130] karena pemerintah Afrika membelanjakan “kurang dari 1% dari total anggaran kesehatan untuk kesehatan mental”. [134]Khususnya di Sierra Leone, sekitar 98,8% orang yang menderita gangguan mental tetap tidak diobati, bahkan setelah pembangunan rumah sakit jiwa jauh di bawah rata-rata, lebih lanjut menunjukkan perlunya intervensi. [133]
Tidak hanya ada sedikit tindakan langsung yang diambil untuk memerangi masalah kesehatan mental di Afrika, tetapi juga ada sedikit penelitian yang dilakukan pada topik tersebut untuk menyebarkan kesadaran dan mencegah kematian. The Lancet Global Health [134] mengakui bahwa ada lebih dari 1.000 artikel yang diterbitkan yang membahas kesehatan fisik di Afrika, tetapi masih kurang dari 50 membahas kesehatan mental. Dan dilema yang mendesak ini memprioritaskan kesehatan fisik vs kesehatan mental hanya memburuk karena populasi benua secara substansial tumbuh dengan penelitian yang menunjukkan bahwa “Antara 2000 dan 2015 populasi benua tumbuh sebesar 49%, namun jumlah tahun hilang akibat cacat sebagai akibatnya gangguan mental dan penggunaan narkoba meningkat sebesar 52% ”. [133]Jumlah kematian yang disebabkan oleh ketidakstabilan mental benar-benar bersaing dengan yang disebabkan oleh penyakit fisik: “Pada 2015, 17,9 juta tahun hilang karena cacat akibat masalah kesehatan mental. Gangguan semacam itu hampir sama pentingnya sebagai penyebab hilangnya kecacatan selama bertahun-tahun seperti halnya penyakit menular dan parasit, yang merupakan 18,5 juta tahun hilang karena kecacatan, ” [133] Kesehatan mental dan perawatan kesehatan fisik, walaupun tampaknya terpisah, sangat terkait, karena kedua faktor ini menentukan hidup atau mati bagi manusia. Karena tantangan baru muncul dan tantangan lama masih belum diprioritaskan, kebijakan perawatan kesehatan mental Afrika perlu peningkatan yang signifikan untuk memberikan kepada rakyatnya perawatan kesehatan yang layak yang layak mereka dapatkan, semoga mencegah masalah ini meluas.
Australia
Sebuah survei yang dilakukan oleh Biro Statistik Australiapada tahun 2008 tentang orang dewasa dengan neurosis yang parah dapat diungkap, hampir setengah dari populasi memiliki gangguan mental di beberapa titik kehidupan mereka dan satu dari lima orang memiliki kelainan yang berkelanjutan dalam 12 bulan sebelumnya. Pada gangguan neurotik, 14% dari populasi mengalami gangguan kecemasan dan komorbiditas di samping gangguan mental umum dengan kerentanan terhadap penyalahgunaan dan kambuh zat. Ada perbedaan gender yang berbeda dalam disposisi terhadap penyakit kesehatan mental. Perempuan ditemukan memiliki tingkat gangguan kesehatan mental yang tinggi, dan pria memiliki kecenderungan risiko penyalahgunaan zat yang lebih tinggi. Survei SMHWB menunjukkan keluarga yang memiliki status sosial ekonomi rendah dan pola disfungsional tinggi memiliki risiko proporsional yang lebih besar untuk gangguan kesehatan mental.gangguan psikotik dan gangguan psikotik yang paling umum adalah skizofrenia . [135] [136]
Kanada
Menurut statistik yang dirilis oleh Pusat Ketergantungan dan Kesehatan Mental satu dari lima orang di Kanada mengalami masalah kesehatan mental atau kecanduan. [137] Orang muda yang berusia 15 hingga 25 tahun sangat rentan. [ Rujukan? ] Depresi berat ditemukan mempengaruhi 8% dan gangguan kecemasan 12% dari populasi. [ Rujukan? ] Wanita 1,5 kali lebih mungkin menderita gangguan mood dan kecemasan. [ rujukan? ] WHO menunjukkan bahwa ada perbedaan gender yang berbeda dalam pola kesehatan mental dan penyakit. [138]Kurangnya kekuasaan dan kontrol atas status sosial ekonomi mereka, kekerasan berbasis gender; posisi sosial yang rendah dan tanggung jawab untuk merawat orang lain membuat wanita rentan terhadap risiko kesehatan mental. [ rujukan? ] Karena lebih banyak wanita daripada pria yang mencari bantuan terkait masalah kesehatan mental, hal ini menyebabkan tidak hanya stereotip gender tetapi juga memperkuat stigma sosial. WHO telah menemukan bahwa stereotip ini telah menyebabkan dokter untuk mendiagnosis depresi lebih sering pada wanita daripada pada pria bahkan ketika mereka menunjukkan gejala yang sama. Seringkali komunikasi antara penyedia layanan kesehatan dan perempuan bersifat otoriter yang mengarah pada kurang perawatan atau terlalu banyak perawatan perempuan ini. [4]
Organisasi
Women’s College Hospital memiliki program yang disebut “Program Kesehatan Mental Wanita” di mana dokter dan perawat membantu merawat dan mendidik wanita mengenai kesehatan mental secara kolaboratif, individual, dan online dengan menjawab pertanyaan dari masyarakat. [139]
Organisasi Kanada lainnya yang melayani kebutuhan kesehatan mental adalah Pusat Kecanduan dan Kesehatan Mental (CAMH). CAMH adalah salah satu fasilitas kecanduan dan kesehatan terbesar dan paling terkenal di Kanada, dan telah menerima pengakuan internasional dari Pan American Health Organization dan World Collaborating Center World Health Organization . Mereka melakukan penelitian di bidang kecanduan dan kesehatan mental pada pria dan wanita. Untuk membantu pria dan wanita, CAMH menyediakan “perawatan klinis, penelitian, pendidikan, pengembangan kebijakan dan promosi kesehatan untuk membantu mengubah kehidupan orang-orang yang terkena dampak masalah kesehatan mental dan kecanduan.” [140]CAMH berbeda dari Women’s College Hospital karena pusat rehabilitasi yang dikenal luas untuk wanita yang memiliki masalah kecanduan kecil, untuk yang parah. Organisasi ini menyediakan perawatan untuk masalah kesehatan mental dengan penilaian, intervensi, program perumahan, perawatan, dan dukungan dokter dan keluarga. [140]
Israel
Di Israel, Reformasi Asuransi Kesehatan Mental mulai berlaku pada Juli 2015, mengalihkan tanggung jawab untuk penyediaan layanan kesehatan mental dari Kementerian Kesehatan ke empat rencana kesehatan nasional. Perawatan kesehatan fisik dan mental dipersatukan dalam satu atap; sebelumnya mereka telah berfungsi secara terpisah dalam hal keuangan, lokasi, dan penyedia. Di bawah reformasi, rencana kesehatan mengembangkan layanan baru atau memperluas layanan yang sudah ada untuk mengatasi masalah kesehatan mental. [141]
Amerika Serikat
Menurut Organisasi Kesehatan Dunia pada tahun 2004, depresi adalah penyebab utama kecacatan di Amerika Serikat untuk individu berusia 15 hingga 44 tahun. [142] Ketidakhadiran di AS karena depresi diperkirakan lebih dari $ 31 miliar per tahun . Depresi sering terjadi bersamaan dengan berbagai penyakit medis seperti penyakit jantung , kanker , dan nyeri kronis dan dikaitkan dengan status kesehatan dan prognosis yang lebih buruk. [143] Setiap tahun, sekitar 30.000 orang Amerika mengambil nyawa mereka, sementara ratusan ribu orang melakukan upaya bunuh diri ( Pusat Pengendalian dan Pencegahan Penyakit ). [144] Pada tahun 2004, bunuh diri adalah yang ke-11penyebab utama kematian di Amerika Serikat (Pusat Pengendalian dan Pencegahan Penyakit), ketiga di antara individu berusia 15-24. Meskipun semakin tersedia pengobatan depresi yang efektif, tingkat kebutuhan yang tidak terpenuhi untuk perawatan tetap tinggi. [ rujukan? ] Sebagai perbandingan, sebuah penelitian yang dilakukan di Australia selama 2006 hingga 2007 melaporkan bahwa sepertiga (34,9%) pasien yang didiagnosis dengan gangguan kesehatan mental telah datang ke layanan kesehatan medis untuk perawatan. [145]
Ada banyak faktor yang mempengaruhi kesehatan mental termasuk:
- Penyakit mental , kecacatan , dan bunuh diri pada akhirnya adalah hasil dari kombinasi biologi, lingkungan, dan akses serta pemanfaatan perawatan kesehatan mental.
- Kebijakan kesehatan masyarakat dapat memengaruhi akses dan pemanfaatan, yang selanjutnya dapat meningkatkan kesehatan mental dan membantu mengembangkan konsekuensi negatif dari depresi dan kecacatan yang terkait.
Penyakit mental emosional harus menjadi perhatian khusus di Amerika Serikat karena AS memiliki tingkat prevalensi tahunan tertinggi (26 persen) untuk penyakit mental di antara perbandingan 14 negara berkembang dan maju. [146] Sementara sekitar 80 persen dari semua orang di Amerika Serikat dengan gangguan mental akhirnya menerima beberapa bentuk perawatan, rata-rata orang tidak mengakses perawatan sampai hampir satu dekade setelah perkembangan penyakit mereka, dan kurang dari sepertiga orang yang mencari bantuan menerima perawatan minimal yang memadai. [147] Pemerintah menawarkan semua program dan layanan, tetapi veteran menerima bantuan paling banyak, ada kriteria kelayakan tertentu yang harus dipenuhi. [148]
Kebijakan
Kebijakan kesehatan mental di Amerika Serikat telah mengalami empat reformasi besar: gerakan suaka Amerika yang dipimpin oleh Dorothea Dix pada tahun 1843; gerakan “kesehatan mental” yang terinspirasi oleh Clifford Beers pada tahun 1908; yang deinstitutionalization dimulai oleh Aksi Kesehatan Mental pada tahun 1961; dan gerakan dukungan masyarakat yang diminta oleh Amandemen Undang-Undang CMCH tahun 1975. [149]
Pada tahun 1843, Dorothea Dix mengajukan Peringatan ke Badan Legislatif Massachusetts, menggambarkan perlakuan kasar dan kondisi mengerikan yang diterima oleh pasien sakit jiwa di penjara, kandang, dan rumah tahanan. Dia mengungkapkan dalam Peringatannya: “Saya melanjutkan, tuan-tuan, sebentar untuk meminta perhatian Anda pada keadaan orang-orang gila saat ini yang terkurung dalam Persemakmuran ini, dalam sangkar, lemari, ruang bawah tanah, warung, kandang! Rantai dirantai, telanjang, dipukuli dengan batang, dan diikat dalam ketaatan …. ” [150]Banyak rumah sakit jiwa dibangun pada periode itu, dengan pagar tinggi atau dinding yang memisahkan pasien dari anggota masyarakat lainnya dan aturan ketat mengenai pintu masuk dan keluar. Di rumah sakit jiwa itu, perawatan tradisional diterapkan dengan baik: obat-obatan tidak digunakan sebagai obat untuk penyakit, tetapi cara untuk mengatur ulang keseimbangan dalam tubuh seseorang, bersama dengan unsur-unsur penting lainnya seperti diet sehat, udara segar, budaya kelas menengah, dan kunjungan oleh warga tetangga mereka. [ rujukan? ] Pada tahun 1866, sebuah rekomendasi datang ke Badan Legislatif Negara Bagian New York untuk mendirikan rumah sakit jiwa terpisah untuk pasien-pasien yang sakit jiwa kronis. Beberapa rumah sakit menempatkan pasien kronis di sayap atau bangsal yang terpisah, atau bangunan yang berbeda. [151]
Dalam A Mind That Found Itself (1908) Clifford Whittingham Beers menggambarkan perlakuan memalukan yang diterimanya dan kondisi menyedihkan di rumah sakit jiwa. [152] Setahun kemudian, Komite Nasional Kebersihan Mental (NCMH) didirikan oleh sekelompok kecil ilmuwan dan ilmuwan yang berpikiran reformasi – termasuk Beers sendiri – yang menandai awal dari gerakan “kesehatan mental”. Gerakan ini menekankan pentingnya pencegahan masa kecil. Perang Dunia I mengkatalisasi ide ini dengan penekanan tambahan pada dampak ketidaksesuaian, yang meyakinkan para ahli kesehatan bahwa pencegahan adalah satu-satunya pendekatan praktis untuk menangani masalah kesehatan mental. [153]Namun, pencegahan tidak berhasil, terutama untuk penyakit kronis; kondisi yang dapat dihukum di rumah sakit bahkan lebih umum, terutama di bawah tekanan meningkatnya jumlah orang yang sakit kronis dan pengaruh depresi. [149]
Pada tahun 1961, Komisi Gabungan Kesehatan Mental menerbitkan sebuah laporan yang disebut Aksi untuk Kesehatan Mental, yang tujuannya adalah untuk perawatan klinik komunitas untuk mengambil beban pencegahan dan intervensi awal penyakit mental, oleh karena itu untuk meninggalkan ruang di rumah sakit untuk yang parah dan pasien kronis. Pengadilan mulai memutuskan mendukung keinginan pasien tentang apakah mereka harus dipaksa untuk perawatan. Pada tahun 1977, 650 pusat kesehatan mental masyarakat dibangun untuk mencakup 43 persen populasi dan melayani 1,9 juta orang per tahun, dan lama perawatan menurun dari 6 bulan menjadi hanya 23 hari. [154]Namun, masalah masih ada. Karena inflasi, terutama pada tahun 1970-an, panti jompo komunitas menerima lebih sedikit uang untuk mendukung perawatan dan perawatan yang diberikan. Lebih sedikit dari setengah pusat yang direncanakan dibuat, dan metode baru tidak sepenuhnya menggantikan pendekatan lama untuk melaksanakan kapasitas penuhnya dalam merawat daya. [154] Selain itu, sistem bantuan masyarakat tidak sepenuhnya didirikan untuk mendukung perumahan pasien, peluang kerja, dukungan pendapatan, dan manfaat lainnya. [149] Banyak pasien kembali ke lembaga kesejahteraan dan peradilan pidana, dan lebih banyak lagi yang menjadi tunawisma . Gerakan deinstitusionalisasi menghadapi tantangan besar. [155]
Setelah menyadari bahwa hanya mengubah lokasi perawatan kesehatan mental dari rumah sakit negara ke rumah jompo tidak cukup untuk menerapkan gagasan deinstitusionalisasi , Institut Nasional Kesehatan Mental pada tahun 1975 menciptakan Program Dukungan Masyarakat (CSP) untuk menyediakan dana bagi masyarakat untuk mengatur sebuah layanan kesehatan mental yang komprehensif dan dukungan untuk membantu pasien yang sakit mental untuk berhasil mengintegrasikannya dalam masyarakat. Program ini menekankan pentingnya dukungan lain selain perawatan medis, termasuk perumahan, biaya hidup, pekerjaan, transportasi, dan pendidikan; dan menetapkan prioritas nasional baru untuk orang-orang dengan gangguan mental serius. Selain itu, Kongres memberlakukan Undang-Undang Sistem Kesehatan Mental tahun 1980untuk memprioritaskan layanan kepada orang sakit mental dan menekankan perluasan layanan di luar perawatan klinis saja. [156] Kemudian pada 1980-an, di bawah pengaruh Kongres dan Mahkamah Agung, banyak program mulai membantu pasien mendapatkan kembali manfaatnya. Layanan Medicaid baru juga didirikan untuk melayani orang yang didiagnosis dengan “penyakit mental kronis.” Orang-orang yang dirawat di rumah sakit sementara juga diberikan bantuan dan perawatan dan program pra-pelepasan dibuat untuk memungkinkan orang mengajukan permohonan pemulihan sebelum diberhentikan. [154]Tidak sampai tahun 1990, sekitar 35 tahun setelah dimulainya deinstitusionalisasi, rumah sakit pemerintah pertama mulai tutup. Jumlah rumah sakit turun dari sekitar 300 pada lebih dari 40 di tahun 1990-an, dan akhirnya sebuah Laporan Kesehatan Mental menunjukkan kemanjuran perawatan kesehatan mental, memberikan berbagai perawatan yang tersedia bagi pasien untuk dipilih. [156]
Namun, beberapa kritikus berpendapat bahwa deinstitusionalisasi telah, dari sudut pandang kesehatan mental, telah gagal total. Orang sakit mental yang serius adalah tunawisma, atau di penjara; dalam kedua kasus (terutama yang terakhir), mereka mendapatkan sedikit atau tidak ada perawatan kesehatan mental. Kegagalan ini disebabkan oleh sejumlah alasan di mana ada beberapa tingkat pertikaian, meskipun ada kesepakatan umum bahwa program dukungan masyarakat paling tidak efektif, karena kurangnya dana. [155]
Strategi Pencegahan Nasional 2011 termasuk kesejahteraan mental dan emosional, dengan rekomendasi termasuk pengasuhan yang lebih baik dan program intervensi awal, yang meningkatkan kemungkinan program pencegahan dimasukkan dalam kebijakan kesehatan mental AS di masa depan. [47] [ Halaman diperlukan ] The NIMH meneliti hanya bunuh diri dan HIV / AIDS pencegahan, tetapi Strategi Nasional Pencegahan dapat menyebabkan itu berfokus lebih luas pada studi pencegahan longitudinal. [157]
Pada 2013, Perwakilan Amerika Serikat Tim Murphy memperkenalkan Keluarga yang Membantu dalam Undang-Undang Krisis Kesehatan Mental, HR2646 . RUU bipartisan melalui revisi substansial dan diperkenalkan kembali pada tahun 2015 oleh Murphy dan anggota Kongres Eddie Bernice Johnson . Pada November 2015, Komite Kesehatan mengeluarkan Subkomite Kesehatan dengan suara 18-12. [ rujukan? ]
Diagnosis sindrom Asperger
Beberapa faktor menyulitkan diagnosis sindrom Asperger (AS), gangguan spektrum autisme (ASD). Seperti bentuk ASD lainnya, sindrom Asperger ditandai oleh gangguan dalam interaksi sosial disertai dengan minat dan perilaku yang terbatas dan berulang; ini berbeda dari ASD lain dengan tidak memiliki keterlambatan umum dalam perkembangan bahasa atau kognitifatau memiliki bahasa saat ini yang baik, fungsi kognitif, dan adaptif. Masalah dalam diagnosis termasuk ketidaksepakatan antara kriteria diagnostik, kontroversi atas perbedaan antara AS dan bentuk ASD lainnya atau bahkan apakah AS ada sebagai sindrom yang terpisah, dan diagnosis yang berlebihan dan kurang untuk alasan non-teknis. Seperti halnya bentuk ASD lainnya, diagnosis dini penting, dan diagnosis banding harus mempertimbangkan beberapa kondisi lain.
| Diagnosis sindrom Asperger | |
|---|---|
| Tujuan | kriteria untuk mendiagnosis sindrom Asperger |
Kriteria
Sindrom Asperger didefinisikan dalam Manual Diagnostik dan Statistik Gangguan Mental (DSM-IV-TR) sebagai gangguan perkembangan yang menyebar yang dibedakan oleh pola gejala daripada gejala tunggal. Hal ini ditandai dengan gangguan dalam interaksi sosial, oleh pola perilaku, kegiatan dan minat yang stereotip dan terbatas, dan tidak ada keterlambatan signifikan secara klinis dalam perkembangan kognitif atau keterlambatan umum dalam bahasa. Kerusakan harus signifikan, dan harus mempengaruhi area fungsi yang penting, dan diagnosis dikeluarkan jika kriteria juga dipenuhi untuk autisme. [1] Keasyikan intens dengan subjek sempit, verbositas sepihak , prosodi terbatas, dan kecanggungan fisik adalah tipikal dari kondisi ini, tetapi tidak diperlukan untuk diagnosis. [2]
The World Health Organization ICD-10 kriteria yang hampir identik dengan DSM-IV: [3] ICD-10 menambahkan pernyataan bahwa kekikukan gerak biasa (meskipun tidak selalu fitur diagnostik); ICD-10 menambahkan pernyataan bahwa keterampilan khusus yang terisolasi, sering terkait dengan keasyikan yang abnormal, adalah umum tetapi tidak diperlukan untuk diagnosis; dan persyaratan DSM-IV untuk gangguan signifikan secara klinis di bidang sosial, pekerjaan, atau bidang fungsi penting lainnya tidak termasuk dalam ICD-10. [4] [5]
Diagnosis sindrom Asperger bisa sulit karena ada kurangnya skrining diagnostik standar untuk gangguan ini. [6] Menurut Lembaga Gangguan Neurologis dan Stroke Nasional AS, dokter mencari keberadaan kelompok perilaku utama untuk membuat diagnosis seperti kontak mata yang tidak normal, sikap acuh tak acuh, kegagalan merespons ketika dipanggil dengan nama, kegagalan menggunakan gerakan. untuk menunjukkan atau menunjukkan, kurangnya bermain interaktif dengan orang lain, dan kurangnya minat pada teman sebaya.
Keandalan
Diagnosis AS atau autisme fungsi tinggi (HFA) kadang-kadang digunakan secara bergantian; anak yang sama dapat menerima diagnosis berbeda tergantung pada alat skrining dan individu yang melakukan tes. [6] Diagnosis dapat dipengaruhi oleh masalah non-teknis, seperti ketersediaan manfaat pemerintah untuk satu kondisi tetapi tidak yang lain. [7] Organisasi advokasi dan dukungan orang tua telah berkembang biak di sekitar konsep AS, dan ada indikasi bahwa ini telah mengakibatkan diagnosis AS lebih sering, yang dapat diberikan sebagai “diagnosis sisa” untuk anak-anak dari kecerdasan normal yang tidak memenuhi kriteria diagnostik untuk autisme tetapi memiliki beberapa kesulitan sosial. [2] Underdiagnosis dan overdiagnosis adalah masalah dalam kasus marginal; Meningkatnya popularitas pilihan pengobatan dan perluasan manfaat telah memberikan insentif kepada penyedia layanan untuk mendiagnosis ASD, yang mengakibatkan beberapa diagnosa berlebihan pada anak-anak dengan gejala yang tidak pasti. Sebaliknya, biaya skrining dan diagnosis dan tantangan untuk mendapatkan pembayaran dapat menghambat atau menunda diagnosis. [8]
Prosedur
Skrining perkembangan selama pemeriksaan rutin oleh dokter umum atau dokter anak dapat mengidentifikasi tanda-tanda yang memerlukan penyelidikan lebih lanjut. Ini akan memerlukan evaluasi tim yang komprehensif untuk mengkonfirmasi atau mengecualikan diagnosis AS. Tim ini biasanya mencakup seorang psikolog, ahli saraf, psikiater, ahli patologi wicara dan bahasa, ahli terapi okupasi dan profesional lain dengan keahlian dalam mendiagnosis anak-anak dengan AS. [5] [6] Pengamatan terjadi di berbagai pengaturan; kecacatan sosial di AS mungkin lebih jelas selama periode ketika harapan sosial tidak jelas dan anak-anak bebas dari arahan orang dewasa. [9]Evaluasi komprehensif mencakup penilaian neurologis dan genetik, dengan pengujian kognitif dan bahasa yang mendalam untuk membangun IQ dan mengevaluasi fungsi psikomotorik, kekuatan dan kelemahan verbal dan nonverbal, gaya belajar, dan keterampilan untuk hidup mandiri. Penilaian kekuatan dan kelemahan komunikasi meliputi evaluasi bentuk komunikasi nonverbal (pandangan dan gerak tubuh); penggunaan bahasa non-literal (metafora, ironi, absurditas, dan humor); pola infleksi, stres, dan volume bicara; pragmatik ( belokan dan kepekaan terhadap isyarat verbal); dan isi, kejelasan dan koherensi percakapan. [6] Pengujian dapat mencakup rujukan audiologis untuk mengecualikan gangguan pendengaran. Penentuan apakah ada riwayat keluarga dengan kondisi spektrum autisme penting. [10] Praktisi medis akan mendiagnosis berdasarkan hasil tes dan riwayat perkembangan dan gejala terkini orang tersebut. [6] Karena banyak domain fungsi yang terlibat, pendekatan tim multidisiplin sangat penting; [3] penilaian akurat tentang kekuatan dan kelemahan individu lebih berguna daripada label diagnostik. [9]Diagnosis yang tertunda atau keliru adalah masalah serius yang dapat menimbulkan trauma bagi individu dan keluarga; diagnosis semata-mata berdasarkan neurologis, bicara dan bahasa, atau pencapaian pendidikan hanya dapat menghasilkan diagnosis parsial. [3]
Kemajuan teknologi genetik memungkinkan ahli genetika klinis untuk menghubungkan sekitar 40% kasus ASD dengan penyebab genetik; dalam satu studi hasil diagnostik untuk AS, PDD-NOS dan autisme atipikal mirip dengan yang untuk autisme klasik. [11] Diagnosis genetik relatif mahal, [11] dan skrining genetik umumnya tidak praktis. Ketika tes genetik dikembangkan, beberapa masalah etika, hukum, dan sosial akan muncul. Ketersediaan tes komersial dapat mendahului pemahaman yang memadai tentang bagaimana menggunakan hasil tes, mengingat kompleksitas genetika. [12]
Diagnosis dini
Orang tua dari anak-anak dengan AS biasanya dapat melacak perbedaan dalam perkembangan anak-anak mereka hingga usia 30 bulan, meskipun diagnosis tidak dibuat rata-rata sampai usia 11 tahun. [10] Menurut definisi, anak-anak dengan AS mengembangkan bahasa dan swadaya. keterampilan sesuai jadwal, jadi tanda-tanda awal mungkin tidak terlihat dan kondisinya mungkin tidak didiagnosis hingga masa kanak-kanak atau bahkan usia tua. Kerusakan dalam interaksi sosial kadang-kadang tidak menjadi bukti sampai seorang anak mencapai usia di mana perilaku ini menjadi penting; kecacatan sosial sering kali pertama kali diperhatikan ketika anak-anak menemukan teman sebaya di tempat penitipan anak atau prasekolah. [9] Diagnosis paling umum dibuat antara usia empat dan sebelas tahun, dan satu penelitian menunjukkan bahwa diagnosis tidak dapat diberikan secara andal sebelum usia empat tahun. [9]
Diagnosis banding
Sindrom Asperger dapat salah didiagnosis sebagai sejumlah kondisi lain, yang mengarah pada pengobatan yang tidak perlu atau bahkan memperburuk perilaku; kondisi ini mungkin merupakan akar dari penyakit mental yang resistan terhadap pengobatan pada orang dewasa. Kebingungan diagnostik membebani individu dan keluarga dan dapat menyebabkan mereka mencari terapi yang tidak membantu. Kondisi yang harus dipertimbangkan dalam diagnosis diferensial termasuk kelainan perkembangan pervasif lainnya (autisme, PDD-NOS, kelainan disintegrasi anak, kelainan Rett), kelainan spektrum skizofrenia ( skizofrenia , kelainan skizotipal , kelainan kepribadian skizoid ), kelainan hiperaktif perhatian-defisit , obsesif gangguan kompulsif ,depresi , gangguan semantik pragmatis , beberapa gangguan perkembangan yang kompleks dan gangguan belajar nonverbal (NLD). [3]
Membedakan antara AS dan ASD lainnya bergantung pada penilaian dokter yang berpengalaman. [9] Ada banyak tumpang tindih antara AS dan NLD: keduanya memiliki gejala pembacaan sebelum waktunya, verbal, dan kecanggungan, tetapi mereka berbeda bahwa anak-anak dengan AS memiliki minat yang terbatas, perilaku berulang, dan interaksi sosial yang kurang khas. [13] Sindrom Tourette (TS) juga harus dipertimbangkan dalam diagnosis banding: “Ini pada individu yang tidak ditolak, kaku pada spektrum autistik, terutama mereka yang disebut sindrom Asperger, bahwa perbedaan dengan individu yang kurang parah terkena TS dan obsesif kompulsif gangguan dapat menjadi kabur, atau bahwa kedua gangguan dapat hidup berdampingan. ” [14] Masalah lain yang harus dipertimbangkan dalam diagnosis diferensial termasuk mutisme selektif , gangguan pergerakan stereotip dan gangguan bipolar [10] serta cedera otak traumatis atau trauma lahir , gangguan perilaku , sindrom Cornelia De Lange , sindrom alkohol janin , sindrom X rapuh , disleksia , sindrom Fahr , hyperlexia , leukodystrophy , multiple sclerosis dan sindrom triple X . [15]
Beberapa set kriteria diagnostik
Diagnosis AS diperumit dengan penggunaan beberapa instrumen skrining yang berbeda. [6] [16] Selain kriteria DSM-IV dan ICD-10, set kriteria diagnostik lainnya untuk AS adalah Szatmari et al. kriteria [17] dan kriteria Gillberg dan Gillberg . [18]
Dibandingkan dengan kriteria DSM-IV dan ICD-10, persyaratan bahasa awal yang normal dan perkembangan kognitif tidak disebutkan oleh Szatmari et al. , sedangkan keterlambatan bahasa diizinkan dalam kriteria Gillberg dan Gillberg. Szatmari et al. menekankan kesendirian, dan baik Gillberg maupun Szatmari memasukkan “ucapan aneh” dan “bahasa” dalam kriteria mereka. Meskipun Szatmari tidak menyebutkan perilaku stereotip, satu dari empat fungsi stereotip yang dijelaskan diperlukan oleh DSM-IV dan ICD-10, dan dua diperlukan oleh Gillberg dan Gillberg. Respons abnormal terhadap rangsangan sensoris tidak disebutkan dalam skema diagnostik apa pun, meskipun mereka telah dikaitkan dengan AS. [4]Karena DSM-IV dan ICD-10 mengecualikan kesulitan berbicara dan bahasa, definisi ini mengecualikan beberapa kasus asli yang dijelaskan oleh Hans Asperger. Menurut seorang peneliti, mayoritas individu dengan AS memang memiliki kelainan bicara dan bahasa, dan DSM-IV baru-baru ini mengatakan bahwa “terjadinya ‘tidak ada keterlambatan yang signifikan secara klinis dalam bahasa tidak menyiratkan bahwa individu dengan Asperger Disorder tidak memiliki masalah dengan komunikasi ‘(American Psychiatric Association, 2000, p. 80) “. [3] Kriteria Gillberg dan Gillberg dianggap paling dekat dengan deskripsi asli Asperger tentang sindrom tersebut; [3] agresi dan prosodi abnormal yang penulis lain katakan mendefinisikan pasien Asperger tidak disebutkan dalam kriteria apa pun.[19]
Kriteria diagnostik DSM-IV dan ICD-10 telah dikritik karena terlalu luas dan tidak memadai untuk menilai orang dewasa, [20] terlalu sempit (terutama terkait dengan deskripsi asli Hans Asperger tentang individu dengan AS), [3] [21] dan kabur; [16] hasil penelitian besar pada 2007 yang membandingkan empat set kriteria menunjukkan “kebutuhan besar untuk mempertimbangkan kembali kriteria diagnostik AS”. [4] Studi ini menemukan tumpang tindih lengkap di semua set kriteria diagnostik dalam gangguan interaksi sosial dengan pengecualian empat kasus yang tidak didiagnosis oleh Szatmari et al.kriteria karena penekanannya pada kesendirian sosial. Kurangnya tumpang tindih terkuat dalam keterlambatan bahasa dan persyaratan bicara yang aneh dari Gillberg dan persyaratan Szatmari relatif terhadap DSM-IV dan ICD-10, dan dalam persyaratan yang berbeda mengenai keterlambatan umum. [4] Sebuah studi kecil tahun 2008 tentang anak-anak yang dirujuk dengan diagnosis sementara AS menemukan kesepakatan yang buruk di antara empat set kriteria, dengan satu tumpang tindih hanya 39%. [22] Pada 2007 Szatmari et al. menyarankan sistem klasifikasi ASD baru berdasarkan sifat keluarga yang ditemukan oleh epidemiologi genetik . [23]
Perbedaan dari tinggi-functioning autism
Perbedaan antara bentuk Asperger dan ASD lainnya sampai batas tertentu merupakan artefak bagaimana autisme ditemukan. [24] Meskipun individu dengan Asperger cenderung berperforma lebih baik secara kognitif dibandingkan dengan autisme, tingkat tumpang tindih antara Asperger dan autisme yang berfungsi tinggi tidak jelas. [2] [25] Secara keseluruhan, relatif sedikit perbedaan yang dilaporkan antara Asperger dan autisme pada parameter yang terkait dengan penyebab. Asumsi standar adalah bahwa Asperger dan autisme memiliki penyebab yang sama, dan merupakan ekspresi variabel dari gangguan mendasar yang sama. [26]Sebuah tinjauan studi klasifikasi tahun 2008 menemukan bahwa hasil sebagian besar tidak mendukung perbedaan antara diagnosis, dan bahwa karakteristik kelompok yang paling menonjol berasal dari penokohan IQ. [25] Klasifikasi ASD saat ini mungkin tidak mencerminkan sifat sebenarnya dari kondisi tersebut. [27] Sesi panel pada konferensi perencanaan penelitian autisme terkait diagnosis 2008 mencatat masalah dengan klasifikasi AS sebagai subkelompok ASD yang berbeda, dan dua dari tiga kelompok breakout merekomendasikan penghapusan AS sebagai diagnosis terpisah. [28]
Sebuah neuropsikologi profil telah diusulkan untuk AS; [29] jika diverifikasi, ini dapat membedakan antara AS dan HFA dan membantu dalam diagnosis banding. Relatif terhadap HFA, orang-orang dengan AS memiliki defisit dalam keterampilan nonverbal seperti penyelesaian masalah visual-spasial dan koordinasi motorik visual, [30] bersama dengan kemampuan verbal yang lebih kuat. [31] Beberapa penelitian telah menemukan AS dengan profil neuropsikologis aset dan defisit yang konsisten dengan ketidakmampuan belajar nonverbal, tetapi beberapa penelitian lain gagal meniru hal ini. [30]Tinjauan literatur tidak mengungkapkan temuan yang konsisten dari “kelemahan nonverbal atau peningkatan masalah spasial atau motorik relatif terhadap individu dengan HFA”, membuat beberapa peneliti berpendapat bahwa peningkatan kemampuan kognitif dibuktikan dalam AS relatif terhadap HFA terlepas dari perbedaan kemampuan verbal dan nonverbal. [32]
Perubahan DSM-5
Manual Diagnostik dan Statistik Gangguan Mental, Edisi Kelima (DSM-5) yang diterbitkan pada Mei 2013 membatalkan gangguan Asperger sebagai diagnosis terpisah dan menyeragamkannya di bawah gangguan spektrum autisme, dengan ukuran keparahan dalam diagnosis yang lebih luas. [33] [34] DSM 5 mencatat bahwa “Individu dengan diagnosis DSM-IV mapan […] Gangguan Asperger […] harus diberikan diagnosis gangguan spektrum autisme.” [35]
Kriteria diagnostik DSM 5 untuk status Autism Spectrum DisorderA. Defisit terus-menerus dalam komunikasi sosial dan interaksi sosial di berbagai konteks, seperti yang ditunjukkan oleh yang berikut, saat ini atau oleh sejarah (contohnya ilustratif, tidak lengkap; lihat teks):Defisit dalam timbal balik sosial-emosional, mulai, misalnya, dari pendekatan sosial yang tidak normal dan kegagalan percakapan bolak-balik yang normal; untuk mengurangi berbagi minat, emosi, atau pengaruh ; kegagalan untuk memulai atau menanggapi interaksi sosial.Defisit dalam perilaku komunikatif nonverbal digunakan untuk interaksi sosial, mulai, misalnya, dari komunikasi verbal dan nonverbal yang kurang terintegrasi; untuk kelainan kontak mata dan bahasa tubuh atau defisit dalam memahami dan menggunakan gerakan; untuk kurangnya ekspresi wajah dan komunikasi nonverbal.Defisit dalam mengembangkan, memelihara, dan memahami hubungan, mulai, misalnya, dari kesulitan menyesuaikan perilaku agar sesuai dengan berbagai konteks sosial; kesulitan dalam berbagi permainan imajinatif atau berteman; tidak adanya minat pada teman sebaya.B. Pola perilaku, minat, atau kegiatan yang berulang dan terbatas, sebagaimana diwujudkan oleh setidaknya dua dari yang berikut ini, saat ini atau oleh sejarah (contohnya adalah ilustrasi, tidak lengkap; lihat teks):Gerakan motorik stereotip atau berulang, penggunaan benda, atau ucapan (mis. Stereotip motorik sederhana, antrean mainan atau membalikkan benda, echolalia, frasa istimewa).Desakan pada kesamaan, kepatuhan yang tidak fleksibel terhadap rutinitas, atau pola ritual perilaku verbal atau nonverbal (misalnya, tekanan ekstrem pada perubahan kecil, kesulitan dengan transisi, pola berpikir kaku, ritual ucapan, perlu mengambil rute yang sama atau makan makanan yang sama setiap hari).Minat yang sangat terbatas, terpaku pada intensitas atau fokus yang tidak normal (mis., Keterikatan yang kuat atau keasyikan dengan benda-benda yang tidak biasa, minat yang dibatasi secara berlebihan atau kepentingan yang gigih).Hiper atau hiporeaktif terhadap input sensorik atau minat yang tidak biasa pada aspek sensorik lingkungan (misalnya, ketidakpedulian terhadap rasa sakit / suhu, respons negatif terhadap suara atau tekstur tertentu, berbau atau menyentuh objek, daya tarik visual dengan cahaya atau gerakan).Gejala harus ada pada periode perkembangan awal (tetapi mungkin tidak menjadi nyata sepenuhnya sampai tuntutan sosial melebihi kapasitas terbatas, atau dapat ditutupi oleh strategi yang dipelajari di kemudian hari).Gejala menyebabkan gangguan signifikan secara klinis di bidang sosial, pekerjaan, atau area penting lainnya yang berfungsi saat ini.Gangguan ini tidak lebih baik dijelaskan oleh kecacatan intelektual (gangguan perkembangan intelektual) atau keterlambatan perkembangan global. Kecacatan intelektual dan gangguan spektrum autisme sering terjadi bersamaan; untuk membuat diagnosis komorbiditas gangguan spektrum autisme dan kecacatan intelektual, komunikasi sosial harus di bawah yang diharapkan untuk tingkat perkembangan umum.
Diagnosis dipecah menjadi 3 tingkat keparahan. [35]
Penghapusan Asperger’s Disorder dari DSM telah menjadi kontroversial karena umumnya digunakan oleh perusahaan asuransi kesehatan, peneliti, lembaga negara, sekolah, dan individu dengan gangguan tersebut. [33] Para ahli khawatir bahwa menghilangkan label Asperger akan mencegah orang yang terkena dampak ringan dievaluasi untuk autisme. [33] Sebuah meta-analisis dari 14 studi yang diterbitkan Sekolah keperawatan Universitas Columbia pada awal 2014 menunjukkan bahwa ada penurunan 30% dalam diagnosis Autism Spectrum Disorder setelah publikasi DSM 5. [34]
Diagnosis AS diperumit dengan penggunaan beberapa instrumen skrining yang berbeda. [6] [16] Selain kriteria DSM-IV dan ICD-10, set kriteria diagnostik lainnya untuk AS adalah Szatmari et al. kriteria [17] dan kriteria Gillberg dan Gillberg . [18]
| Kriteria Diagnostik Parsial untuk Sindrom Asperger Diadaptasi dari Mattila et al. [4] Kosong = tidak ditentukan oleh kriteria Perbedaan substansial antara kriteria yang tercantum: semua sub-bagian kriteria tidak termasuk | ||||
| DSM-IV | ICD-10 | Gillberg | Szatmari | |
|---|---|---|---|---|
| Keterlambatan bahasa | Tidak | Tidak | Mungkin | |
| Keterlambatan perkembangan kognitif | Tidak | Tidak | ||
| Keterampilan keterampilan swadaya | Tidak | Tidak | ||
| Gangguan interaksi sosial | Iya | Iya | Iya | Iya |
| – Gangguan komunikasi nonverbal | Mungkin | Mungkin | Iya | Iya |
| – Persahabatan yang tidak memadai | Mungkin | Mungkin | Mungkin | Iya |
| Perilaku berulang dan stereotip | Iya | Iya | Iya | |
| – Semua minat menyerap | Mungkin | Mungkin | Iya | |
| – Rutinitas atau ritual | Mungkin | Mungkin | Iya | |
| Pidato yang aneh | Iya | Iya | ||
| Kecanggungan motorik | Mungkin | Iya | ||
| Keterampilan khusus yang terisolasi | Umum | |||
| Gangguan signifikan secara klinis a | Iya | |||
| Pengecualian dari gangguan lain | Ya b | Ya c | Tidak | Ya d |
| sebuah Penurunan bidang sosial, pekerjaan, atau penting berfungsi b Apakah tidak memenuhi kriteria untuk lain meresap perkembangan gangguan atau skizofrenia c Tidak dikaitkan dengan gangguan meresap perkembangan, gangguan schizotypal, skizofrenia sederhana, reaktif dan gangguan lampiran disinhibited, gangguan kepribadian obsesif, obsesif gangguan kompulsif d Tidak memenuhi kriteria untuk gangguan autistik |
Gangguan tidur
Tidur merupakan salah satu fungsi dari otak,dimana dengan bila fungsi ini terganggu tentunya dapat menyebabkan masalah pada diri kita. Pemahaman tentang proses tidur dan terjaga menimbulkan identifikasi dan klasifikasi terhadap berbagai macam gangguan tidur. Penilaian tahapan tidur secara klasik menggunakan teknik ini yang membagi proses dari terjaga menuju tidur, yang terdiri atas empat tahap tidur non-gerakan mata yang cepat (NREM) dan satu tahap tidur rapid eye movement (REM) .[1]
Pada saat terjaga tonus otot cenderung tinggi, dan gerakan mata yang cepat. Sedangkan pada tahap tidur NREM 1 ditandai dengan gerakan mata bergulir serta reaktivitas terhadap rangsangan luar yang menurun, dan pemikiran dapat dilanjutkan tapi tidak lagi berorientasi realitas. Tahap 2 terdiri dari EEG dengan latar belakang tegangan rendah sampai sedang dengan disertai adanya ‘’spindle’’ tidur pada bacaan EEGnya. Tahap 3 ditunjukkan dengan adanya amplitudo tinggi (0 sampai 2 Hz) frekuensi delta yang menempati 20% sampai 50% dari latar belakang bacaan EEG. Tahap 4 mirip dengan tahap 3, kecuali tegangan tinggi gelombang delta yang membentuk minimal 50% dari hasil bacaan EEG. Tahap 3 dan 4 sering digabungkan dan disebut sebagai tidur delta/tidur gelombang lambat/ tidur nyenyak. Selama kita tertidur nyenyak, detak jantung dan tingkat pernapasan diperlambat dan dijaga agar tetap teratur. Dalam tidur NREM tonus otot cukup tinggi tetapi lebih rendah daripada saat kondisis terjaga.Pola EEG selama tidur REM terdiri dari tegangan rendah serta aktivitas otak dengan frekuensi campuran sekilas mirip dengan hasil EEG pada tidur tahap 1. Tinggi amplitudo berkisar 3 – 6-Hz dan membentuk gelombang segitiga.[1]
Gangguan tidur merupakan masalah umum pada pasien yang berusia tua. Gangguan ini dapat menyebabkan kesusahan dan ketidaknyamanan, fungsi siang hari terganggu, dan komplikasi serius. Pada zaman Yunani kuno, Democritus percaya bahwa penyakit fisik adalah penyebab kantuk di siang hari dan gizi buruk adalah penyebab utama insomnia. Akan tetapi pada sebagian besar dari catatan sejarah masalah tidur ini masih dianggap sebagai akibat dari penyakit medis atau kejiwaan ketimbang gangguan primer. Tidur dipandang sebagai proses pasif, mirip dengan kematian, dan gagasan bahwa fisiologi tidur teratur dapat menyebabkan sindrom spesifik masih belum diketahui.[2]
Jenis Gangguan Tidur
Hipersomnia
Hipersomnia merupakan salah satu kelainan tidur yang ditandai rasa kantuk yang berlebihan. Sehingga pasien sering kali membutuhkan waktu tidur yang jauh lebih lama dari orang normal.
Klasifikasi
Hipersomnia idiopatik primer adalah gangguan neurologis di mana pasien tidur malam hari dalam jangka waktu lama tetapi tidak menyegarkan. Sehingga sering kali pasien melakukan tidur siang yang juga lama dan tidak memuaskan. Pasien hipersomnia mungkin tidur selama jangka waktu kurang lebih 20 jam sehari. Hasil pemeriksaan biasanya menunjukkan arsitektur tidur relatif normal dibandingkan dengan arsitektur tidur yang terganggu pada narkolepsi. Hipersomnia mungkin juga sekunder yang diakibatkan oleh kondisi medis seperti infeksi virus, terutama mononukleosis dan ensefalitis, atau hidrosefalus.[1]
Parasomnia
Parasomnia adalah sekelompok gangguan tidur yang melibatkan peristiwa atau pengalaman yang tidak diinginkan yang terjadi saat Anda tertidur, tidur atau bangun. Parasomnia mungkin termasuk gerakan abnormal, perilaku, emosi, persepsi atau mimpi. Meskipun perilaku tersebut mungkin rumit dan tampak memiliki tujuan bagi orang lain, Anda tetap tertidur selama acara dan sering tidak memiliki memori yang terjadi. Jika Anda menderita parasomnia, Anda mungkin sulit tidur sepanjang malam.[1]
Gejala Parasomnia
Gejala parasomnia sering kali muncul pada fase terlelap, atau di antara fase tertidur dan terbangun. Pada transisi ini, diperlukan stimulus yang cukup kuat agar seseorang terbangun dari tidur, sehingga pengidap parasomnia akan sulit menyadari perilakunya. Setelah terbangun, pengidap parasomnia jarang mengingat mimpi atau kejadian yang dialaminya. Terkadang, pengidap parasomnia sulit untuk kembali tertidur pada malam hari.
Parasomnia bisa terjadi dalam berbagai bentuk. Di antaranya meliputi tidur sampai berjalan, confusional arousals (kebingungan saat terbangun dari tidur), mimpi buruk, night terrors, mengigau, sleep paralysis, nyeri akibat ereksi saat tertidur, aritmia, bruksisme, REM sleep behavior disorder, enuresis (mengompol), dan exploding head syndrome (merasa seperti mendengar suara keras saat tertidur atau terbangun).[2]Parasomnia adalah gangguan yang melibatkan kegiatan fisik yang tidak diinginkan atau pengalaman yang terjadi selama tidur, masuk ke tidur, atau gairah dari tidur.[3] Gangguan tidur jenis ini lebih umum ditemukan pada anak-anak (5% -15%) dibandingkan orang dewasa (1%). Biasanya bersifat jinak, akan tetapi tidak menutup kemungkinan hubungan dengan adanya luka trauma.[4]
| Kelainan | Gejala utama | |
|---|---|---|
| Tidur berjalan | Stimulasi bermanifestasi melalui perilaku motorik yang kompleks, pada tidur gelombang lambat, dapat pasien dapat berjalan, berlari, berbicara, dan makan sabil tertidur[3] | |
| Mimpi buruk | Mimpi yang mengganggu dan terjadi berulang kali[3] | |
| Tidur Enuresis | Mengompol saat tidur setelah umur lebih dari 5 tahun [3] | |
| Paralisis tidur berulang | Paralisis yang timbul saat awal/akhir tidur atau saat terjaga di malam hari[3] | |
| Kelainan perilaku tidur REM | Mimpi yang menyebabkan suatu perilaku dengan hilangnya tonus otot normal selama tidur tahap REM [3] |
Mendengkur
Mendengkur adalah suara yang ditimbulkan saat tidur karena adanya getaran jaringan pada saluran udara bagian atas.[1] Mendengkur biasa terjadi pada > 3% anak-anak dan 32% dewasa. Seiring bertambahnya usia, timbulnya dengkuran saat tidur akan makin meningkat hingga hampir 50% manusia di atas 60 tahun mengalami hal tersebut. Umumnya, dengkuran lebih banyak terjadi pada saat menghirup napas (inspirasi).
Timbulnya dengkuran merupakan salah satu gejala sindrom obstruktif apnea saat tidur. Pasien yang menderita sindrom tersebut akan mendengkur dengan keras terus-menerus karena mengalami henti napas saat tidur akibat jalan napas yang tersumbat.[1] Meskipun demikian, sebagian penderita obstruktif apnea ada pula yang tidak mengalami dengkuran karena saluran udara mereka tidak beresonansi. Hal ini terutama terjadi pada pasien yang telah melakukan prosedur bedah saluran udara bagian atas untuk memperketat jaringan lunak didaerah tersebut. Selain kecurigaan adanya obstruktif apnea, orang yang mendengkur memiliki risiko lebih besar untuk terkena penyakit pembuluh darah.[2
Apnea tidur
Apnea tidur (bahasa Inggris: sleep apnea atau sleep apnoea) adalah gangguan tidur dengan kesulitan bernapas (apnea = “tanpa napas”) berulang kali ketika sedang tidur. Ada dua jenis sleep apnea: Central dan Obstructive. Terdapat juga jenis campuran. Orang yang menderita hal ini biasanya tidak sadar, walaupun setelah bangun. Sleep apnea dikenali sebagai masalah oleh orang lain yang mengamati, atau dapat dikenali dari akibatnya terhadap tubuh (sequelae). Diagnosa sleep apnea dilakukan dengan polysomnography. Apnea dapat juga diartikan sebagai berhentinya pernapasan untuk sementara. Dyspnea yang dibarengi dengan apnea dapat menyebabkan terjadinya awal sebuah kematian.
Insomnia
Baca di halaman tertampil
Narkolepsi
Narkolepsi dalam bahasa awam, bisa dikatakan sebagai serangan tidur, di mana penderitanya amat sulit mempertahankan keadaan sadar. Hampir sepanjang waktu ia mengantuk. Rasa kantuk biasanya hilang setelah tidur selama 15 menit, tetapi dalam waktu singkat kantuk sudah menyerang kembali. Sebaliknya di malam hari, banyak penderita narkolepsi yang mengeluh tidak dapat tidur.
Penyebab
Gangguan terjadi pada mekanisme pengaturan tidur. Tidur, berdasarkan gelombang otak, terbagi dalam tahapan-tahapan mulai dari tahap 1, 2, 3, 4 dan Rapid Eye Movement (REM.) Tidur REM adalah tahapan di mana kita bermimpi. Pada penderita narkolepsi gelombang REM seolah menyusup ke gelombang sadar. Akibatnya kantuk terus menyerang, dan otak seolah bermimpi dalam keadaan sadar.
Gejala
Untuk mengenali penderita narkolepsi, terdapat 4 gejala klasik (classic tetrad):
- Rasa kantuk berlebihan (EDS)
- Katapleksi (cataplexy)
Katapleksi merupakan gejala khas narkolepsi yang ditandai dengan melemasnya otot secara mendadak. Otot yang melemas bisa beberapa otot saja sehingga kepala terjatuh, mulut membuka, menjatuhkan barang-barang, atau bisa juga keseluruhan otot tubuh. Keadaan ini dipicu oleh lonjakan emosi, baik itu rasa sedih maupun gembira. Biasanya emosi positif lebih memicu katapleksi dibanding emosi negatif. Pada sebuah penelitian penderita narkolepsi diajak menonton film komedi, dan saat ia terpingkal-pingkal tiba-tiba ia terjatuh lemas seolah tak ada tulang yang menyangga tubuhnya.
- Paralisis/Kelumpuhan saat tidur
Kelumpuhan Tidur adalah kelumpuhan otot volunter secara umum yang terjadi pada waktu awal tidur. Peristiwa ini mungkin disertai rasa dikejar-kejar atau perasaan akan adanya bahaya yang akan datang. Teror yang timbul dalam peristiwa tersebut baru dapat diceritakan oleh pasien beberapa tahun kemudian. Peristiwa ini juga dibatalkan dengan sentuhan sederhana. Kelumpuhan yang timbul pada pasien narkolepsi tersebut diperkirakan sebagai akibat dari inhibisi motor yang sama seperti yang terjadi pada tidur REM. Kelumpuhan saat tidur tanpa disertai narkolepsi dapat terjadi pada orang sehat yang kurang tidur, tetapi juga sering kali terlihat pada pasien dengan depresi. [1]
- Halusinasi Hypnagogic/hypnopompic
Kondisi mimpi yang menyusup ke alam sadar bermanifestasi sebagai halusinasi. Penderita narkolepsi biasanya berhalusinasi seolah melihat orang lain di dalam ruangan. Orang lain tersebut bisa orang yang dikenal, teman, keluarga, sekedar bayangan, hantu atau bahkan makhluk asing, tergantung pada latar belakang budaya penderita.
Dengan gejala-gejala yang tidak biasa ini, tidak jarang keluarga menganggap penderita narkolepsi mengidap gangguan jiwa.
Epidemiologi
Perkiraan prevalensi/angka kejadian berkisar antara 2 dan 10 per 10.000 orang di Amerika Utara dan Eropa. Sedangkan di Jepang angka kejadian sekitar lima kali lebih tinggi. Gejala-gejala dari narkolepsi biasanya timbul antara usia 12 dan 30 tahun, meskipun ada pula kasus yang dilaporkan dengan onset sejak usia 2 tahun dan hingga akhir 76 tahun. Perbedaan gender tidak terlalu berpengaruh terhadap prevalensi kejadian.[1]
Insomnia
Insomnia, juga dikenal sebagai sulit tidur, adalah gangguan tidur di mana orang sulit tidur.[2] Mereka mungkin mengalami kesulitan tidur, atau tetap tertidur selama yang diinginkan.[3][4] Insomnia biasanya diikuti oleh kantuk di siang hari, energi rendah, lekas marah, dan suasana hati yang depresi.[2] Ini dapat mengakibatkan peningkatan risiko tabrakan kendaraan bermotor, serta masalah fokus dalam belajar.[2] Insomnia bisa bersifat jangka pendek, berlangsung selama berhari-hari atau berminggu-minggu, atau jangka panjang, berlangsung lebih dari sebulan.[2] Gejala tersebut biasanya diikuti gangguan fungsional saat bangun.
Insomnia dapat terjadi tanpa ada keterlibatan dari masalah lain.[5] Keadaan yang dapat mengakibatkan insomnia termasuk stres psikologis, nyeri kronis, gagal jantung, hipertiroidisme, mulas, sindrom kaki gelisah, menopause, obat-obatan tertentu, dan obat-obatan seperti kafein, nikotin, dan alkohol.[5][6] Faktor risiko lain termasuk shift malam dan apnea tidur.[3] Diagnosis didasarkan pada kebiasaan tidur dan pemeriksaan untuk mencari penyebab yang mendasarinya.[7] Sebuah studi tidur dapat dilakukan untuk mencari gangguan tidur yang mendasarinya.[7] Diagnosis dapat dilakukan dengan dua pertanyaan: “apakah Anda mengalami kesulitan tidur?” dan “apakah Anda kesulitan tidur atau tetap tidur?”[3]
Kebersihan tidur dan perubahan gaya hidup biasanya merupakan pengobatan pertama untuk insomnia.[8][9] Kebersihan tidur termasuk waktu tidur yang konsisten, paparan sinar matahari, ruangan yang tenang dan gelap, dan olahraga teratur.[9] Terapi perilaku kognitif dapat ditambahkan untuk ini.[10][11] Walaupun obat tidur dapat membantu, mereka berhubungan dengan cedera, demensia, dan kecanduan.[8][10] Obat-obatan ini tidak dianjurkan untuk lebih dari empat atau lima minggu.[10] Efektivitas dan keamanan obat alternatif tidak jelas.[8][10]
Antara 10% dan 30% orang dewasa menderita insomnia pada titik waktu tertentu dan hingga setengahnya mengalami insomnia pada tahun tertentu.[3][6][12] Sekitar 6% orang mengalami insomnia bukan karena masalah lain dan berlangsung selama lebih dari sebulan.[3] Orang yang berusia di atas 65 tahun lebih sering terkena daripada orang yang lebih muda.[9] Wanita lebih sering terkena daripada pria.[6] Deskripsi menunjukkan bahwa insomnia telah terjadi sejak Yunani kuno.[13]
Insomnia sering disebabkan oleh adanya suatu penyakit atau akibat adanya permasalahan psikologis. Dalam hal ini, bantuan medis atau psikologis akan diperlukan. Salah satu terapi psikologis yang efektif menangani insomnia adalah terapi kognitif.[14] Dalam terapi tersebut, seorang pasien diajari untuk memperbaiki kebiasaan tidur dan menghilangkan asumsi yang kontra-produktif mengenai tidur.
Banyak penderita insomnia tergantung pada obat tidur dan zat penenang lainnya untuk bisa beristirahat. Semua obat sedatif memiliki potensi untuk menyebabkan ketergantungan psikologis berupa anggapan bahwa mereka tidak dapat tidur tanpa obat tersebut.
Diagnosa
Spesialis tidur kedokteran memenuhi syarat untuk mendiagnosis berbagai gangguan tidur. Pasien dengan berbagai penyakit termasuk sindrom fase tidur tertunda sering salah didiagnosis sebagai Insomnia.
Untuk mendiagnosis insomnia, dilakukan penilaian terhadap:
- Pola tidur penderita sakit jiwa
- Pemakaian obat-obatan, alkohol, atau obat terlarang.
- Tingkatan stres psikis.
- Riwayat medis.
- Aktivitas fisik.
Diagnosis berdasarkan kepada kebutuhan tidur secara individual.
Penyebab
Insomnia bukan suatu penyakit, tetapi merupakan suatu gejala yang memiliki berbagai penyebab, seperti kelainan emosional,kelainan fisik dan pemakaian obat-obatan.
Sulit tidur sering terjadi, baik pada usia muda maupun usia lanjut; dan sering kali timbul bersamaan dengan gangguan emosional, seperti kecemasan, kegelisahan, depresi atau ketakutan.
Kadang seseorang sulit tidur hanya karena badan dan otaknya tidak lelah.
Dengan bertambahnya usia, waktu tidur cenderung berkurang. Stadium tidur juga berubah, dimana stadium 4 menjadi lebih pendek dan pada akhirnya menghilang, dan pada semua stadium lebih banyak terjaga. Perubahan ini, walaupun normal, sering membuat orang tua berpikir bahwa mereka tidak cukup tidur.
Pola terbangun pada dini hari lebih sering ditemukan pada usia lanjut. Beberapa orang tertidur secara normal tetapi terbangun beberapa jam kemudian dan sulit untuk tertidur kembali.
Kadang mereka tidur dalam keadaan gelisah dan merasa belum puas tidur. Terbangun pada dini hari, pada usia berapapun, merupakan pertanda dari depresi.
Orang yang pola tidurnya terganggu dapat mengalami irama tidur yang terbalik, mereka tertidur bukan pada waktunya tidur dan bangun pada saatnya tidur.
Hal ini sering terjadi sebagai akibat dari:
- Jet lag (terutama jika bepergian dari timur ke barat).
- Bekerja pada malam hari.
- Sering berubah-ubah jam kerja.
- Penggunaan alkohol yang berlebihan.
- Efek samping obat (kadang-kadang).
- Kerusakan pada otak (karena ensefalitis, stroke, penyakit Alzheimer).
Gejala
Penderita yang mengalami kesulitan untuk tidur atau sering terjaga di malam hari dan sepanjang hari merasakan kelelahan. Awal proses tidur pada pasien insomnia mengacu pada latensi yang berkepanjangan dari waktu akan tidur sampai tertidur. Dalam Insomnia psiko-fisiologis, pasien mungkin mengeluh perasaan cemas, tegang, khawatir, atau mengingat secara terus-menerus masalah-masalah pada masa lalu atau pada masa depan karena mereka berbaring di tempat tidur terlalu lama tanpa tertidur. Pada insomnia akut, dimungkinkan ada suatu peristiwa yang memicu, seperti kematian atau penyakit yang menyerang orang yang dicintai. Hal ini dapat dikaitkan dengan timbulnya insomnia. Pola ini dapat menjadi tetap dari waktu ke waktu, dan pasien dapat mengalami insomnia, berulang terus-menerus. Semakin besar usaha yang dikeluarkan dalam mencoba untuk tidur, tidur menjadi lebih sulit diperoleh. Menonton jam saat setiap menit dan jam berlalu hanya meningkatkan perasaan terdesak dan usaha untuk tertidur. Tempat tidur akhirnya dapat dipandang sebagai medan perang, dan tidur lebih mudah dicapai dalam lingkungan yang asing.[15]
Pengobatan
Pengobatan insomnia tergantung kepada penyebab dan beratnya insomnia.
Orang tua yang mengalami perubahan tidur karena bertambahnya usia, biasanya tidak memerlukan pengobatan, karena perubahan tersebut adalah normal.
Penderita insomnia hendaknya tetap tenang dan santai beberapa jam sebelum waktu tidur tiba dan menciptakan suasana yang nyaman di kamar tidur; cahaya yang redup dan tidak berisik.
Jika penyebabnya adalah stres emosional, diberikan obat untuk mengurangi stres. Jika penyebabnya adalah depresi, diberikan obat anti-depresi.
Jika gangguan tidur berhubungan dengan aktivitas normal penderita dan penderita merasa sehat, bisa diberikan obat tidur untuk sementara waktu. Alternatif lain untuk mengatasi insomnia tanpa obat-obatan adalah dengan terapi hipnosis atau hipnoterapi.
Durasi tidur dan kematian
Sebuah survei dari 1,1 juta penduduk di Amerika yang dilakukan oleh American Cancer Society menemukan bahwa mereka yang dilaporkan tidur sekitar 7 jam setiap malam memiliki tingkat kematian terendah, sedangkan orang-orang yang tidur kurang dari 6 jam atau lebih dari 8 jam lebih tinggi tingkat kematiannya. Tidur selama 8,5 jam atau lebih setiap malam dapat meningkatkan angka kematian sebesar 15%. Insomnia kronis – tidur kurang dari 3,5 jam (wanita) dan 4,5 jam (laki-laki) juga dapat menyebabkan kenaikan sebesar 15% tingkat kematian. Setelah mengontrol durasi tidur dan insomnia, penggunaan pil tidur juga berkaitan dengan peningkatan angka kematian.
Serangan panik
Serangan panik adalah ketakutan yang tiba-tiba terjadi yang mungkin meliputi palpitasi, berkeringat, gemetar, dispnea, mati rasa, atau perasaan bahwa sesuatu yang buruk akan terjadi.[1][2] Tingkat gejala maksimal terjadi dalam hitungan menit.[2] Biasanya gejala ini bertahan sekitar 30 menit, namun durasinya bisa bervariasi dari detik ke jam.[3] Mungkin ada rasa takut untuk kehilangan kontrol atau nyeri dada.[2] Serangan panik sendiri tidak berbahaya.[6]
Serangan panik dapat terjadi karena beberapa kelainan, seperti: gangguan panik, gangguan kecemasan sosial, gangguan stres pascatrauma, penggunaan narkoba, depresi, dan masalah medis.[2][4] Serangan panik dapat dipicu atau terjadi secara tidak terduga. Faktor risiko meliputi merokok dan stres psikologis. Diagnosis harus mengesampingkan kondisi lain yang dapat menghasilkan gejala serupa, seperti: hipertiroidisme, hiperparatiroidisme, penyakit jantung, penyakit paru-paru, dan penggunaan narkoba.[2]
Pengobatan serangan panik harus diarahkan pada penyebab yang mendasarinya.[6] Pada penderita yang sering mengalami serangan, konseling atau pengobatan dapat digunakan.[5] Latihan pernapasan dan teknik relaksasi otot juga bisa membantu.[7] Penderita yang terkena dampak berisiko tinggi untuk melakukan bunuh diri.[2]
Di Eropa sekitar 3% populasi memiliki serangan panik pada tahun tertentu. Sementara itu, di Amerika Serikat serangan panik mempengaruhi sekitar 11% populasi. Serangan panik lebih sering terjadi pada wanita dibandingkan denganpria. Serangan panik sering dimulai saat pubertas atau awal masa dewasa. Anak-anak dan lansia kurang terpengaruh.[2]
Gangguan kecemasan
Gangguan kecemasan adalah istilah yang mencakup beberapa bentuk ketakutan dan kecemasan patologis dan abnormal, yang masuk pada bidang psikiatri pada akhir abad ke-19.[1] Gelder, Mayou & Geddes (2005) menjelaskan bahwa gangguan kecemasan dibagi menjadi dua grup: bergejala terus-menerus dan bergejala berepisode. Diagnosa psikiatris masa kini mengenal berbagai variasi gangguan kecemasan. Penelitian menemukan bahwa 18% penduduk Amerika Serikat menderita satu atau lebih gangguan ini.[2]
Kata kecemasan di sini mencakup empat aspek yang dapat dialami oleh penderita, yaitu kebimbangan, ketegangan, gejala fisik, dan kecemasan disosiatif.[3] Gangguan kecemasan dibagi menjadi kecemasan umum, fobia, dan gangguan kepanikan, dengan masing-masing memiliki karakteristik dan gejala yang berbeda, yang membutuhkan perawatan berbeda (Gelder et al 2005).
Gangguan kecemasan sosial
Fobia lingkungan atau fobia sosial (social phobia) atau juga dikenal sebagai Gangguan Kecemasan Sosial (Social Anxiety Disorder, SAD atau SAnD), adalah penyakit kecemasan yang ditandai dengan munculnya rasa takut yang kuat pada situasi-situasi sosial tertentu, yang menyebabkan tekanan serta ketidakmampuan untuk berfungsi secara normal dalam beberapa bagian kehidupan yang dijalani penderita.
Merasa gugup dalam beberapa situasi sosial merupakan kondisi yang normal, dan bukan merupakan social anxiety disorder. Pada social anxiety disorder (social phobia), interaksi sosial sehari-hari pun dapat menyebabkan ketakutan ekstrem.
Social anxiety disorder adalah suatu kondisi kesehatan mental kronis yang menyebabkan kecemasan irasional atau takut berada di tempat umum yang ramai. Biasanya juga memiliki ketakutan bahwa akan mempermalukan atau menghina diri sendiri jika berada di tempat umum.
Berada dan mengerjakan sesuatu di tempat umum akan menyebabkan ketidaknyamanan pada penderita social anxiety disorder. Jika kehidupan terganggu oleh jenis ketakutan tersebut, kemungkinan menderita social anxiety disorder.
Dari seluruh penderita fobia sosial, 50% diantaranya telah mengalami gejala fobia sosial sejak usia 11 tahun dan 80% sejak usia 20 tahun. Munculnya fobia sosial pada usia dini ini cenderung mendorong munculnya depresi berat, tindakan penyalahgunaan obat-obatan, dan konflik-konflik psikologis maupun sosial lainnya.
Gejala-gejala fisik yang sering muncul pada penderita fobia sosial adalah kulit memerah/merona, munculnya keringat berlebihan (hiperhidrosis), gemetar, jantung berdebar, dan mual. Cara bicara yang terbata-bata atau gagap bersamaan dengan kecepatan bicara yang terlampau tinggi bisa juga muncul pada tingkat tertentu. Dari segi psikologis, serangan panik (panic attacks) mungkin terjadi apabila rasa takut dan tidak nyaman yang muncul luar biasa hebatnya dan benar-benar di luar kendali.
Diagnosa dan penanganan dini sangat penting untuk penderita fobia sosial agar tidak mengalami penyakit tambahan lain, seperti depresi. Beberapa penderita mungkin mencoba mengatasinya dengan cara yang sama sekali tidak sehat dan solutif, misalnya konsumsi alkohol dan obat-obatan terlarang (narkoba). Cara penanganan yang salah ini lumrah terjadi di kalangan penderita, terutama pada mereka yang tidak diberi perhatian, diagnosa dini, penanganan, perawatan, dan pengobatan yang layak. Ini bisa membuat mereka menjadi alkoholik, mendapat gangguan makan, dan terlibat berbagai tindakan penyalahgunaan obat-obatan terlarang.
Oleh karena itu, SAD atau fobia sosial seringkali disebut sebagai “penyakit kehilangan kesempatan atau peluang” karena berbagai risiko buruk yang muncul mempengaruhi kondisi kesehatan, sosial, hingga kehidupan si penderita.
Penyebab
Seperti banyak kondisi kesehatan mental lainnya, social anxiety disorder mungkin timbul dari interaksi yang kompleks dari lingkungan dan gen. Para peneliti terus mempelajari kemungkinan penyebab, termasuk:Gen
Para peneliti mencari gen-gen tertentu yang berperan dalam kecemasan dan ketakutan. Social anxiety disorder tampaknya menurun dalam keluarga. Tetapi bukti menunjukkan bahwa komponen herediter pada kondisi ini disebabkan perilaku cemas yang ditiru dari anggota keluarga lainnya.Biokimia
Peneliti mengeksplorasi ide bahwa bahan kimia alami dalam tubuh mungkin memainkan peran dalam social anxiety disorder. Misalnya, ketidakseimbangan dalam serotonin kimia otak bisa menjadi faktor penyebab. Serotonin, merupakan neurotransmitter yang membantu mengatur suasana hati dan emosi. Orang dengan social anxiety disorder dapat sangat sensitif terhadap efek serotonin.Respon takut
Beberapa penelitian menunjukkan bahwa struktur dalam otak yang disebut amygdala mungkin memainkan peran dalam mengendalikan respons takut. Orang yang memiliki amygdala yang terlalu aktif mungkin memiliki respons takut yang tinggi, menyebabkan peningkatan kecemasan dalam lingkungan sosial.
Perawatan
Social anxiety disorder biasanya berlangsung selama hidup, tetapi jangan kehilangan harapan. Pengobatan dapat membantu untuk mengontrol gejala dan menjadi lebih percaya diri dan nyaman dalam lingkungan sosial.
Dua jenis perawatan yang paling efektif adalah terapi obat-obatan dan psikoterapi yang disebut terapi perilaku kognitif. Kedua pendekatan perawatan ini sering dikombinasikan untuk perawatan social anxiety disorder.
Gangguan kepribadian antisosial
Gangguan kepribadian antisosial ( ASPD atau APD ) adalah gangguan kepribadian yang ditandai dengan pola pengabaian jangka panjang untuk, atau pelanggaran, hak-hak orang lain. Perasaan atau kesadaran moral yang rendah sering tampak, serta sejarah kejahatan, masalah hukum, atau perilaku impulsif dan agresif. [3] [4]
Gangguan kepribadian antisosial didefinisikan dalam Manual Diagnostik dan Statistik Gangguan Mental (DSM). Gangguan kepribadian dissosial (DPD), konsep yang sama atau setara, didefinisikan dalam Klasifikasi Statistik Internasional Penyakit dan Masalah Kesehatan Terkait (ICD), yang mencakup gangguan kepribadian antisosial dalam diagnosis. Kedua manual memberikan kriteria yang sama untuk mendiagnosis gangguan. [5] Keduanya juga menyatakan bahwa diagnosis mereka telah dirujuk, atau termasuk apa yang disebut, sebagai psikopati atau sosiopati., tetapi perbedaan telah dibuat antara konseptualisasi gangguan kepribadian antisosial dan psikopati, dengan banyak peneliti berpendapat bahwa psikopati adalah gangguan yang tumpang tindih dengan, tetapi dapat dibedakan dari, ASPD. [6] [7] [8] [9] [10]
Tanda dan gejala
Gangguan kepribadian antisosial didefinisikan oleh ketidakpedulian terhadap moral, norma sosial , dan hak serta perasaan orang lain yang meresap dan terus-menerus . [3] Individu dengan gangguan kepribadian ini biasanya tidak akan memiliki kesusahan dalam mengeksploitasi orang lain dengan cara yang berbahaya untuk keuntungan atau kesenangan mereka sendiri dan sering memanipulasi dan menipu orang lain, mencapai ini melalui kecerdasan dan fasad pesona yang dangkal atau melalui intimidasi dan kekerasan. [11] Mereka mungkin menunjukkan kesombongan , berpikir rendah dan negatif terhadap orang lain, dan tidak menyesali tindakan berbahaya mereka dan memiliki sikap tidak berperasaan terhadap mereka yang telah mereka sakiti. [3] [4]Tidak bertanggung jawab adalah karakteristik inti dari gangguan ini: mereka dapat memiliki kesulitan yang signifikan dalam mempertahankan pekerjaan yang stabil serta memenuhi kewajiban sosial dan keuangan mereka, dan orang-orang dengan gangguan ini sering memimpin gaya hidup yang eksploitatif, tidak sah, atau parasit. [3] [4] [12] [13]
Mereka dengan gangguan kepribadian antisosial seringkali impulsif dan ceroboh, gagal untuk mempertimbangkan atau mengabaikan konsekuensi dari tindakan mereka. Mereka mungkin berulang kali mengabaikan dan membahayakan keselamatan mereka sendiri dan keselamatan orang lain dan menempatkan diri mereka sendiri dan orang lain dalam bahaya. [3] [4] [14] Mereka sering agresif dan bermusuhan dan menunjukkan temperamen yang tidak teratur dan dapat menyerang dengan kekerasan dengan provokasi atau frustrasi. [3] [13] Individu rentan terhadap penyalahgunaan dan kecanduan zat , dan penyalahgunaan berbagai zat psikoaktifadalah umum pada populasi ini. Perilaku-perilaku ini menyebabkan orang-orang tersebut sering berkonflik dengan hukum, dan banyak orang dengan ASPD memiliki sejarah luas perilaku antisosial dan pelanggaran kriminal yang bermula sejak masa dewasa. [3] [4] [12] [13]
Masalah serius dengan hubungan interpersonal sering terlihat pada mereka yang mengalami gangguan. Keterikatan dan ikatan emosional lemah, dan hubungan interpersonal sering berkisar pada manipulasi, eksploitasi, dan penyalahgunaan orang lain. [3] Meskipun mereka umumnya tidak memiliki masalah dalam membangun hubungan, mereka mungkin mengalami kesulitan dalam mempertahankan dan mempertahankannya. [12] Hubungan dengan anggota keluarga dan kerabat sering tegang karena perilaku mereka dan seringnya masalah yang dihadapi orang-orang ini.
Melakukan gangguan
Artikel utama: Melakukan gangguan
Sementara gangguan kepribadian antisosial adalah gangguan mental yang didiagnosis pada masa dewasa, ia memiliki preseden di masa kanak-kanak. [15] The DSM-5 ‘s kriteria untuk ASPD mengharuskan individu memiliki perilaku masalah jelas pada usia 15. [11] perilaku antisosial Persistent serta kurangnya perhatian orang lain di masa kecil dan masa remaja dikenal sebagai gangguan perilaku dan merupakan prekursor ASPD. [16] Sekitar 25–40% anak muda dengan gangguan perilaku akan didiagnosis dengan ASPD pada usia dewasa. [17]
Conduct disorder (CD) adalah gangguan yang didiagnosis pada masa kanak-kanak yang paralel dengan karakteristik yang ditemukan dalam ASPD dan ditandai oleh pola perilaku yang berulang dan terus-menerus di mana hak-hak dasar orang lain atau norma-norma utama yang sesuai dengan usia dilanggar. Anak-anak dengan gangguan ini sering menunjukkan perilaku impulsif dan agresif, mungkin berperasaan dan menipu, dan mungkin berulang kali terlibat dalam kejahatan kecil seperti mencuri atau vandalisme atau berkelahi dengan anak-anak lain dan orang dewasa. [18] Perilaku ini biasanya gigih dan mungkin sulit untuk dicegah dengan ancaman atau hukuman. Attention deficit hyperactivity disorder(ADHD) adalah umum pada populasi ini, dan anak-anak dengan gangguan ini juga dapat terlibat dalam penyalahgunaan obat-obatan. ” [19] [20] CD dibedakan dari gangguan oposisi (ODD) di mana anak-anak dengan ODD tidak melakukan tindakan agresif atau antisosial. terhadap orang lain, hewan, dan properti, meskipun banyak anak yang didiagnosis dengan ODD kemudian didiagnosis ulang dengan CD. [21]
Dua program pengembangan untuk CD telah diidentifikasi berdasarkan usia saat gejala muncul. Yang pertama dikenal sebagai “tipe onset masa kanak-kanak” dan terjadi ketika melakukan gejala gangguan yang hadir sebelum usia 10 tahun. Kursus ini sering dikaitkan dengan perjalanan hidup yang lebih gigih dan perilaku yang lebih luas, dan anak-anak dalam kelompok ini menunjukkan tingkat yang lebih tinggi dari gejala ADHD, defisit neuropsikologis, lebih banyak masalah akademik, peningkatan disfungsi keluarga, dan kemungkinan agresi dan kekerasan yang lebih tinggi. [22]Yang kedua dikenal sebagai “tipe onset remaja” dan terjadi ketika gangguan perilaku berkembang setelah usia 10 tahun. Dibandingkan dengan tipe onset masa kanak-kanak, lebih sedikit gangguan pada berbagai fungsi kognitif dan emosional yang ada, dan variasi onset remaja dapat diderita pada usia dewasa. [23] Selain diferensiasi ini, DSM-5 menyediakan specifier untuk gaya interpersonal yang berperasaan dan tidak emosional , yang mencerminkan karakteristik yang terlihat dalam psikopati dan diyakini sebagai pendahulu masa kecil dari gangguan ini. Dibandingkan dengan subtipe onset remaja, subtipe onset masa kanak-kanak, terutama jika terdapat sifat tidak berperasaan dan emosional, cenderung memiliki hasil pengobatan yang lebih buruk. [24]
Komorbiditas
ASPD umumnya hidup berdampingan dengan kondisi berikut: [25]
- Gangguan kecemasan
- Gangguan depresi
- Gangguan kontrol impuls
- Gangguan terkait zat
- Gangguan somatisasi
- Attention deficit hyperactivity disorder
- Gangguan bipolar
- Gangguan kepribadian ambang
- Gangguan kepribadian histrionik
- Gangguan kepribadian narsistik
- Gangguan kepribadian sadis
Ketika dikombinasikan dengan alkoholisme , orang mungkin menunjukkan defisit fungsi frontal pada tes neuropsikologis lebih besar daripada yang terkait dengan setiap kondisi. [26] Gangguan Penggunaan Alkohol kemungkinan disebabkan oleh kurangnya impuls dan kontrol perilaku yang ditunjukkan oleh pasien Gangguan Kepribadian Antisosial. [27] Tingkat ASPD cenderung sekitar 40-50% pada pecandu alkohol pria dan opiat. [28] Namun, penting untuk diingat bahwa ini bukan hubungan kausal, melainkan konsekuensi yang masuk akal dari defisit kognitif akibat ASPD.
Penyebab
Gangguan kepribadian terlihat disebabkan oleh kombinasi dan interaksi pengaruh genetik dan lingkungan. [29] Secara genetik, ini adalah kecenderungan temperamen intrinsik yang ditentukan oleh fisiologi mereka yang dipengaruhi secara genetis, dan lingkungan, itu adalah pengalaman sosial dan budaya seseorang di masa kecil dan remaja yang meliputi dinamika keluarga, pengaruh teman sebaya, dan nilai sosialnya. [3] Orang dengan orang tua antisosial atau alkohol dianggap berisiko lebih tinggi. Kebakaran hutan dan kekejaman terhadap hewan selama masa kanak-kanak juga terkait dengan perkembangan kepribadian antisosial. Kondisi ini lebih umum pada pria daripada wanita, dan di antara orang-orang yang berada di penjara. [29] [11]Genetik
Penelitian mengenai asosiasi genetik dalam gangguan kepribadian antisosial menunjukkan bahwa ASPD memiliki beberapa atau bahkan dasar genetik yang kuat. Prevalensi ASPD lebih tinggi pada orang yang terkait dengan seseorang yang menderita gangguan tersebut. Studi kembar , yang dirancang untuk membedakan antara efek genetik dan lingkungan, telah melaporkan pengaruh genetik yang signifikan pada perilaku antisosial dan melakukan gangguan. [30]
Dalam gen spesifik yang mungkin terlibat, satu gen yang telah melihat minat khusus dalam korelasinya dengan perilaku antisosial adalah gen yang mengkode Monoamine oxidase A (MAO-A) , enzim yang memecah neurotransmiter monoamine seperti serotonin dan norephinefrin. Berbagai penelitian yang meneliti hubungan gen dengan perilaku menunjukkan bahwa varian gen yang menghasilkan lebih sedikit MAO-A yang diproduksi, seperti alel 2R dan 3R dari daerah promotor , memiliki hubungan dengan perilaku agresif pada pria. [31] [32]Asosiasi ini juga dipengaruhi oleh pengalaman negatif dalam kehidupan awal, dengan anak-anak yang memiliki varian aktivitas rendah (MAOA-L) yang mengalami perlakuan buruk seperti itu lebih mungkin mengembangkan perilaku antisosial daripada mereka yang memiliki varian aktivitas tinggi (MAOA-H). [33] [34] Bahkan ketika interaksi lingkungan (misalnya pelecehan emosional) dikendalikan, hubungan kecil antara MAOA-L dan perilaku agresif dan antisosial tetap ada. [35]
Gen yang mengkodekan untuk transporter serotonin (SCL6A4), gen yang banyak diteliti untuk hubungannya dengan gangguan mental lainnya, adalah gen lain yang menarik dalam perilaku antisosial dan sifat-sifat kepribadian. Studi asosiasi genetik menunjukkan bahwa alel “S” pendek dikaitkan dengan perilaku antisosial impulsif dan ASPD pada populasi narapidana. [36] Namun, penelitian psikopati menemukan bahwa alel “L” yang panjang dikaitkan dengan ciri-ciri psikopat Faktor 1, yang menggambarkan afektif intinya (misalnya kurangnya empati, rasa takut) dan interpersonal (misalnya kemegahan, manipulativeness) gangguan kepribadian. [37]Ini sugestif dari dua bentuk yang berbeda, satu lebih terkait dengan perilaku impulsif dan disregulasi emosional, dan yang lainnya dengan agresi predator dan gangguan afektif, dari gangguan. [38]
Berbagai kandidat gen lain untuk ASPD telah diidentifikasi oleh studi asosiasi genom-lebar yang diterbitkan pada 2016. Beberapa kandidat gen ini berbagi dengan gangguan hiperaktifitas attention-deficit, dengan mana ASPD komorbiditas. [39fisiologis
Hormon dan neurotransmiter
Peristiwa traumatis dapat menyebabkan gangguan perkembangan standar sistem saraf pusat, yang dapat menghasilkan pelepasan hormon yang dapat mengubah pola perkembangan normal. [40] Agresivitas dan impulsif adalah beberapa gejala ASPD yang mungkin. Testosteron adalah hormon yang memainkan peran penting dalam agresivitas di otak. [ rujukan? ] Misalnya, penjahat yang melakukan kejahatan kekerasan cenderung memiliki kadar testosteron yang lebih tinggi daripada rata-rata orang. [ Rujukan? ] Efek testosteron dilawan oleh kortisol yang memfasilitasi kontrol kognitif dari kecenderungan impulsif. [rujukan? ]
Salah satu neurotransmiter yang telah dibahas pada individu dengan ASPD adalah serotonin , juga dikenal sebagai 5HT. [40] Sebuah meta-analisis dari 20 studi menemukan tingkat 5-HIAA yang secara signifikan lebih rendah (menunjukkan tingkat serotonin yang lebih rendah), terutama pada mereka yang berusia lebih muda dari 30 tahun. [41]
Sementara telah ditunjukkan bahwa tingkat serotonin yang lebih rendah dapat dikaitkan dengan ASPD, ada juga bukti bahwa penurunan fungsi serotonin sangat berkorelasi dengan impulsif dan agresi di sejumlah paradigma eksperimental yang berbeda. Impulsif tidak hanya terkait dengan penyimpangan dalam metabolisme 5HT, tetapi mungkin merupakan aspek psikopatologis yang paling penting terkait dengan disfungsi tersebut. [42] Sejalan dengan itu, DSM mengklasifikasikan “impulsif atau kegagalan untuk merencanakan ke depan” dan “lekas marah dan agresivitas” sebagai dua dari tujuh sub-kriteria dalam kategori A dari kriteria diagnostik ASPD. [43] [11]
Beberapa penelitian telah menemukan hubungan antara monoamine oksidase A dan perilaku antisosial, termasuk melakukan gangguan dan gejala ASPD dewasa, pada anak-anak yang dianiaya. [44]
Neurologis
Perilaku antisosial mungkin terkait dengan trauma kepala. [45] Perilaku antisosial dikaitkan dengan penurunan materi abu-abu di inti lentiform kanan , insula kiri, dan korteks frontopolar. Peningkatan volume telah diamati pada fusiform gyrus kanan, korteks parietal inferior, gyrus cingulate kanan, dan post korteks sentral. [46]
Orang yang menunjukkan perilaku antisosial menunjukkan penurunan aktivitas di korteks prefrontal. Asosiasi lebih jelas dalam neuroimaging fungsional dibandingkan dengan neuroimaging struktural. [47] Korteks prefrontal terlibat dalam banyak fungsi eksekutif, termasuk penghambatan perilaku, perencanaan ke depan, menentukan konsekuensi tindakan, dan membedakan antara benar dan salah.
Cavum septi pellucidi (CSP) adalah penanda untuk perkembangan saraf limbik , dan keberadaannya telah dikaitkan secara longgar dengan gangguan mental tertentu, seperti skizofrenia dan gangguan stres pascatrauma . [48] [49] [50] Satu studi menemukan bahwa mereka yang menderita CSP memiliki tingkat kepribadian antisosial, psikopati , penangkapan dan hukuman yang secara signifikan lebih tinggi dibandingkan dengan kontrol. [50]Lingkungan
Lingkungan keluarga
Beberapa studi menunjukkan bahwa lingkungan sosial dan rumah telah berkontribusi pada pengembangan perilaku antisosial. [40] Orang tua dari anak-anak ini telah terbukti menunjukkan perilaku antisosial, yang dapat diadopsi oleh anak-anak mereka. [40] Kurangnya stimulasi dan kasih sayang orang tua selama perkembangan awal menyebabkan kepekaan sistem respons stres anak, yang diperkirakan menyebabkan keterbelakangan otak anak yang berhubungan dengan emosi, empati dan kemampuan untuk terhubung dengan manusia lain pada emosi. tingkat. Menurut Dr. Bruce Perry dalam bukunya, The Boy Who Reais as a Dog,“Otak [yang sedang berkembang] bayi membutuhkan rangsangan berulang yang terpola dan berpola untuk berkembang dengan baik. Kelegaan, rasa tidak tenang yang tak terduga, rasa tidak nyaman, dan kelaparan membuat sistem stres bayi tetap waspada. Lingkungan perawatan intermiten yang diselingi oleh pengabaian total mungkin adalah terburuk dari semua dunia untuk seorang anak. ” [51]
Pengaruh budaya
Perspektif sosiokultural dari psikologi klinis memandang gangguan dipengaruhi oleh aspek budaya; karena norma budaya berbeda secara signifikan, gangguan mental seperti ASPD dipandang berbeda. [52] Robert D. Hare telah menyarankan bahwa kenaikan ASPD yang telah dilaporkan di Amerika Serikat mungkin terkait dengan perubahan pada adat istiadat budaya, yang terakhir berfungsi untuk memvalidasi kecenderungan perilaku banyak individu dengan ASPD. [53] : 136 Sementara kenaikan yang dilaporkan mungkin sebagian hanya merupakan produk sampingan dari pelebaran penggunaan (dan penyalahgunaan) teknik diagnostik, [54] mengingat Eric BernePembagian antara individu-individu dengan ASPD aktif dan laten – yang terakhir menjaga diri mereka sendiri di cek oleh lampiran ke sumber kontrol eksternal seperti hukum, standar tradisional, atau agama [55] – telah disarankan bahwa erosi standar kolektif mungkin memang berfungsi untuk melepaskan individu dengan ASPD laten dari perilaku prososial sebelumnya. [53] : 136–7
Ada juga perdebatan terus menerus mengenai sejauh mana sistem hukum harus dilibatkan dalam identifikasi dan penerimaan pasien dengan gejala awal ASPD. [56] Psikiater klinis kontroversial Pierre-Édouard Carbonneau menyarankan bahwa masalah dengan penerimaan paksa secara hukum adalah tingkat kegagalan ketika mendiagnosis ASPD. Dia menyatakan bahwa kemungkinan mendiagnosis dan memaksa pasien untuk meresepkan obat kepada seseorang tanpa ASPD, tetapi didiagnosis dengan itu dapat berpotensi menjadi bencana, tetapi kemungkinan tidak mendiagnosis dan melihat pasien tidak diobati karena kurangnya bukti yang cukup dari pasien. pengaruh budaya atau lingkungan adalah sesuatu yang harus diabaikan oleh psikiater, dan dalam kata-katanya, “mainkan dengan aman”. [57]
ICD-10
The WHO ‘s International statistik Klasifikasi Penyakit dan Masalah Kesehatan Terkait , edisi kesepuluh (ICD-10), memiliki diagnosis disebut gangguan kepribadian yg tdk suka bergaul ( F60.2 ): [58] [59]Ini ditandai oleh setidaknya 3 dari yang berikut:
| Subtipe | fitur |
|---|---|
| Antisosial nomaden (termasuk fitur skizoid dan penghindaran ) | Drifters; roamers, gelandangan; petualang, gelandangan keliling, gelandangan, pengembara; mereka biasanya beradaptasi dengan mudah dalam situasi sulit, cerdik dan impulsif. Sentuhan mood di malapetaka dan tak terkalahkan. |
| Antisosial jahat (termasuk fitur sadis dan paranoid ) | Belligerent, mordant, dendam, ganas, sadis, ganas, brutal, benci; mengantisipasi pengkhianatan dan hukuman; menginginkan balas dendam; truculen, tak berperasaan, tak kenal takut; tanpa dosa; banyak penjahat berbahaya, termasuk pembunuh berantai Ted Bundy , Harvey Glatman , dan pembunuh massal Anders Behring Breivik dan Eric Harris sesuai dengan kriteria ini. |
| Antisosial renyah (termasuk fitur negatif ) | Rapacious, begrudging, kerinduan yang tidak memuaskan; bermusuhan dan mendominasi; iri, serakah; kesenangan lebih dalam menerima daripada memiliki. |
| Antisosial pengambilan risiko (termasuk fitur histrionik ) | Tak kenal takut, berani, pemberani, berani, berani, berani; sembrono, bodoh, tidak peduli; tidak terpengaruh oleh bahaya; mengejar usaha berbahaya. |
| Antisosial yang mempertahankan reputasi (termasuk fitur narsis ) | Perlu dipikirkan sebagai sempurna, tidak dapat dipecahkan, tidak tergoyahkan, tangguh, tidak dapat diganggu gugat; keras ketika status dipertanyakan; terlalu reaktif terhadap penghinaan. |
Di tempat lain, Millon membedakan sepuluh subtipe (sebagian tumpang tindih dengan yang di atas) – tamak, berani mengambil risiko, jahat, jahat, ganas, tidak jujur, meledak-ledak, dan kasar – tetapi secara khusus menekankan bahwa “nomor 10 sama sekali tidak istimewa … Taksonomi dapat diajukan pada level yang lebih kasar atau lebih berbutir halus. ” [53] : 223
Edit Perawatan
ASPD dianggap sebagai salah satu gangguan kepribadian yang paling sulit untuk diobati. [71] [72] [ verifikasi diperlukan ] [73] Memberikan pengobatan yang efektif untuk ASPD lebih rumit karena ketidakmampuan untuk melihat studi perbandingan antara psikopati dan ASPD karena perbedaan kriteria diagnostik, perbedaan dalam menentukan dan mengukur hasil dan fokus untuk merawat pasien yang dipenjara daripada yang ada di masyarakat. [74] Karena kapasitas penyesalan yang sangat rendah atau tidak ada, individu dengan ASPD sering kurang memiliki motivasi yang memadai dan gagal melihat biaya yang terkait dengan tindakan antisosial. [71] Mereka mungkin hanya mensimulasikan penyesalan daripada benar-benar berkomitmen untuk berubah: mereka bisasangat menggoda dan tidak jujur, dan dapat memanipulasi staf dan sesama pasien selama perawatan. [75] [ verifikasi diperlukan ] Penelitian telah menunjukkan bahwa terapi rawat jalan tidak mungkin berhasil, tetapi sejauh mana orang dengan ASPD sepenuhnya tidak responsif terhadap pengobatan mungkin telah dibesar-besarkan. [76]
Sebagian besar perlakuan dilakukan untuk mereka yang berada dalam sistem peradilan pidana kepada siapa rezim perlakuan diberikan sebagai bagian dari penjara mereka. [77] Mereka yang memiliki ASPD dapat tetap dalam pengobatan hanya seperti yang disyaratkan oleh sumber eksternal, seperti kondisi pembebasan bersyarat. [73] [ verifikasi diperlukan ] Program perumahan yang menyediakan lingkungan struktur dan pengawasan yang dikontrol dengan cermat bersama dengan konfrontasi teman sebaya telah direkomendasikan. [71] Telah ada beberapa penelitian tentang pengobatan ASPD yang menunjukkan hasil positif untuk intervensi terapeutik. [78] Psikoterapi juga dikenal sebagai terapi bicara ditemukan untuk membantu merawat pasien dengan ASPD. [79] Terapi skemajuga sedang diselidiki sebagai pengobatan untuk ASPD. [80] Sebuah tinjauan oleh Charles M. Borduin menampilkan pengaruh kuat terapi Multisistemik (MST) yang berpotensi meningkatkan masalah penting ini. Namun, perawatan ini membutuhkan kerja sama dan partisipasi penuh dari semua anggota keluarga. [81] Beberapa penelitian telah menemukan bahwa kehadiran ASPD tidak secara signifikan mengganggu pengobatan untuk gangguan lain, seperti penyalahgunaan zat, [82] meskipun yang lain telah melaporkan temuan yang bertentangan. [83]
Therapists working with individuals with ASPD may have considerable negative feelings toward patients with extensive histories of aggressive, exploitative, and abusive behaviors.[71] Rather than attempt to develop a sense of conscience in these individuals, which is extremely difficult considering the nature of the disorder, therapeutic techniques are focused on rational and utilitarian arguments against repeating past mistakes. These approaches would focus on the tangible, material value of prosocial behavior and abstaining from antisocial behavior. However, the impulsive and aggressive nature of those with this disorder may limit the effectiveness of even this form of therapy.[84]
The use of medications in treating antisocial personality disorder is still poorly explored, and no medications have been approved by the FDA to specifically treat ASPD.[85] A 2010 Cochrane review of studies that explored the use of pharmaceuticals in ASPD patients, of which 8 studies met the selection criteria for review, concluded that the current body of evidence was inconclusive for recommendations concerning the use of pharmaceuticals in treating the various issues of ASPD.[86] Nonetheless, psychiatric medications such as antipsychotics, antidepressants, and mood stabilizers can be used to control symptoms such as aggression and impulsivity, as well as treat disorders that may co-occur with ASPD for which medications are indicated.[85]
PrognosisEdit
| Learn moreThis section needs expansion. |
According to Professor Emily Simonoff of the Institute of Psychiatry, Psychology and Neuroscience many variables are consistently connected to ASPD, such as: childhood hyperactivity and conduct disorder, criminality in adulthood, lower IQ scores and reading problems[87]. The strongest relationship between these variables and ASPD are childhood hyperactivity and conduct disorder. Additionally, children who grow up with a predisposition of ASPD and interact with other delinquent children are likely to later be diagnosed with ASPD[88][89]. Like many disorders, genetics play a role in this disorder but the environment holds an undeniable role in its development.
There may be a high variability of the long-term outlook of antisocial personality disorder. The treatment of this disorder can be successful, but it entails unique difficulties. It is unlikely to see rapid change especially when the condition is severe. As a result of the characteristics of ASPD (e.g., displaying charm in effort of personal gain, manipulation), patients seeking treatment (mandated or otherwise) may appear to be “cured” in order to get out of treatment[90]. Without proper treatment, individuals suffering with ASPD could lead a life that brings about harm to themselves or others. This can be detrimental to their families and careers. ASPD victims suffer from lack of interpersonal skills (e.g., lack of remorse, lack of empathy, lack of emotional-processing skills)[91][92]. As a result of the inability to create and maintain healthy relationships due to the lack of interpersonal skills, individuals with ASPD may find themselves in predicaments such as divorce, unemployment, homelessness and even premature death[93][94]. Comorbidity of other mental illnesses such as Depression or Substance Abuse Disorder is prevalent among ASPD victims.
EpidemiologyEdit
As seen in two North American studies and two European studies, ASPD is most commonly seen in men rather than women, with men being three to five times more likely to be diagnosed with ASPD than women[95][90]. The prevalence of ASPD is even higher in selected populations, like prisons, where there is a preponderance of violent offenders. It has been found that the prevalence of ASPD among prisoners is just under 50%[95]. Similarly, the prevalence of ASPD is higher among patients in alcohol or other drug (AOD) abuse treatment programs than in the general population, suggesting a link between ASPD and AOD abuse and dependence[95][96]. As part of the Epidemiological Catchment Area (ECA) study, men with ASPD were found to be three to five times more likely to abuse alcohol and illicit drugs than those men without ASPD. While ASPD occurs more often in men than women, there was found to be increased severity of this abuse in women with ASPD. In a study conducted with both men and women with ASPD, women were more likely to misuse substances compared to their male counterparts[97][98].
Individuals with ASPD are at an elevated risk for suicide[94]. Some studies suggest this increase in suicidality is in part due to the association between suicide and symptoms or trends within ASPD, such as criminality and substance abuse[99]. Offspring of ASPD victims are also at risk[100]. Some research suggests that negative or traumatic experiences in childhood, perhaps as a result of the choices a parent with ASPD might make, can be a predictor of delinquency later on in the child’s life[89]. Additionally, with variability between situations, children of a parent with ASPD may suffer consequences of delinquency if they’re raised in an environment in which crime and violence is common[88]. Suicide is a leading cause of death among youth who display antisocial behavior, especially when mixed with delinquency. Incarceration, which could come as a consequence of actions from a victim of ASPD, is a predictor for suicide ideation in youth[100][101].
HistoryEdit
The first version of the DSM in 1952 listed sociopathic personality disturbance. This category was for individuals who were considered “…ill primarily in terms of society and of conformity with the prevailing milieu, and not only in terms of personal discomfort and relations with other individuals”.[102][verification needed] There were four subtypes, referred to as “reactions”: antisocial, dyssocial, sexual, and addiction. The antisocial reaction was said to include people who were “always in trouble” and not learning from it, maintaining “no loyalties”, frequently callous and lacking responsibility, with an ability to “rationalize” their behavior. The category was described as more specific and limited than the existing concepts of “constitutional psychopathic state” or “psychopathic personality” which had had a very broad meaning; the narrower definition was in line with criteria advanced by Hervey M. Cleckley from 1941, while the term sociopathic had been advanced by George Partridge in 1928 when studying the early environmental influence on psychopaths. Partridge discovered the correlation between antisocial psychopathic disorder and parental rejection experienced in early childhood.[103]
The DSM-II in 1968 rearranged the categories and “antisocial personality” was now listed as one of ten personality disorders but still described similarly, to be applied to individuals who are: “basically unsocialized”, in repeated conflicts with society, incapable of significant loyalty, selfish, irresponsible, unable to feel guilt or learn from prior experiences, and who tend to blame others and rationalize.[104] The manual preface contains “special instructions” including “Antisocial personality should always be specified as mild, moderate, or severe.” The DSM-II warned that a history of legal or social offenses was not by itself enough to justify the diagnosis, and that a “group delinquent reaction” of childhood or adolescence or “social maladjustment without manifest psychiatric disorder” should be ruled out first. The dyssocial personality type was relegated in the DSM-II to “dyssocial behavior” for individuals who are predatory and follow more or less criminal pursuits, such as racketeers, dishonest gamblers, prostitutes, and dope peddlers. (DSM-I classified this condition as sociopathic personality disorder, dyssocial type). It would later resurface as the name of a diagnosis in the ICD manual produced by the WHO, later spelled dissocial personality disorder and considered approximately equivalent to the ASPD diagnosis.[105]
The DSM-III in 1980 included the full term antisocial personality disorder and, as with other disorders, there was now a full checklist of symptoms focused on observable behaviors to enhance consistency in diagnosis between different psychiatrists (‘inter-rater reliability’). The ASPD symptom list was based on the Research Diagnostic Criteria developed from the so-called Feighner Criteria from 1972, and in turn largely credited to influential research by sociologist Lee Robins published in 1966 as “Deviant Children Grown Up”.[106] However, Robins has previously clarified that while the new criteria of prior childhood conduct problems came from her work, she and co-researcher psychiatrist Patricia O’Neal got the diagnostic criteria they used from Lee’s husband the psychiatrist Eli Robins, one of the authors of the Feighner criteria who had been using them as part of diagnostic interviews.[107]
The DSM-IV maintained the trend for behavioral antisocial symptoms while noting “This pattern has also been referred to as psychopathy, sociopathy, or dyssocial personality disorder” and re-including in the ‘Associated Features’ text summary some of the underlying personality traits from the older diagnoses. The DSM-5 has the same diagnosis of antisocial personality disorder. The Pocket Guide to the DSM-5 Diagnostic Exam suggests that a person with ASPD may present “with psychopathic features” if he or she exhibits “a lack of anxiety or fear and a bold, efficacious interpersonal style”.[68]
Psikopati
Psikopati secara tradisional adalah gangguan kepribadian yang ditandai oleh perilaku antisosial yang persisten , gangguan empati dan penyesalan , dan sifat-sifat yang berani , tidak berkepanjangan , dan egois . [1] [2] [3] Kadang-kadang dianggap identik dengan sosiopati . Berbagai konsepsi psikopati telah digunakan sepanjang sejarah yang hanya sebagian tumpang tindih dan kadang-kadang mungkin bertentangan. [4]
Hervey M. Cleckley , seorang psikiater Amerika , mempengaruhi kriteria diagnostik awal untuk reaksi / gangguan kepribadian antisosial dalam Manual Diagnostik dan Statistik Gangguan Mental (DSM), seperti yang dilakukan psikolog Amerika George E. Partridge . [5] DSM dan Klasifikasi Penyakit Internasional (ICD) kemudian memperkenalkan diagnosis gangguan kepribadian antisosial (ASPD) dan gangguan kepribadian disosial(DPD) masing-masing, yang menyatakan bahwa diagnosis ini telah dirujuk (atau termasuk apa yang disebut) sebagai psikopati atau sosiopati. Penciptaan ASPD dan DPD didorong oleh fakta bahwa banyak ciri klasik psikopati tidak mungkin diukur secara objektif. [4] [6] [7] [8] [9] Psikolog Kanada Robert D. Hare kemudian mempopulerkan ulang konstruk psikopati dalam kriminologi dengan Daftar Psikopatinya . [4] [7] [10] [11]
Meskipun tidak ada organisasi psikiatris atau psikologis yang menyetujui diagnosis yang berjudul “psikopati”, penilaian karakteristik psikopat banyak digunakan dalam pengaturan peradilan pidana di beberapa negara dan mungkin memiliki konsekuensi penting bagi individu. Studi tentang psikopati adalah bidang penelitian aktif, dan istilah ini juga digunakan oleh masyarakat umum, pers populer, dan dalam penggambaran fiksi . [11] [12] Sementara istilah ini sering digunakan dalam penggunaan umum bersama dengan “gila”, ” gila “, dan “sakit mental”, ada perbedaan kategori antara psikosis dan psikopati. [13]
Isi
Definisi
Seseorang yang menderita gangguan mental kronis dengan perilaku sosial yang abnormal atau kekerasan.
mempopulerkan ulang konstruk psikopati dalam kriminologi dengan Daftar Psikopatinya . [4] [7] [10] [11]
Meskipun tidak ada organisasi psikiatris atau psikologis yang menyetujui diagnosis yang berjudul “psikopati”, penilaian karakteristik psikopat banyak digunakan dalam pengaturan peradilan pidana di beberapa negara dan mungkin memiliki konsekuensi penting bagi individu. Studi tentang psikopati adalah bidang penelitian aktif, dan istilah ini juga digunakan oleh masyarakat umum, pers populer, dan dalam penggambaran fiksi . [11] [12] Sementara istilah ini sering digunakan dalam penggunaan umum bersama dengan “gila”, ” gila “, dan “sakit mental”, ada perbedaan kategori antara psikosis dan psikopati. [13]
Isi
Definisi
Seseorang yang menderita gangguan mental kronis dengan perilaku sosial yang abnormal atau kekerasan.
Konsep
Ada beberapa konseptualisasi psikopati, [4] termasuk psikopat Cleckleyan ( konsep Hervey Cleckley yang melibatkan perilaku yang berani, tidak berkepanjangan , dan “pengabaian tanpa cela”) dan psikopati kriminal (konsepsi yang lebih kasar, lebih agresif dan tanpa hambatan secara eksplisit menuntut perilaku kriminal yang gigih dan kadang-kadang serius). . Konseptualisasi yang terakhir biasanya digunakan sebagai konsep klinis modern dan dinilai oleh Daftar Periksa Psikopati. [4] Label “psikopat” mungkin memiliki implikasi dan stigma terkait dengan keputusan tentang tingkat keparahan hukuman untuk tindakan kriminal, perawatan medis, komitmen sipil, dll. Oleh karena itu, upaya telah dilakukan untuk mengklarifikasi makna istilah tersebut. [4]
Model triarkis [1] menunjukkan bahwa konsepsi psikopati yang berbeda menekankan tiga karakteristik yang dapat diamati hingga berbagai tingkat. Analisis telah dilakukan sehubungan dengan penerapan alat pengukuran seperti Daftar Periksa Psikopati (PCL, PCL-R) dan Inventaris Kepribadian Psikopat (PPI) untuk model ini. [1] [4]
- Keberanian . Ketakutan yang rendah termasuk toleransi stres, toleransi terhadap ketidaktahuan dan bahaya, dan kepercayaan diri yang tinggidan ketegasan sosial. PCL-R mengukur hal ini relatif buruk dan terutama melalui Faktor 1 Faktor 1. Mirip dengan PPI Fearless dominance. Dapat sesuai dengan perbedaan dalam amigdala dan sistem neurologis lainnya yang terkait dengan rasa takut. [1] [4]
- Disinhibition . Kontrol impuls yang buruk termasuk masalah dengan perencanaan dan tinjauan ke depan, kurang mempengaruhi dan mendesak kontrol, permintaan untuk kepuasan segera, dan pengekangan perilaku yang buruk. Mirip dengan PCL-R Factor 2 dan PPI Impulsif antisociality. Dapat berhubungan dengan gangguan padasistem lobus frontal yang terlibat dalam kontrol tersebut. [1] [4]
- Kekejaman . Kurangnya empati dan kedekatan dengan orang lain, penghinaan terhadap kedekatan, penggunaan kekejaman untuk mendapatkan pemberdayaan, kecenderungan eksploitatif, penentangan otoritas, dan pencarian kegembiraan yang merusak. PCL-R secara umum terkait dengan ini, tetapi khususnya beberapa elemen dalam Faktor 1. Mirip dengan PPI, tetapi juga mencakup unsur-unsur subskala dalam antisosialitas Impulsif. [1] [4]
Pengukuran
Analisis awal dan berpengaruh dari Harris dan rekannya menunjukkan bahwa kategori diskrit, atau takson , dapat mendasari psikopat PCL-R, yang memungkinkannya untuk diukur dan dianalisis. Namun, ini hanya ditemukan untuk item Faktor 2 perilaku yang mereka identifikasi, perilaku masalah anak; perilaku kriminal orang dewasa tidak mendukung keberadaan takson. [14] Marcus, John, dan Edens baru-baru ini melakukan serangkaian analisis statistik pada skor PPI dan menyimpulkan bahwa psikopati paling baik dikonseptualisasikan sebagai memiliki “struktur laten dimensional” seperti depresi . [15]
Marcus et al. mengulangi penelitian pada sampel tahanan yang lebih besar, menggunakan PCL-R dan berusaha mengesampingkan masalah eksperimental atau statistik lainnya yang mungkin telah menghasilkan temuan yang sebelumnya berbeda. [16] Mereka kembali menemukan bahwa pengukuran psikopati tampaknya tidak mengidentifikasi jenis diskrit ( takson ). Mereka menyarankan bahwa sementara untuk tujuan hukum atau praktis lainnya, sebuah titik batas yang sewenang-wenang pada skor sifat dapat digunakan, sebenarnya tidak ada bukti ilmiah yang jelas untuk titik perbedaan objektif yang digunakan untuk memberi label beberapa orang “psikopat”; dengan kata lain, seorang “psikopat” mungkin lebih tepat digambarkan sebagai seseorang yang “relatif psikopat”. [4]
PCL-R dikembangkan untuk penelitian, bukan diagnosis forensik klinis, dan bahkan untuk tujuan penelitian untuk meningkatkan pemahaman tentang masalah yang mendasarinya, perlu untuk memeriksa dimensi kepribadian secara umum daripada hanya konstelasi sifat. [4] [17]
Dimensi kepribadian
Penelitian telah menghubungkan psikopati dengan dimensi alternatif seperti antagonisme (tinggi), kesadaran (rendah) dan kecemasan (rendah). [18]
Psikopati juga dikaitkan dengan psikotisme tinggi — dimensi teoretis yang merujuk pada kecenderungan yang keras, agresif, atau bermusuhan. Aspek-aspek yang muncul terkait dengan psikopati adalah kurangnya sosialisasi dan tanggung jawab, impulsif , pencarian sensasi (dalam beberapa kasus), dan agresi. [19] [20] [21]
Otto Kernberg , dari perspektif psikoanalitik tertentu , percaya bahwa psikopati harus dianggap sebagai bagian dari spektrum narsisme patologis , yang akan berkisar dari kepribadian narsis di kalangan bawah, narsisme ganas di tengah, dan psikopati di kalangan atas. [21]
Psikopati, narsisme, dan Machiavellianisme , tiga ciri kepribadian yang secara bersama-sama disebut sebagai triad gelap , memiliki karakteristik tertentu, seperti gaya interpersonal tanpa perasaan manipulatif. [22] The gelap tetrad mengacu pada sifat-sifat ini dengan penambahan sadisme . [23] [24] [25] [26] [27] [28]
Kritik dari konsepsi saat
Konsep psikopati saat ini telah dikritik karena kurang dikonseptualisasikan, sangat subyektif, dan mencakup berbagai macam gangguan yang mendasarinya. Dorothy Otnow Lewis telah menulis [29]
“Konsep dan reifikasi selanjutnya dari diagnosis” psikopati “telah, dalam pikiran penulis ini, menghambat pemahaman tentang kriminalitas dan kekerasan … Menurut Hare, dalam banyak kasus seseorang bahkan tidak perlu bertemu dengan pasien. Hanya menggeledah catatannya untuk tentukan item apa yang cocok, tidak masuk akal Menurut pikiran penulis ini, psikopati dan sinonimnya (misalnya, sosiopati dan kepribadian antisosial) adalah diagnosa yang malas. Selama bertahun-tahun tim penulis telah melihat sejumlah pelanggar yang, sebelum evaluasi oleh penulis , diberhentikan sebagai psikopat atau sejenisnya Evaluasi psikiatris, neurologis, dan neuropsikologis yang terperinci dan komprehensif telah menemukan banyak tanda, gejala, dan perilaku yang mengindikasikan gangguan seperti bipolar mood disorder , schizophreniagangguan spektrum, kejang parsial kompleks, gangguan identitas disosiatif , parasomnia , dan, tentu saja, kerusakan / disfungsi otak. “
Setengah dari Hare Psychopathy Checklist terdiri dari gejala mania, hypomania , dan disfungsi frontal-lobe, yang sering mengakibatkan gangguan yang mendasarinya diberhentikan. [30] Konsep Hare tentang psikopati juga telah dikritik karena bersifat reduksionis, meremehkan, tautologis, dan tidak peduli konteks serta sifat dinamis dari perilaku manusia. [31] Beberapa orang telah menyerukan penolakan terhadap konsep tersebut sepenuhnya, karena sifatnya yang kabur, subyektif dan menghakimi yang membuatnya cenderung disalahgunakan. [32]
Tanda dan gejala
Secara sosial, psikopati mengungkapkan perilaku mementingkan diri sendiri yang berperasaan dan manipulatif yang luas tanpa memperhatikan orang lain, dan sering dikaitkan dengan kenakalan yang berulang, kejahatan dan kekerasan. Secara mental, gangguan dalam proses yang berkaitan dengan pengaruh dan kognisi , khususnya proses mental yang terkait secara sosial, telah ditemukan pada mereka yang mengalami gangguan. Secara perkembangan, gejala-gejala psikopati telah diidentifikasi pada anak-anak muda dengan gangguan perilaku , dan menunjukkan setidaknya satu faktor konstitusional parsial yang memengaruhi perkembangannya. [33]
Menyinggung
Kriminalitas
Psikopati sangat berkorelasi dengan kejahatan, kekerasan, dan perilaku antisosial.
Dalam hal korelasi sederhana, manual PCL-R menyatakan skor rata-rata 22,1 telah ditemukan dalam sampel tahanan Amerika Utara, dan bahwa 20,5% mencetak 30 atau lebih tinggi. Analisis sampel tahanan dari luar Amerika Utara menemukan nilai rata-rata yang agak lebih rendah yaitu 17,5. Penelitian telah menemukan bahwa skor psikopati berkorelasi dengan pemenjaraan berulang, penahanan dalam keamanan yang lebih tinggi, pelanggaran disiplin, dan penyalahgunaan zat. [34] [35]
Psikopati, sebagaimana diukur dengan PCL-R dalam pengaturan kelembagaan, menunjukkan dalam meta-analisis ukuran efek kecil hingga sedangdengan kelakuan buruk institusional, kejahatan pasca-pelepasan, atau kejahatan dengan kekerasan setelah pelepasan dengan efek yang sama untuk ketiga hasil. Studi individu memberikan hasil yang sama untuk pelanggar dewasa, sampel psikiatri forensik, sampel komunitas, dan remaja. PCL-R lebih buruk dalam memprediksi pelecehan seksual. Efek kecil hingga sedang ini tampaknya sebagian besar disebabkan oleh item skala yang menilai perilaku impulsif dan sejarah kriminal masa lalu, yang merupakan faktor risiko yang sangat umum tetapi sangat umum. Aspek-aspek kepribadian inti yang sering dianggap sebagai psikopat khas umumnya menunjukkan sedikit atau tidak ada hubungan prediktif dengan kejahatan sendiri. Misalnya, Faktor 1 dari PCL-R dan dominasi Tak Takut dari PPI-R memiliki hubungan yang lebih kecil atau tidak ada hubungannya dengan kejahatan, termasuk kejahatan dengan kekerasan. Sebaliknya, Faktor 2 dan Antisosialitas impulsif dari PPI-R terkait lebih kuat dengan kriminalitas. Faktor 2 memiliki hubungan kekuatan yang mirip dengan PCL-R secara keseluruhan. Sisi antisosial PCL-R masih memprediksi kekerasan di masa depan setelah mengendalikan perilaku kriminal masa lalu yang, bersama-sama dengan hasil mengenai PPI-R yang secara desain tidak termasuk perilaku kriminal masa lalu, menunjukkan bahwa perilaku impulsif merupakan faktor risiko independen. Dengan demikian, konsep psikopati dapat berkinerja buruk ketika dicoba digunakan sebagai teori umum kejahatan. bersama dengan hasil mengenai PPI-R yang secara desain tidak termasuk perilaku kriminal masa lalu, menunjukkan bahwa perilaku impulsif adalah faktor risiko independen. Dengan demikian, konsep psikopati dapat berkinerja buruk ketika dicoba digunakan sebagai teori umum kejahatan. bersama dengan hasil mengenai PPI-R yang secara desain tidak termasuk perilaku kriminal masa lalu, menunjukkan bahwa perilaku impulsif adalah faktor risiko independen. Dengan demikian, konsep psikopati dapat berkinerja buruk ketika dicoba digunakan sebagai teori umum kejahatan.[4] [36]
ngenai PPI-R yang secara desain tidak termasuk perilaku kriminal masa lalu, menunjukkan bahwa perilaku impulsif adalah faktor risiko independen. Dengan demikian, konsep psikopati dapat berkinerja buruk ketika dicoba digunakan sebagai teori umum kejahatan. bersama dengan hasil mengenai PPI-R yang secara desain tidak termasuk perilaku kriminal masa lalu, menunjukkan bahwa perilaku impulsif adalah faktor risiko independen. Dengan demikian, konsep psikopati dapat berkinerja buruk ketika dicoba digunakan sebagai teori umum kejahatan.[4] [36]
Kekerasan
Penelitian telah menunjukkan korelasi yang kuat antara skor psikopati dan kekerasan , dan PCL-R menekankan fitur yang agak memprediksi perilaku kekerasan. Namun, para peneliti telah mencatat bahwa psikopati tidak dapat dipisahkan dari dan tidak identik dengan kekerasan. [4] [37]
Telah disarankan bahwa psikopati dikaitkan dengan “instrumental”, juga dikenal sebagai agresi predator, proaktif, atau “berdarah dingin”, suatu bentuk agresi yang ditandai oleh berkurangnya emosi dan dilakukan dengan tujuan yang berbeda tetapi difasilitasi oleh komisi kerusakan. [38] [39]Satu kesimpulan dalam hal ini dibuat oleh sebuah studi tahun 2002 tentang pelaku pembunuhan, yang melaporkan bahwa pembunuhan yang dilakukan oleh pelaku pembunuhan dengan psikopati hampir selalu (93,3%) terutama bersifat instrumental, jauh lebih besar daripada proporsi (48,4%) dari mereka yang melakukan -pelanggar pembunuhan psikopatik, dengan peran pembunuhan juga berkorelasi dengan skor total PCL-R dari pelaku serta skor mereka pada Faktor 1 “dimensi interpersonal-afektif”. Namun, bertentangan dengan menyamakan ini berarti secara eksklusif “dalam darah dingin”, lebih dari sepertiga dari pembunuhan yang dilakukan oleh pelanggar psikopat melibatkan beberapa komponen reaktivitas emosional juga. [40]Dalam kasus apa pun, profiler FBI menunjukkan bahwa cedera korban serius pada umumnya merupakan pelanggaran emosional, dan beberapa penelitian mendukung hal ini, setidaknya berkaitan dengan pelanggaran seksual. Satu studi telah menemukan pelanggaran yang lebih serius oleh pelaku non-psikopat rata-rata daripada oleh pelaku dengan psikopat (misalnya lebih banyak pembunuhan versus lebih banyak perampokan bersenjata dan pelanggaran properti) dan yang lain bahwa aspek Afektif PCL-R diprediksi mengurangi keseriusan pelanggaran. [4]
Studi tentang pelaku kekerasan dalam rumah tangga menemukan bahwa pelaku memiliki tingkat psikopati yang tinggi, dengan prevalensi diperkirakan sekitar 15-30%. Selain itu, komisi kekerasan dalam rumah tangga berkorelasi dengan Faktor 1 dari PCL-R , yang menggambarkan defisit emosional dan gaya interpersonal yang berperasaan dan eksploitatif yang ditemukan dalam psikopati. Prevalensi psikopati di antara pelaku kekerasan dalam rumah tangga menunjukkan bahwa karakteristik inti dari psikopati, seperti ketidakberdayaan, ketidakberdayaan, dan kurangnya ikatan antarpribadi yang dekat, mempengaruhi mereka yang memiliki psikopati untuk melakukan kekerasan dalam rumah tangga, dan menunjukkan bahwa pelanggaran domestik yang dilakukan oleh individu-individu ini adalah tanpa perasaan. dilakukan (yaitu agresif secara instrumen) daripada kasus emosionalagresi dan karenanya mungkin tidak dapat menerima jenis intervensi psikososial yang biasa diberikan kepada pelaku kekerasan dalam rumah tangga. [39] [41]
Beberapa dokter menyarankan bahwa penilaian konstruksi psikopati tidak selalu menambah nilai pada penilaian risiko kekerasan . Tinjauan sistematis dan meta-regresi besar menemukan bahwa PCL melakukan yang paling buruk dari sembilan alat untuk memprediksikekerasan. Selain itu, penelitian yang dilakukan oleh penulis atau penerjemah tindakan prediksi kekerasan, termasuk PCL, menunjukkan rata-rata hasil yang lebih positif daripada yang dilakukan oleh peneliti yang lebih independen. Ada beberapa instrumen penilaian risiko lain yang dapat memprediksi kejahatan lebih lanjut dengan akurasi yang mirip dengan PCL-R dan beberapa di antaranya jauh lebih mudah, lebih cepat, dan lebih murah untuk dikelola. Ini bahkan dapat dilakukan secara otomatis oleh komputer hanya berdasarkan data seperti usia, jenis kelamin, jumlah keyakinan sebelumnya dan usia keyakinan pertama. Beberapa penilaian ini juga dapat mengidentifikasi perubahan dan tujuan pengobatan, mengidentifikasi perubahan cepat yang dapat membantu manajemen jangka pendek, mengidentifikasi jenis kekerasan yang lebih spesifik yang mungkin berisiko, dan mungkin telah menetapkan probabilitas spesifik pelanggaran untuk skor tertentu.[4] [42] [43] [44] [45] [46] [47]
The Federal Bureau of Investigation melaporkan bahwa perilaku psikopat konsisten dengan ciri-ciri umum untuk beberapa pembunuh berantai , termasuk sensasi mencari, kurangnya penyesalan atau rasa bersalah , impulsif , yang kebutuhan untuk kontrol , dan perilaku predator. [48] Juga telah ditemukan bahwa korban pembunuhan pelanggar psikopat adalah perempuan yang tidak proporsional dibandingkan dengan distribusi gender yang lebih adil dari korban pelanggar non-psikopat. [40]
seksual yang menyinggung
Psikopati telah dikaitkan dengan komisi kejahatan seksual , dengan beberapa peneliti berpendapat bahwa itu berkorelasi dengan preferensi untuk perilaku seksual yang kejam. Sebuah studi 2011 tentang pembebasan bersyarat untuk pelanggar hukum federal pria Kanada menemukan bahwa psikopati terkait dengan pelanggaran yang lebih keras dan non-kekerasan tetapi tidak lebih banyak pelanggaran seksual. [ rujukan? ] Untuk penganiaya anak , psikopati dikaitkan dengan lebih banyak pelanggaran. [49] Sebuah studi tentang hubungan antara skor psikopati dan jenis agresi dalam sampel pembunuh seksual, di mana 84,2% sampel memiliki skor PCL-R di atas 20 dan 47,4% di atas 30, menemukan bahwa 82,4% di antara mereka yang memiliki skor di atas 30 telah terlibat dalam sadiskekerasan (didefinisikan sebagai kenikmatan yang ditunjukkan oleh laporan atau bukti sendiri) dibandingkan dengan 52,6% dari mereka dengan skor di bawah 30, dan skor PCL-R dan Faktor 1 total berkorelasi signifikan dengan kekerasan sadis. [50] [51] Meskipun demikian, dilaporkan bahwa pelanggar dengan psikopati (pelanggar seksual dan non-seksual) sekitar 2,5 kali lebih mungkin untuk diberikan pelepasan bersyarat dibandingkan dengan pelanggar non-psikopat. [49]
Dalam mempertimbangkan masalah kemungkinan penyatuan kembali beberapa pelanggar seks ke dalam rumah dengan orang tua dan anak-anak yang tidak menyinggung, telah disarankan bahwa pelanggar seks dengan riwayat kriminal yang signifikan harus dinilai pada PCL-R, dan jika skor mereka 18 atau lebih tinggi, maka mereka harus dikeluarkan dari pertimbangan ditempatkan di rumah dengan anak-anak dalam keadaan apa pun. [52] Namun, ada peningkatan kekhawatiran bahwa skor PCL terlalu tidak konsisten antara penguji yang berbeda, termasuk dalam penggunaannya untuk mengevaluasi pelanggar seks. [53]
menyinggung lainnya
Lihat juga: § Di tempat kerja
Kemungkinan psikopati telah dikaitkan dengan kejahatan terorganisir , kejahatan ekonomi dan kejahatan perang . Teroris kadang-kadang dianggap psikopat, dan perbandingan dapat ditarik dengan sifat-sifat seperti kekerasan antisosial, pandangan dunia yang egois yang menghalangi kesejahteraan orang lain, kurangnya penyesalan atau rasa bersalah, dan menyalahkan eksternalisasi. [ rujukan? ] Namun, John Horgan, penulis The Psychology of Terrorism , berpendapat bahwa perbandingan semacam itu juga dapat ditarik lebih luas: misalnya, kepada tentara dalam perang. Aktivitas teroris yang terkoordinasi membutuhkan pengorganisasian, loyalitas, dan ideologisfanatisme seringkali sampai pada pengorbanan diri yang ekstrem demi tujuan ideologis. Ciri-ciri seperti disposisi yang berpusat pada diri sendiri, tidak dapat diandalkan, kontrol perilaku yang buruk, dan perilaku yang tidak biasa dapat merugikan atau menghalangi individu psikopat dalam melakukan terorisme terorganisir. [54] [55]
Mungkin sebagian besar orang dengan gangguan ini berhasil secara sosial dan cenderung mengekspresikan perilaku antisosial mereka melalui jalan yang lebih rahasia seperti manipulasi sosial atau kejahatan kerah putih . Individu-individu semacam itu kadang-kadang disebut sebagai “psikopat yang berhasil”, dan mungkin tidak selalu memiliki sejarah luas perilaku antisosial tradisional sebagai karakteristik dari psikopati tradisional. [56]
Prekursor anak dan remaja
PCL: YV adalah adaptasi dari PCL-R untuk individu berusia 13-18 tahun. Itu, seperti PCL-R, dilakukan oleh penilai terlatih berdasarkan wawancara dan pemeriksaan catatan kriminal dan lainnya. “Perangkat Skrining Proses Antisosial” (APSD) juga merupakan adaptasi dari PCL-R. Ini dapat diberikan oleh orang tua atau guru untuk individu berusia 6-13 tahun. Skor psikopati tinggi untuk remaja, yang diukur dengan instrumen ini, dan orang dewasa, yang diukur dengan PCL-R dan alat pengukuran lainnya, memiliki hubungan yang sama dengan variabel lain, termasuk kemampuan yang sama dalam memprediksi kekerasan dan kriminalitas. [4] [57] [58] Psikopati remaja juga dapat dikaitkan dengan lebih banyak emosi negatif seperti kemarahan, permusuhan, kecemasan, dan depresi. [4] [59]Ciri-ciri psikopat pada remaja biasanya terdiri dari tiga faktor: kapalan / tidak emosional, narsisme, dan impulsif / tidak bertanggung jawab. [60] [61]
Ada korelasi positif antara peristiwa kehidupan negatif awal usia 0–4 dan aspek psikopati berbasis emosi. [62] Ada korelasi sedang hingga tinggi antara peringkat psikopati dari masa kanak-kanak hingga remaja awal. Korelasi jauh lebih rendah dari awal atau pertengahan remaja hingga dewasa. Dalam satu penelitian sebagian besar kesamaan berada pada skala Impulsif dan Antisosial-Perilaku. Dari remaja yang mendapat skor 5% psikopati tertinggi pada usia 13 tahun, kurang dari sepertiga (29%) diklasifikasikan sebagai psikopat pada usia 24 tahun. Beberapa penelitian baru-baru ini juga menemukan kemampuan yang lebih buruk dalam memprediksi pelanggaran orang dewasa dalam jangka panjang. [4] [63]
Melakukan gangguan
remaja lebih sering dikaitkan dengan perilaku antisosial jangka pendek. [4]
Telah disarankan bahwa kombinasi gangguan perilaku onset dini dan ADHDdapat dikaitkan dengan perilaku antisosial yang bertahan seumur hidup serta psikopati. Ada bukti bahwa kombinasi ini lebih agresif dan antisosial daripada mereka yang melakukan gangguan saja. Namun, ini bukan kelompok yang sangat berbeda karena sebagian besar anak-anak dengan gangguan perilaku juga menderita ADHD. Beberapa bukti menunjukkan bahwa kelompok ini memiliki defisit dalam penghambatan perilaku, mirip dengan orang dewasa dengan psikopati. Mereka mungkin tidak lebih mungkin daripada mereka dengan gangguan perilaku saja untuk memiliki fitur interpersonal / afektif dan defisit dalam karakteristik proses emosional orang dewasa dengan psikopati. Para pendukung berbagai jenis / dimensi psikopati telah melihat jenis ini sebagai mungkin sesuai dengan psikopati sekunder orang dewasa dan peningkatan disinhibisi dalam model triarkis.[4]
The DSM-5 termasuk specifier bagi mereka dengan gangguan perilaku yang juga menampilkan berperasaan, gaya interpersonal yang tanpa emosi di beberapa pengaturan dan hubungan. [62] Specifier didasarkan pada penelitian yang menunjukkan bahwa mereka dengan gangguan perilaku yang juga memenuhi kriteria untuk specifier cenderung memiliki bentuk yang lebih parah dari gangguan dengan onset sebelumnya serta respons berbeda terhadap pengobatan. Para pendukung berbagai jenis / dimensi psikopati telah melihat ini sebagai mungkin sesuai dengan psikopati primer orang dewasa dan peningkatan keberanian dan / atau kekejaman dalam model triarkis. [4 ciri-ciri mental
Kognisi
Disfungsi di korteks prefrontal dan daerah amigdala otak telah dikaitkan dengan gangguan pembelajaran spesifik dalam psikopati. Sejak 1980-an, para ilmuwan telah mengaitkan cedera otak traumatis , termasuk kerusakan di wilayah ini, dengan perilaku kekerasan dan psikopat. Pasien dengan kerusakan di daerah-daerah seperti menyerupai “individu psikopat” yang otaknya tidak mampu memperoleh pengetahuan sosial dan moral; mereka yang memperoleh kerusakan sebagai anak-anak mungkin mengalami kesulitan mengkonseptualisasikan penalaran sosial atau moral, sementara mereka yang memiliki kerusakan yang diakibatkan orang dewasa mungkin menyadari perilaku sosial dan moral yang baik tetapi tidak dapat berperilaku dengan tepat. Disfungsi pada amigdala dan korteks prefrontal ventromedial juga dapat mengganggustimulus-diperkuat pembelajaran di psikopat, baik berbasis hukuman atau berbasis imbalan. Orang-orang yang mencetak 25 atau lebih tinggi dalam PCL-R, dengan riwayat perilaku kekerasan yang terkait, tampaknya telah secara signifikan mengurangi integritas mikrostruktur rata-rata dalam fasciculus uncinate mereka – materi putih yang menghubungkan amygdala dan korteks orbitofrontal . Ada bukti dari DT-MRI , tentang kerusakan pada koneksi materi putih antara dua area penting ini. [67] [68] [69] [70] [71]
Meskipun beberapa penelitian telah menyarankan hubungan terbalik antara psikopati dan kecerdasan , termasuk berkaitan dengan IQ verbal, Hare dan Neumann menyatakan bahwa literatur besar menunjukkan paling tidak hanya hubungan yang lemah antara psikopati dan IQ , mencatat bahwa perintis awal Cleckley memasukkan kecerdasan yang baik dalam bukunya. daftar periksa karena bias seleksi(Karena banyak pasiennya “berpendidikan baik dan dari kelas menengah atau latar belakang kelas atas”) dan bahwa “tidak ada alasan teoritis yang jelas mengapa gangguan yang dijelaskan oleh Cleckley atau dokter lain harus terkait dengan kecerdasan; beberapa psikopat cerdas , yang lain kurang begitu “. Studi juga menunjukkan bahwa berbagai aspek definisi psikopati (misalnya komponen interpersonal, afektif (emosi), perilaku dan gaya hidup) dapat menunjukkan hubungan yang berbeda dengan kecerdasan, dan hasilnya dapat bergantung pada jenis penilaian kecerdasan (misalnya verbal, kreatif, praktis , analitik). [12] [37] [72] [73]
Pengakuan emosi dan empati
Sejumlah besar penelitian menunjukkan bahwa psikopati dikaitkan dengan respons atipikal terhadap isyarat kesusahan (misalnya ekspresi wajah dan vokal ketakutan dan kesedihan ), termasuk penurunan aktivasi daerah kortikal fusiform dan ekstrastriate , yang sebagian dapat menyebabkan gangguan pengakuan dan berkurangnya otonom responsif terhadap ekspresi ketakutan, dan gangguan empati . [33]Permukaan biologis yang mendasari untuk memproses ekspresi kebahagiaan secara fungsional utuh pada psikopat, meskipun kurang responsif dibandingkan dengan kontrol. Literatur neuroimaging tidak jelas apakah defisit spesifik untuk emosi tertentu seperti ketakutan. Pola keseluruhan hasil di seluruh studi menunjukkan bahwa orang yang didiagnosis dengan psikopati menunjukkan penurunan MRI, fMRI, aMRI, PET, dan aktivitas SPECT di area otak. [74] Penelitian juga menunjukkan bahwa ukuran amigdala yang diperkirakan 18% lebih kecil berkontribusi pada sensasi emosi yang jauh lebih rendah dalam hal rasa takut, sedih, di antara emosi negatif lainnya, yang mungkin menjadi alasan mengapa individu psikopat memiliki empati yang lebih rendah. [75]Beberapa penelitian fMRI baru-baru ini melaporkan bahwa defisit persepsi emosi dalam psikopati menyebar di seluruh emosi (positif dan negatif). [76] [77] [78] [79] [80] Penelitian pada anak-anak dengan kecenderungan psikopat juga menunjukkan hubungan tersebut. [80] [81] [82] [83] [84] [85] Meta-analisis juga menemukan bukti gangguan dalam pengakuan emosi vokal dan wajah untuk beberapa emosi (yaitu, tidak hanya ketakutan dan kesedihan) pada orang dewasa maupun orang dewasa. anak-anak / remaja. [86]
Penilaian moral
Psikopati telah dikaitkan dengan amoralitas — tidak adanya, ketidakpedulian terhadap, atau mengabaikan keyakinan moral. Ada beberapa data tegas tentang pola penilaian moral. Studi tingkat perkembangan (kecanggihan) penalaran moral menemukan semua hasil yang mungkin — lebih rendah, lebih tinggi atau sama dengan non-psikopat. Studi yang membandingkan penilaian pelanggaran moral pribadi dengan penilaian melanggar aturan atau hukum konvensional menemukan bahwa psikopat menilai mereka sama parahnya, sedangkan non-psikopat menilai melanggar aturan kurang berat. [87]
Sebuah studi yang membandingkan penilaian apakah kerugian pribadi atau impersonal akan didukung untuk mencapai jumlah kesejahteraan maksimum ( utilitarian ) yang rasional tidak menemukan perbedaan yang signifikan antara subjek yang tinggi dan rendah dalam psikopati. Namun, penelitian lebih lanjut dengan menggunakan tes yang sama menemukan bahwa narapidana yang mendapat skor tinggi pada PCL lebih cenderung mendukung bahaya impersonal atau melanggar aturan dibandingkan kontrol non-psikopat. Pelaku psikopat yang mendapat skor rendah dalam kecemasan juga lebih bersedia untuk mendukung kerugian pribadi rata-rata. [87]
Assessing accidents, where one person harmed another unintentionally, psychopaths judged such actions to be more morally permissible. This result has been considered a reflection of psychopaths’ failure to appreciate the emotional aspect of the victim’s harmful experience.[88]
Cause
Behavioral genetic studies have identified potential genetic and non-genetic contributors to psychopathy, including influences on brain function. Proponents of the triarchic model believe that psychopathy results from the interaction of genetic predispositions and an adverse environment. What is adverse may differ depending on the underlying predisposition: for example, it is hypothesized that persons having high boldness may respond poorly to punishment but may respond better to rewards and secure attachments.[1][4]
Genetic
Penelitian yang diinformasikan secara genetik mengenai karakteristik kepribadian yang khas dari individu dengan psikopati telah menemukan pengaruh genetik sedang (juga non-genetik). Pada PPI, dominasi tanpa rasa takut dan antisosialitas impulsif sama-sama dipengaruhi oleh faktor genetik dan tidak berkorelasi satu sama lain. Faktor genetik secara umum dapat mempengaruhi perkembangan psikopati sementara faktor lingkungan memengaruhi ekspresi spesifik dari sifat-sifat yang mendominasi. Sebuah studi pada sekelompok besar anak-anak menemukan lebih dari 60% heritabilitas untuk ” sifat berperasaan-tidak emosional ” dan yang melakukan masalah di antara anak-anak dengan sifat-sifat ini memiliki heritabilitas yang lebih tinggi daripada di antara anak-anak tanpa sifat-sifat ini. [4] [72] [89]
ral yang baik tetapi tidak dapat berperilaku dengan tepat. Disfungsi pada amigdala dan korteks prefrontal ventromedial juga dapat mengganggustimulus-diperkuat pembelajaran di psikopat, baik berbasis hukuman atau berbasis imbalan. Orang-orang yang mencetak 25 atau lebih tinggi dalam PCL-R, dengan riwayat perilaku kekerasan yang terkait, tampaknya telah secara signifikan mengurangi integritas mikrostruktur rata-rata dalam fasciculus uncinate mereka – materi putih yang menghubungkan amygdala dan korteks orbitofrontal . Ada bukti dari DT-MRI , tentang kerusakan pada koneksi materi putih antara dua area penting ini. [67] [68] [69] [70] [71]
Meskipun beberapa penelitian telah menyarankan hubungan terbalik antara psikopati dan kecerdasan , termasuk berkaitan dengan IQ verbal, Hare dan Neumann menyatakan bahwa literatur besar menunjukkan paling tidak hanya hubungan yang lemah antara psikopati dan IQ , mencatat bahwa perintis awal Cleckley memasukkan kecerdasan yang baik dalam bukunya. daftar periksa karena bias seleksi(Karena banyak pasiennya “berpendidikan baik dan dari kelas menengah atau latar belakang kelas atas”) dan bahwa “tidak ada alasan teoritis yang jelas mengapa gangguan yang dijelaskan oleh Cleckley atau dokter lain harus terkait dengan kecerdasan; beberapa psikopat cerdas , yang lain kurang begitu “. Studi juga menunjukkan bahwa berbagai aspek definisi psikopati (misalnya komponen interpersonal, afektif (emosi), perilaku dan gaya hidup) dapat menunjukkan hubungan yang berbeda dengan kecerdasan, dan hasilnya dapat bergantung pada jenis penilaian kecerdasan (misalnya verbal, kreatif, praktis , analitik). [12] [37] [72] [73]
Pengakuan emosi dan empati
Sejumlah besar penelitian menunjukkan bahwa psikopati dikaitkan dengan respons atipikal terhadap isyarat kesusahan (misalnya ekspresi wajah dan vokal ketakutan dan kesedihan ), termasuk penurunan aktivasi daerah kortikal fusiform dan ekstrastriate , yang sebagian dapat menyebabkan gangguan pengakuan dan berkurangnya otonom responsif terhadap ekspresi ketakutan, dan gangguan empati . [33]Permukaan biologis yang mendasari untuk memproses ekspresi kebahagiaan secara fungsional utuh pada psikopat, meskipun kurang responsif dibandingkan dengan kontrol. Literatur neuroimaging tidak jelas apakah defisit spesifik untuk emosi tertentu seperti ketakutan. Pola keseluruhan hasil di seluruh studi menunjukkan bahwa orang yang didiagnosis dengan psikopati menunjukkan penurunan MRI, fMRI, aMRI, PET, dan aktivitas SPECT di area otak. [74] Penelitian juga menunjukkan bahwa ukuran amigdala yang diperkirakan 18% lebih kecil berkontribusi pada sensasi emosi yang jauh lebih rendah dalam hal rasa takut, sedih, di antara emosi negatif lainnya, yang mungkin menjadi alasan mengapa individu psikopat memiliki empati yang lebih rendah. [75]Beberapa penelitian fMRI baru-baru ini melaporkan bahwa defisit persepsi emosi dalam psikopati menyebar di seluruh emosi (positif dan negatif). [76] [77] [78] [79] [80] Penelitian pada anak-anak dengan kecenderungan psikopat juga menunjukkan hubungan tersebut. [80] [81] [82] [83] [84] [85] Meta-analisis juga menemukan bukti gangguan dalam pengakuan emosi vokal dan wajah untuk beberapa emosi (yaitu, tidak hanya ketakutan dan kesedihan) pada orang dewasa maupun orang dewasa. anak-anak / remaja. [86]
Penilaian moral
Psikopati telah dikaitkan dengan amoralitas — tidak adanya, ketidakpedulian terhadap, atau mengabaikan keyakinan moral. Ada beberapa data tegas tentang pola penilaian moral. Studi tingkat perkembangan (kecanggihan) penalaran moral menemukan semua hasil yang mungkin — lebih rendah, lebih tinggi atau sama dengan non-psikopat. Studi yang membandingkan penilaian pelanggaran moral pribadi dengan penilaian melanggar aturan atau hukum konvensional menemukan bahwa psikopat menilai mereka sama parahnya, sedangkan non-psikopat menilai melanggar aturan kurang berat. [87]
Sebuah studi yang membandingkan penilaian apakah kerugian pribadi atau impersonal akan didukung untuk mencapai jumlah kesejahteraan maksimum ( utilitarian ) yang rasional tidak menemukan perbedaan yang signifikan antara subjek yang tinggi dan rendah dalam psikopati. Namun, penelitian lebih lanjut dengan menggunakan tes yang sama menemukan bahwa narapidana yang mendapat skor tinggi pada PCL lebih cenderung mendukung bahaya impersonal atau melanggar aturan dibandingkan kontrol non-psikopat. Pelaku psikopat yang mendapat skor rendah dalam kecemasan juga lebih bersedia untuk mendukung kerugian pribadi rata-rata. [87]
Menilai kecelakaan, di mana satu orang melukai orang lain secara tidak sengaja, psikopat menilai tindakan seperti itu secara moral lebih diijinkan. Hasil ini telah dianggap sebagai cerminan dari kegagalan psikopat untuk menghargai aspek emosional dari pengalaman buruk korban. [88]
Penyebab
Studi genetik perilaku telah mengidentifikasi kontributor genetik dan non-genetik potensial untuk psikopati, termasuk pengaruh pada fungsi otak. Para pendukung model triarkis percaya bahwa hasil psikopati dari interaksi kecenderungan genetik dan lingkungan yang merugikan. Apa yang merugikan dapat berbeda tergantung pada kecenderungan yang mendasarinya: misalnya, dihipotesiskan bahwa orang-orang yang memiliki keberanian tinggi dapat merespons dengan buruk terhadap hukuman tetapi dapat merespons lebih baik terhadap hadiah dan mengamankan keterikatan. [1] [4]
Genetik
Penelitian yang diinformasikan secara genetik mengenai karakteristik kepribadian yang khas dari individu dengan psikopati telah menemukan pengaruh genetik sedang (juga non-genetik). Pada PPI, dominasi tanpa rasa takut dan antisosialitas impulsif sama-sama dipengaruhi oleh faktor genetik dan tidak berkorelasi satu sama lain. Faktor genetik secara umum dapat mempengaruhi perkembangan psikopati sementara faktor lingkungan memengaruhi ekspresi spesifik dari sifat-sifat yang mendominasi. Sebuah studi pada sekelompok besar anak-anak menemukan lebih dari 60% heritabilitas untuk ” sifat berperasaan-tidak emosional ” dan yang melakukan masalah di antara anak-anak dengan sifat-sifat ini memiliki heritabilitas yang lebih tinggi daripada di antara anak-anak tanpa sifat-sifat ini. [4] [72] [89]
Lingkungan
Dari kecelakaan seperti yang terjadi pada Phineas Gage , diketahui bahwa korteks prefrontal memainkan peran penting dalam perilaku moral.
Sebuah studi oleh Farrington dari sampel laki-laki London yang diikuti antara usia 8 dan 48 termasuk mempelajari faktor mana yang mencetak 10 atau lebih pada PCL: SV pada usia 48. Faktor-faktor terkuat termasuk memiliki orang tua terpidana, secara fisik diabaikan, keterlibatan rendah dari ayah dengan anak laki-laki, pendapatan keluarga rendah, dan berasal dari keluarga yang terganggu. Faktor signifikan lainnya termasuk pengawasan yang buruk, disiplin yang keras, ukuran keluarga besar, saudara tunggakan, ibu muda, ibu yang depresi, kelas sosial yang rendah, dan perumahan yang buruk. [90] Ada juga hubungan antara psikopati dan pengobatan yang merugikan oleh teman sebaya. [91] Namun, sulit untuk menentukan sejauh mana pengaruh lingkungan terhadap perkembangan psikopati karena bukti heritabilitasnya yang kuat. [92]
Otak cedera
Para peneliti telah mengaitkan cedera kepala dengan psikopati dan kekerasan. Sejak 1980-an, para ilmuwan telah mengaitkan cedera otak traumatis , seperti kerusakan pada korteks prefrontal , termasuk korteks orbitofrontal , dengan perilaku psikopat dan kemampuan yang kurang untuk membuat keputusan yang dapat diterima secara moral dan sosial, suatu kondisi yang disebut “sosiopati didapat”, atau “pseudopsikopati”. [77] Individu dengan kerusakan pada area korteks prefrontal yang dikenal sebagai korteks prefrontal ventromedial menunjukkan kemiripan yang luar biasa dengan individu psikopat yang terdiagnosis, menunjukkan berkurangnya respons otonom.untuk rangsangan emosional, defisit dalam kondisi permusuhan, preferensi serupa dalam pengambilan keputusan moral dan ekonomi, dan berkurangnya empati dan emosi sosial seperti rasa bersalah atau malu. [93] Kerusakan emosional dan moral ini bisa sangat parah ketika cedera otak terjadi pada usia muda. Anak-anak dengan kerusakan dini pada korteks prefrontal mungkin tidak pernah sepenuhnya mengembangkan penalaran sosial atau moral dan menjadi “individu-individu psikopat … yang ditandai dengan tingkat agresi yang tinggi dan perilaku antisosial yang dilakukan tanpa rasa bersalah atau empati terhadap para korban mereka”. Selain itu, kerusakan pada amigdala dapat mengganggu kemampuan korteks prefrontal untuk menafsirkan umpan balik dari sistem limbik., yang dapat menghasilkan sinyal tanpa hambatan yang bermanifestasi dalam perilaku kekerasan dan agresif. [67] [68] [69] [79]
Teori lain
Penjelasan evolusi
Lihat juga: Psikologi evolusioner § Psikologi abnormal
Psikopati dikaitkan dengan beberapa hasil kehidupan yang merugikan serta peningkatan risiko kecacatan dan kematian karena faktor-faktor seperti kekerasan, kecelakaan, pembunuhan, dan bunuh diri. Ini, dalam kombinasi dengan bukti untuk pengaruh genetik, secara evolusioner membingungkan dan mungkin menyarankan bahwa ada kompensasi keuntungan evolusi, dan para peneliti dalam psikologi evolusi telah mengajukan beberapa penjelasan evolusi. Menurut satu hipotesis, beberapa sifat yang terkait dengan psikopati mungkin adaptif secara sosial, dan psikopati mungkin merupakan strategi parasit parasit yang bergantung pada frekuensi , yang dapat bekerja selama ada populasi altruistik dan kepercayaan yang besar.individu, relatif terhadap populasi individu psikopat, untuk dieksploitasi. [89] [94] Juga disarankan bahwa beberapa sifat yang terkait dengan psikopati seperti seksualitas dini, tidak jujur, berzina, dan paksaan dapat meningkatkan keberhasilan reproduksi. [89] [94] Robert Hare telah menyatakan bahwa banyak pria psikopat memiliki pola kawin dengan dan dengan cepat meninggalkan wanita, dan dengan demikian memiliki tingkat kesuburan yang tinggi, yang mengakibatkan anak-anak yang mungkin mewarisi kecenderungan psikopati. [4] [91] [95]
Kritik mencakup bahwa mungkin lebih baik untuk melihat faktor-faktor kepribadian yang berkontribusi daripada memperlakukan psikopati sebagai konsep kesatuan karena testabilitas yang buruk. Lebih jauh, jika psikopati disebabkan oleh efek gabungan dari sejumlah besar mutasi yang merugikan maka setiap mutasi mungkin memiliki efek yang sangat kecil sehingga lolos dari seleksi alam. [4] [89] Kepribadian dianggap dipengaruhi oleh sejumlah besar gen dan dapat terganggu oleh mutasi acak, dan psikopati mungkin merupakan produk dari beban mutasi yang tinggi . [89] Psikopati secara alternatif telah disarankan untuk menjadi spandrel , produk sampingan, atau efek samping, dari evolusi sifat adaptif daripada adaptasi itu sendiri. [94][96]
Mekanisme
Psikologis
Lihat juga: § Karakteristik mental
Beberapa penelitian laboratorium menunjukkan korelasi antara psikopati dan respons atipikal terhadap rangsangan permusuhan, termasuk pengkondisian yang lemah terhadap rangsangan yang menyakitkan dan pembelajaran yang buruk untuk menghindari respons yang menyebabkan hukuman , serta reaktivitas yang rendah dalam sistem saraf otonom yang diukur dengan konduktansi kulit sambil menunggu konduktansi kulit rangsangan tetapi tidak ketika rangsangan terjadi. Sementara telah diperdebatkan bahwa sistem penghargaan berfungsi secara normal, beberapa penelitian juga menemukan berkurangnya reaktivitas terhadap rangsangan yang menyenangkan. Menurut hipotesis modulasi respons, orang-orang psikopat juga mengalami kesulitan untuk beralih dari tindakan yang berkelanjutan meskipun ada isyarat lingkungan yang menandakan perlunya melakukannya. [97] Ini mungkin menjelaskan kesulitan merespons hukuman, meskipun tidak jelas apakah dapat menjelaskan temuan seperti pengkondisian yang kurang baik. Mungkin ada masalah metodologis mengenai penelitian ini. [4] Sementara membangun berbagai keanehan rata-rata dalam proses linguistik dan afektif dalam kondisi tertentu, program penelitian ini belum mengkonfirmasi patologi umum psikopati. [98]
Neurologi
mengenai penelitian ini. [4] Sementara membangun berbagai keanehan rata-rata dalam proses linguistik dan afektif dalam kondisi tertentu, program penelitian ini belum mengkonfirmasi patologi umum psikopati. [98]
Neurologis
Disfungsi korteks orbitofrontal , di antara area lain, terlibat dalam mekanisme psikopati.
Berkat memajukan studi MRI , para ahli dapat memvisualisasikan perbedaan otak spesifik dan kelainan individu dengan psikopati di bidang yang mengontrol emosi, interaksi sosial, etika, moralitas, penyesalan, impulsif dan hati nurani di dalam otak. Blair, seorang peneliti yang memelopori penelitian kecenderungan psikopat menyatakan, “Berkenaan dengan psikopat, kami memiliki indikasi yang jelas tentang mengapa patologi menimbulkan gangguan emosional dan perilaku dan wawasan penting ke dalam sistem saraf yang terlibat dalam patologi ini”. [79] Dadds et al., Berkomentar bahwa meskipun neurosains yang berkembang dengan cepat dari empati, sedikit yang diketahui tentang dasar-dasar perkembangan dari keterputusan psikopat antara empati afektif dan kognitif. [99]
Ulasan tahun 2008 oleh Weber et al. menyarankan bahwa psikopati kadang – kadang dikaitkan dengan kelainan otak di daerah prefrontal – temporo – limbik yang terlibat dalam proses emosional dan pembelajaran, antara lain. [100] Studi Neuroimaging telah menemukan perbedaan struktural dan fungsional antara yang mendapat skor tinggi dan rendah pada PCL-R dalam ulasan 2011 oleh Skeem et al. menyatakan bahwa mereka “paling menonjol di amigdala , hippocampus dan gyri parahippocampal , korteks cingulate anterior dan posterior , striatum , insula , dan frontal dan temporal korteks “. [4] Sebuah meta-analisis 2010 menemukan bahwa individu antisosial, kekerasan dan psikopat telah mengurangi fungsi struktur di korteks orbitofrontal kanan, korteks cingulate anterior kanan dan korteks prefrontal dorsolateral kiri . [101]
Amigdala dan daerah frontal dianggap penting. [70] Orang-orang yang mencetak 25 atau lebih tinggi dalam PCL-R, dengan riwayat perilaku kekerasan yang terkait, tampak rata-rata telah secara signifikan mengurangi integritas mikrostruktur antara materi putih yang menghubungkan amygdala dan korteks orbitofrontal (seperti fasciculus tanpa ikatan). Bukti menunjukkan bahwa tingkat kelainan secara signifikan terkait dengan tingkat psikopati dan dapat menjelaskan perilaku yang menyinggung. [71]Selain itu, perubahan amigdala telah dikaitkan dengan sifat “tak berperasaan” pada anak-anak. Namun, amigdala juga telah dikaitkan dengan emosi positif, dan ada hasil yang tidak konsisten dalam studi di bidang-bidang tertentu, yang mungkin disebabkan oleh masalah metodologis. [4]
Beberapa temuan ini konsisten dengan penelitian dan teori lain. Sebagai contoh, dalam sebuah studi neuroimaging tentang bagaimana individu dengan psikopati merespons kata-kata emosional, perbedaan luas dalam pola aktivasi telah ditunjukkan di lobus temporal ketika penjahat psikopat dibandingkan dengan sukarelawan “normal”, yang konsisten dengan pandangan dalam psikologi klinis. Selain itu, gagasan psikopati yang ditandai dengan rasa takut yang rendah konsisten dengan temuan kelainan pada amigdala, karena defisit dalam kondisi permusuhan dan pembelajaran instrumental dianggap hasil dari disfungsi amigdala, yang berpotensi diperparah oleh disfungsi korteks orbitofrontal , meskipun alasan spesifik tidak diketahui. . [79] [102]
Para pendukung perbedaan psikopati primer-sekunder dan model triarkis berpendapat bahwa ada perbedaan neurologis antara subkelompok psikopati yang mendukung pandangan mereka. [103] Misalnya, faktor keberanian dalam model triarkis dikatakan berhubungan dengan berkurangnya aktivitas di amigdala selama rangsangan yang menakutkan atau permusuhan dan berkurangnya respons yang mengejutkan , sementara faktor disinhibisi didalilkan terkait dengan penurunan tugas lobus frontal. Ada bukti bahwa keberanian dan disinhibisi secara genetik dapat dibedakan. [4]
Biokimia
Kadar testosteron yang tinggi dikombinasikan dengan kortisol dan / atau serotonin yang rendahtelah diteorikan sebagai faktor yang berkontribusi. Testosteron “terkait dengan perilaku yang berhubungan dengan pendekatan, sensitivitas hadiah, dan pengurangan rasa takut”, dan menyuntikkan testosteron “menggeser keseimbangan dari hukuman ke sensitivitas hadiah”, mengurangi ketakutan, dan meningkatkan “menanggapi wajah-wajah yang marah”. Beberapa penelitian telah menemukan bahwa kadar testosteron yang tinggi dikaitkan dengan perilaku antisosial dan agresif, namun penelitian lain menunjukkan bahwa testosteron saja tidak menyebabkan agresi tetapi meningkatkan pencarian dominasi. Tidak jelas dari penelitian jika psikopati berkorelasi dengan kadar testosteron yang tinggi, tetapi beberapa penelitian telah menemukan psikopati terkait dengan kadar kortisol dan reaktivitas yang rendah. Kortisol meningkatkan perilaku penarikan dan sensitivitas terhadap hukuman dan pengkondisian permusuhan, yang secara abnormal rendah pada individu dengan psikopati dan mungkin mendasari gangguan keengganan mereka dalam belajar dan perilaku yang dihambat. Tingkat testosteron yang tinggi dikombinasikan dengan kadar serotonin yang rendah dikaitkan dengan “reaksi impulsif dan sangat negatif”, dan dapat meningkatkan agresi kekerasan ketika seseorang diprovokasi atau menjadi frustrasi.[104] Beberapa penelitian pada hewan mencatat peranfungsi serotonergik dalam agresi impulsif dan perilaku antisosial. [105] [106] [107] [108]
Namun, beberapa penelitian pada subyek hewan dan manusia telah menyarankan bahwa sifat emosional-interpersonal dan agresi predatori dari psikopati, berbeda dengan agresi impulsif dan reaktif, terkait dengan peningkatan fungsi serotoninergik . [109] [110] [111] [112] Sebuah studi oleh Dolan dan Anderson tentang hubungan antara setotonin dan sifat-sifat psikopat dalam sampel pelanggar gangguan kepribadian, menemukan bahwa serotonin berfungsi sebagaimana diukur oleh respons prolaktin , sementara berbanding terbalik dengan impulsif dan impulsif. sifat antisosial, berkorelasi positif dengan sifat sombong dan menipu, dan, pada tingkat lebih rendah, sifat berperasaan dan tanpa belas kasihan. [113]Bariş Yildirim berteori bahwa alel “panjang” 5-HTTLPR , yang umumnya dianggap protektif terhadap gangguan internalisasi , dapat berinteraksi dengan gen serotoninergik lainnya untuk menciptakan regulasi hiper dan meredam proses afektif yang mengakibatkan gangguan emosi psikopat. [114] Lebih lanjut, kombinasi alel panjang 5-HTTLPR dan kadar testosteron tinggi telah ditemukan untuk menghasilkan respons yang berkurang terhadap ancaman yang diukur dengan reaktivitas kortisol, yang mencerminkan defisit ketakutan yang ditemukan pada mereka yang menderita psikopati. [115]
Studi menunjukkan korelasi lain. Psikopati dikaitkan dalam dua penelitian dengan peningkatan rasio HVA ( metabolit dopamin ) hingga 5-HIAA ( metabolit serotonin ). [104] Penelitian telah menemukan bahwa individu dengan ciri-ciri yang memenuhi kriteria psikopati menunjukkan respons dopamin yang lebih besar terhadap “hadiah” potensial seperti janji uang atau penggunaan obat-obatan seperti amfetamin. Ini secara teoritis dikaitkan dengan peningkatan impulsif. [116] Sebuah penelitian di Inggris tahun 2010 menemukan bahwa rasio digit 2D: 4D yang besar , merupakan indikasi estrogen prenatal yang tinggipaparan, adalah “berkorelasi positif dari psikopati pada wanita, dan berkorelasi positif dari efek berperasaan (sub-skala psikopati) pada laki-laki”. [117]
Temuan juga menunjukkan monoamine oksidase A untuk mempengaruhi kemampuan prediksi PCL-R. [118] Monoamine oxidases (MAOs) adalah enzim yang terlibat dalam pemecahan neurotransmiter seperti serotonin dan dopamin dan, karenanya, mampu mempengaruhi perasaan, suasana hati, dan perilaku pada individu. [119] Temuan menunjukkan bahwa penelitian lebih lanjut diperlukan di bidang ini. [120] [121]
DIAGNOSE
Alat
Daftar Periksa Psikopati
Artikel utama: Daftar Periksa Psikopati
Psikopati paling umum dinilai dengan Daftar Periksa Psikopati, Revisi (PCL-R) , dibuat oleh Robert D. Hare berdasarkan kriteria Cleckley dari tahun 1940-an, konsep-konsep kriminologis seperti William dan Joan McCord , dan penelitiannya sendiri tentang penjahat dan penahanan. pelaku di Kanada. [72] [122] [123] PCL-R banyak digunakan dan disebut oleh beberapa orang sebagai “standar emas” untuk menilai psikopati. [124] Namun ada banyak kritik terhadap PCL-R sebagai alat teoretis dan dalam penggunaan dunia nyata . [125] [126] [127] [128] [129]
Inventaris Kepribadian Psikopat
Artikel utama: Inventaris Kepribadian Psikopat
Tidak seperti PCL, Psikopat Personality Inventory (PPI) dikembangkan untuk secara komprehensif mengindeks ciri-ciri kepribadian tanpa secara eksplisit merujuk pada perilaku antisosial atau kriminal itu sendiri. Ini adalah skala laporan diri yang dikembangkan awalnya untuk sampel non-klinis (misalnya mahasiswa) daripada tahanan, meskipun dapat digunakan dengan yang terakhir. Itu direvisi pada tahun 2005 menjadi PPI-R dan sekarang terdiri dari 154 item yang disusun dalam delapan subskala. [130] Skor item telah ditemukan untuk dikelompokkan menjadi dua faktor yang memayungi dan sebagian besar terpisah (tidak seperti faktor PCL-R), Dominasi Tak Takut dan Antisosialitas Impulsif, ditambah faktor ketiga, Ketenangan Hati, yang sebagian besar bergantung pada skor di sisi lain. dua. [4]Faktor 1 dikaitkan dengan kemanjuran sosial sedangkan Faktor 2 dikaitkan dengan kecenderungan maladaptif. Seseorang dapat mencetak skor pada tingkat yang berbeda pada faktor-faktor yang berbeda, tetapi skor keseluruhan menunjukkan tingkat kepribadian psikopat. [4]
DSM dan ICD
Saat ini ada dua sistem yang didirikan secara luas untuk mengklasifikasikan gangguan mental – Klasifikasi Penyakit Internasional (ICD) yang diproduksi oleh Organisasi Kesehatan Dunia (WHO) dan Manual Diagnostik dan Statistik Gangguan Mental (DSM) yang diproduksi oleh American Psychiatric Association (APA) . Kedua daftar kategori gangguan dianggap jenis yang berbeda, dan telah secara sengaja mengubah kode mereka dalam revisi baru-baru ini sehingga manual sering sebanding secara luas, meskipun perbedaan yang signifikan tetap. [ rujukan? ]
Edisi pertama DSM pada tahun 1952 memiliki bagian tentang gangguan kepribadian sosiopat, kemudian istilah umum yang mencakup hal-hal seperti homoseksualitas dan alkoholisme serta “reaksi antisosial” dan “reaksi dissosial”. Dua yang terakhir akhirnya menjadi gangguan kepribadian antisosial (ASPD) di DSM dan gangguan kepribadian sosial di ICD. [ rujukan? ] Kedua manual telah menyatakan bahwa diagnosa mereka telah dirujuk, atau termasuk apa yang disebut, sebagai psikopati atau sosiopati, meskipun tidak ada manual diagnostik yang pernah memasukkan gangguan yang secara resmi diberi judul seperti itu.
tetap. [ rujukan? ]
Edisi pertama DSM pada tahun 1952 memiliki bagian tentang gangguan kepribadian sosiopat, kemudian istilah umum yang mencakup hal-hal seperti homoseksualitas dan alkoholisme serta “reaksi antisosial” dan “reaksi dissosial”. Dua yang terakhir akhirnya menjadi gangguan kepribadian antisosial (ASPD) di DSM dan gangguan kepribadian sosial di ICD. [ rujukan? ] Kedua manual telah menyatakan bahwa diagnosa mereka telah dirujuk, atau termasuk apa yang disebut, sebagai psikopati atau sosiopati, meskipun tidak ada manual diagnostik yang pernah memasukkan gangguan yang secara resmi diberi judul seperti itu. [4] [7] [10]
Alat lain
Ada beberapa tes kepribadian tradisional yang mengandung subskala yang berkaitan dengan psikopati, meskipun mereka menilai kecenderungan yang relatif tidak spesifik terhadap perilaku antisosial atau kriminal. Ini termasuk Minnesota Multiphasic Personality Inventory (skala Psychopathic Deviate), California Psychological Inventory (skala Sosialisasi), dan skala Millon Clinical Multiaxial Inventory Antisocial Personality Disorder skala. Ada juga Levenson Self-Report Psychopathy Scale (LSRP) dan Hare Self-Report Psychopathy Scale (HSRP), tetapi dalam hal tes laporan diri, PPI / PPI-R telah menjadi lebih banyak digunakan daripada yang ada di modern ini. penelitian psikopati pada orang dewasa. [4]
Komorbiditas
Seperti halnya gangguan mental lainnya, psikopati sebagai gangguan kepribadian dapat hadir dengan berbagai kondisi yang dapat didiagnosis lainnya. Studi terutama menunjukkan komorbiditas yang kuat dengan gangguan kepribadian antisosial . Di antara banyak penelitian, korelasi positif juga telah dilaporkan antara gangguan psikopati dan histrionik , narsis , batas , paranoid , dan skizoid , gangguan panik dan obsesif-kompulsif , tetapi bukan kelainan neurotik pada umumnya, skizofrenia , atau depresi . [35] [131][132] [133] [134]
Attention deficit hyperactivity disorder ( ADHD ) diketahui sangat komorbiditas dengan gangguan perilaku (prekursor berteori terhadap ASPD), dan mungkin juga terjadi bersamaan dengan kecenderungan psikopat. Ini dapat dijelaskan sebagian oleh defisit dalam fungsi eksekutif . [131] Gangguan kecemasan sering terjadi bersamaan dengan ASPD, dan bertentangan dengan asumsi, psikopati terkadang dapat ditandai dengan kecemasan; ini tampaknya terkait dengan item dari Faktor 2 tetapi bukan Faktor 1 dari PCL-R. [ Rujukan? ] Psikopati juga terkait dengan gangguan penggunaan narkoba . [37] [131] [133] [135] [136]
Telah disarankan bahwa psikopati mungkin komorbiditas dengan beberapa kondisi lain dari ini, [136] tetapi pekerjaan terbatas pada komorbiditas telah dilakukan. Ini mungkin sebagian karena kesulitan dalam menggunakan kelompok rawat inap dari lembaga tertentu untuk menilai komorbiditas, karena kemungkinan beberapa bias dalam pemilihan sampel. [131]
Pertimbangan lebih lanjut
Perbedaan jenis kelamin
Penelitian tentang psikopati sebagian besar telah dilakukan pada pria dan PCL-R dikembangkan dengan menggunakan sampel kriminal pria, menimbulkan pertanyaan tentang seberapa baik hasilnya berlaku untuk wanita. Pria mendapat skor lebih tinggi daripada wanita pada PCL-R dan PPI dan pada kedua skala utama mereka. Perbedaannya cenderung agak lebih besar pada skala interpersonal-afektif daripada pada skala antisosial. Sebagian besar tetapi tidak semua penelitian telah menemukan struktur faktor yang secara umum serupa untuk pria dan wanita. [4]
Banyak hubungan dengan sifat-sifat kepribadian lainnya serupa, meskipun dalam satu studi faktor antisosial lebih kuat terkait dengan impulsif pada pria dan lebih kuat terkait dengan keterbukaan terhadap pengalaman pada wanita. Telah disarankan bahwa psikopati pada pria bermanifestasi lebih sebagai pola antisosial sedangkan pada wanita itu lebih bermanifestasi sebagai pola histrionik . Studi tentang hal ini menunjukkan hasil yang beragam. Skor PCL-R mungkin agak kurang memprediksi kekerasan dan residivisme pada wanita. Di sisi lain, psikopati mungkin memiliki hubungan yang lebih kuat dengan bunuh diri dan mungkin menginternalisasi gejala pada wanita. Sebuah saran adalah bahwa psikopati memanifestasikan lebih sebagai perilaku eksternalisasi pada pria dan lebih sebagai perilaku internalisasi pada wanita. [4]
Penelitian juga menemukan bahwa perempuan di penjara mendapat skor psikopati yang jauh lebih rendah daripada laki-laki, dengan satu studi yang melaporkan hanya 11 persen perempuan yang melakukan kekerasan di penjara memenuhi kriteria psikopati dibandingkan dengan 31 persen laki-laki yang melakukan kekerasan. [137] Penelitian lain juga menunjukkan bahwa wanita psikopat tinggi jarang ditemukan di lingkungan forensik. [138]
Manajemen
Klinis
Psikopati sering dianggap tidak dapat diobati. Karakteristiknya yang unik menjadikannya salah satu gangguan kepribadian yang paling sulit disembuhkan , suatu kelas penyakit mental yang secara tradisional dianggap sulit diobati . [139] [140] Orang yang menderita psikopati umumnya tidak termotivasi untuk mencari pengobatan untuk kondisi mereka, dan dapat menjadi tidak kooperatif dalam terapi. [124] [139] Upaya untuk mengobati psikopati dengan alat saat ini tersedia untuk psikiatri telah mengecewakan. Harris and Rice’s Handbook of Psychopathy mengatakan bahwa saat ini hanya ada sedikit bukti untuk penyembuhan atau pengobatan yang efektif untuk psikopati; belum, tidakterapi farmakologis diketahui atau telah diujicobakan untuk mengurangi defisit emosional, interpersonal dan moral dari psikopati, dan pasien dengan psikopati yang menjalani psikoterapi dapat memperoleh keterampilan untuk menjadi lebih mahir dalam manipulasi dan penipuan orang lain dan lebih cenderung melakukan kejahatan . [141] Beberapa penelitian menunjukkan bahwa teknik modifikasi hukuman dan perilaku tidak efektif dalam memodifikasi perilaku individu psikopat karena mereka tidak peka terhadap hukuman atau ancaman. [141] [142]Kegagalan ini telah menyebabkan pandangan pesimistis secara luas pada prospek pengobatannya, pandangan yang diperburuk oleh sedikit penelitian yang dilakukan terhadap gangguan ini dibandingkan dengan upaya yang dilakukan untuk penyakit mental lainnya, yang membuatnya lebih sulit untuk mendapatkan pemahaman tentang kondisi ini. yang diperlukan untuk mengembangkan terapi yang efektif. [143] [144]
Meskipun defisit karakter inti dari individu yang sangat psikopat cenderung sangat tidak dapat diperbaiki dengan metode pengobatan yang tersedia saat ini, perilaku antisosial dan kriminal yang terkait dengannya mungkin lebih dapat diterima oleh manajemen, manajemen yang menjadi tujuan utama program terapi di lembaga pemasyarakatan. pengaturan. [139] Telah disarankan bahwa perawatan yang mungkin paling efektif untuk mengurangi perilaku antisosial dan kriminal adalah perawatan yang berfokus pada kepentingan diri sendiri, menekankan nilai materi, perilaku material dari perilaku prososial, dengan intervensi yang mengembangkan keterampilan untuk dapatkan apa yang diinginkan pasien dari kehidupan dengan cara prososial dan bukan antisosial. [145] [146]Untuk tujuan ini, berbagai terapi telah dicoba dengan tujuan mengurangi aktivitas kriminal dari pelaku yang dipenjara dengan psikopati, dengan keberhasilan yang beragam. [139] Karena individu-individu psikopat tidak peka terhadap sanksi, manajemen berbasis hadiah, di mana hak-hak kecil diberikan sebagai imbalan atas perilaku yang baik, telah disarankan dan digunakan untuk mengelola perilaku mereka dalam pengaturan kelembagaan. [147]
Obat-obatan psikiatrik juga dapat meringankan kondisi yang terjadi bersamaan yang kadang-kadang dikaitkan dengan gangguan atau dengan gejala seperti agresi atau impulsif, termasuk obat antipsikotik , antidepresan atau penstabil suasana hati , meskipun belum ada yang disetujui oleh FDA untuk tujuan ini. [4] [7] [10] [148] [149] Sebagai contoh, sebuah studi menemukan bahwa antipsikotik clozapine mungkin efektif dalam mengurangi berbagai disfungsi perilaku dalam sampel pasien rawat inap rumah sakit keamanan tinggi dengan gangguan kepribadian antisosial dan sifat psikopat. [150]Namun, penelitian dalam pengobatan farmakologis psikopati dan kondisi terkait gangguan kepribadian antisosial minimal, dengan banyak pengetahuan di bidang ini menjadi ekstrapolasi berdasarkan apa yang diketahui tentang farmakologi pada gangguan mental lainnya. [139] [151]
Hukum
PCL-R, PCL: SV, dan PCL: YV sangat dihormati dan banyak digunakan dalam pengaturan peradilan pidana , terutama di Amerika Utara . Mereka dapat digunakan untuk penilaian risiko dan untuk menilai potensi perawatan dan digunakan sebagai bagian dari keputusan mengenai jaminan, hukuman, penjara yang akan digunakan, pembebasan bersyarat, dan mengenai apakah seorang pemuda harus diadili sebagai remaja atau sebagai orang dewasa. Ada beberapa kritik terhadap penggunaannya dalam pengaturan hukum. Mereka termasuk kritik umum terhadap PCL-R, ketersediaan alat penilaian risiko lain yang mungkin memiliki kelebihan, dan pesimisme yang berlebihan seputar prognosis dan kemungkinan pengobatan dari mereka yang didiagnosis dengan psikopati. [4]
Keandalan interrater PCL-R bisa tinggi jika digunakan dengan hati-hati dalam penelitian tetapi cenderung buruk dalam pengaturan yang diterapkan. Khususnya Faktor 1 item agak subyektif. Dalam kasus-kasus predator kekerasan seksual, skor PCL-R yang diberikan oleh para ahli penuntutan secara konsisten lebih tinggi daripada yang diberikan oleh para ahli pertahanan dalam satu studi. Skor juga dapat dipengaruhi oleh perbedaan lain antara penilai. Dalam satu penelitian diperkirakan bahwa dari varian PCL-R, sekitar 45% disebabkan oleh perbedaan pelaku yang sebenarnya, 20% disebabkan oleh sisi mana pemberi keterangan bersaksi, dan 30% disebabkan oleh perbedaan penilai lainnya. [4]
Untuk membantu penyelidikan kriminal, pendekatan interogasi tertentu dapat digunakan untuk mengeksploitasi dan meningkatkan sifat kepribadian tersangka yang diduga menderita psikopati dan membuatnya lebih mungkin untuk membocorkan informasi. [152]
Inggris Raya
Batas skor PCL-R untuk label psikopati adalah 25 dari 40 di Inggris , bukan 30 seperti di Amerika Serikat . [4] [6]
Di Inggris, “gangguan psikopat” secara hukum didefinisikan dalam Undang-Undang Kesehatan Mental (Inggris), di bawah MHA1983, [6] [153] sebagai “gangguan yang terus-menerus atau kecacatan pikiran (apakah termasuk gangguan kecerdasan yang signifikan atau tidak) yang hasil dalam perilaku agresif atau tidak bertanggung jawab serius pada pihak orang yang bersangkutan “. Istilah ini dimaksudkan untuk mencerminkan adanya gangguan kepribadian dalam hal kondisi penahanan berdasarkan Undang-Undang Kesehatan Mental 1983. Amandemen MHA1983 dalam Mental Health Act 2007 menghapuskan istilah “gangguan psikopat”, dengan semua kondisi penahanan (misalnya mental penyakit, gangguan kepribadian, dll. yang dicakup oleh istilah umum “gangguan mental”. [154]
Di Inggris dan Wales , diagnosis gangguan kepribadian disosial adalah dasar penahanan di rumah sakit jiwa yang aman di bawah Undang-Undang Kesehatan Mental jika mereka telah melakukan kejahatan serius, tetapi karena orang-orang tersebut mengganggu pasien lain dan tidak responsif terhadap metode pengobatan biasa, alternatif untuk
Gangguan obsesif kompulsif
Obsesif-kompulsif ( OCD ) adalah gangguan mental di mana seseorang merasa perlu untuk melakukan rutinitas tertentu berulang kali (disebut “kompulsi”), atau memiliki pikiran tertentu berulang kali (disebut “obsesi”). [1] Orang tersebut tidak dapat mengendalikan pikiran atau aktivitas lebih dari periode waktu yang singkat. [1] Kompulsi umum termasuk mencuci tangan , menghitung barang, dan memeriksa untuk melihat apakah pintu dikunci. [1] Beberapa orang mungkin kesulitan membuang barang. [1] Aktivitas-aktivitas ini terjadi sedemikian rupa sehingga kehidupan sehari-hari orang tersebut terpengaruh secara negatif, [1]sering menghabiskan lebih dari satu jam sehari. [2] Sebagian besar orang dewasa menyadari bahwa perilaku itu tidak masuk akal. [1] Kondisi ini dikaitkan dengan tics , gangguan kecemasan , dan peningkatan risiko bunuh diri . [2] [3]
dan peningkatan risiko bunuh diri . [2] [3]
| Gangguan obsesif kompulsif | |
|---|---|
| Sering mencuci tangan yang berlebihan terjadi pada beberapa orang dengan OCD | |
| Keistimewaan | Psikiatri |
| Gejala | Rasakan kebutuhan untuk memeriksa hal-hal berulang kali, melakukan rutinitas tertentu berulang kali , memiliki pemikiran tertentu berulang kali [1] |
| Komplikasi | Tics , gangguan kecemasan , bunuh diri [2] [3] |
| Onset biasa | Sebelum 35 tahun [1] [2] |
| Penyebab | Tidak dikenal [1] |
| Faktor risiko | Pelecehan anak , stres [2] |
| Metode diagnostik | Berdasarkan gejala [2] |
| Perbedaan diagnosa | Gangguan kecemasan, gangguan depresi mayor , gangguan makan , gangguan kepribadian obsesif-kompulsif [2] |
| Pengobatan | Konseling , inhibitor reuptake serotonin selektif , antidepresan trisiklik [4] [5] |
| Frekuensi | 2,3% [6] |
Penyebabnya tidak diketahui. [1] Tampaknya ada beberapa komponen genetik , dengan kedua kembar identik lebih sering terkena daripada kedua kembar tidak identik. [2] Faktor-faktor risiko termasuk riwayat pelecehan anak atau peristiwa yang memicu stres lainnya . [2] Beberapa kasus telah didokumentasikan terjadi setelah infeksi . [2] Diagnosis didasarkan pada gejala dan membutuhkan pengesampingan penyebab lain terkait obat atau medis. [2] Skala penilaian seperti Yale-Brown Obsessive Compulsive Scale (Y-BOCS) dapat digunakan untuk menilai tingkat keparahan. [7]Gangguan lain dengan gejala yang sama termasuk gangguan kecemasan, gangguan depresi mayor , gangguan makan , gangguan tic , dan gangguan kepribadian kompulsif-obsesif . [2]
Pengobatan melibatkan konseling , seperti terapi perilaku kognitif (CBT), dan kadang-kadang antidepresan , seperti selective serotonin reuptake inhibitor (SSRI) atau clomipramine . [4] [5] CBT untuk OCD melibatkan peningkatan paparan terhadap apa yang menyebabkan masalah sambil tidak membiarkan perilaku berulang terjadi. [4] Meskipun clomipramine tampaknya bekerja sebaik SSRI, clomipramine memiliki efek samping yang lebih besar dan karenanya biasanya digunakan sebagai pengobatan lini kedua. [4] Antipsikotik atipikalmungkin berguna ketika digunakan selain SSRI dalam kasus yang resistan terhadap pengobatan tetapi juga dikaitkan dengan peningkatan risiko efek samping. [5] [8] Tanpa perawatan, kondisinya seringkali berlangsung puluhan tahun. [2]
Gangguan obsesif-kompulsif mempengaruhi sekitar 2,3% orang di beberapa titik dalam kehidupan mereka. [6] Tarif selama tahun tertentu sekitar 1,2%, dan terjadi di seluruh dunia. [2] Gejala yang tidak biasa dimulai setelah usia 35, dan setengah dari orang mengalami masalah sebelum 20. [1] [2] Pria dan wanita memiliki pengaruh yang sama. [1] Ungkapan obsesif-kompulsif kadang-kadang digunakan secara informal yang tidak terkait dengan OCD untuk menggambarkan seseorang sebagai terlalu teliti, perfeksionis , diserap, atau difiksasi. [9]
Isi
OCD dapat muncul dengan berbagai gejala. Kelompok gejala tertentu biasanya terjadi bersamaan. Kelompok-kelompok ini kadang-kadang dipandang sebagai dimensi atau kelompok yang mungkin mencerminkan proses yang mendasarinya. Alat penilaian standar untuk OCD, Skala Kompulsif Yale-Brown Obsessive (Y-BOCS), memiliki 13 kategori gejala yang telah ditentukan. Gejala-gejala ini masuk dalam tiga hingga lima pengelompokan. [10] Sebuah meta-analitikUlasan struktur gejala menemukan struktur empat faktor (pengelompokan) yang paling dapat diandalkan. Kelompok yang diamati termasuk “faktor simetri”, “faktor pikiran terlarang”, “faktor kebersihan”, dan “faktor penimbunan”. “Faktor simetri” sangat berkorelasi dengan obsesi yang berkaitan dengan pemesanan, penghitungan, dan simetri, serta pengulangan dorongan. “Faktor pikiran terlarang” sangat berkorelasi dengan pikiran yang mengganggu dan menyusahkan yang bersifat kekerasan, religius, atau seksual. “Faktor pembersihan” sangat berkorelasi dengan obsesi tentang kontaminasi dan dorongan yang berkaitan dengan pembersihan. “Faktor penimbunan” hanya melibatkan obsesi dan kompulsi terkait penimbunan dan diidentifikasi sebagai berbeda dari pengelompokan gejala lainnya. [11]
Sementara OCD telah dianggap sebagai gangguan homogen dari perspektif neuropsikologis, banyak dari defisit neuropsikologis diduga karena gangguan komorbiditas. Selain itu, beberapa subtipe telah dikaitkan dengan peningkatan kinerja pada tugas-tugas tertentu seperti pengenalan pola (subtipe cuci) dan memori kerja spasial (subtipe pemikiran obsesif). Subkelompok juga telah dibedakan dengan temuan neuroimaging dan respons pengobatan. Studi neuroimaging tentang hal ini terlalu sedikit, dan subtipe yang diteliti terlalu banyak berbeda untuk menarik kesimpulan. Di sisi lain, respons pengobatan subtipe-dependen telah dipelajari, dan subtipe penimbunan secara konsisten merespons paling sedikit terhadap pengobatan. [12]
Obsesi
Artikel utama: Pikiran intrusiLihat juga: Terutama gangguan obsesif obsesif obsesifOrang-orang dengan OCD mungkin menghadapi pikiran-pikiran yang mengganggu, seperti pikiran-pikiran tentang iblis (ditunjukkan adalah interpretasi neraka yang dilukis)
Obsesi adalah pikiran yang berulang dan bertahan meskipun ada upaya untuk mengabaikan atau menghadapi mereka. [13] Orang dengan OCD sering melakukan tugas, atau kompulsi , untuk mencari bantuan dari kecemasan terkait obsesi. Di dalam dan di antara individu, obsesi awal, atau pikiran mengganggu, bervariasi dalam kejelasan dan kejelasan mereka. Obsesi yang relatif samar dapat melibatkan perasaan kekacauan atau ketegangan yang umum disertai dengan keyakinan bahwa hidup tidak dapat berjalan seperti biasa sementara ketidakseimbangan tetap ada. Obsesi yang lebih intens bisa berupa keasyikan dengan pemikiran atau citra seseorang yang dekat dengan mereka sekarat [14] [15] atau gangguan yang terkait dengan ” kebenaran hubungan “. [16]Obsesi lain menyangkut kemungkinan bahwa seseorang atau sesuatu selain diri sendiri — seperti Tuhan, iblis, atau penyakit — akan membahayakan orang yang menderita OCD atau orang-orang atau hal-hal yang orang itu pedulikan. Orang-orang lain dengan OCD mungkin mengalami sensasi tonjolan tak kasatmata yang berasal dari tubuh mereka atau memiliki perasaan bahwa benda mati diselubungi. [17]

Beberapa orang dengan OCD mengalami obsesi seksual yang mungkin melibatkan pikiran atau gambar yang mengganggu dari “ciuman, sentuhan, cumbuan, seks oral , seks anal , hubungan seks, inses , dan pemerkosaan ” dengan “orang asing, kenalan, orang tua, anak-anak, anggota keluarga, teman, rekan kerja, hewan, dan tokoh agama “, dan dapat memasukkan” konten heteroseksual atau homoseksual “dengan orang-orang dari segala usia. [18] Seperti halnya pikiran atau gambar yang mengganggu dan tidak menyenangkan lainnya, beberapa pemikiran seksual yang menggelisahkan kadang-kadang adalah normal, tetapi orang-orang dengan OCD mungkin mengaitkan makna yang luar biasa dengan pemikiran tersebut. Misalnya, ketakutan obsesif tentang orientasi seksualdapat terlihat oleh orang dengan OCD, dan bahkan orang-orang di sekitarnya, sebagai krisis identitas seksual . [19] [20] Selain itu, keraguan yang menyertai OCD menyebabkan ketidakpastian mengenai apakah seseorang dapat bertindak atas pikiran yang bermasalah, yang mengakibatkan kritik diri atau kebencian diri. [18]
Kebanyakan orang dengan OCD memahami bahwa konsep mereka tidak sesuai dengan kenyataan; Namun, mereka merasa bahwa mereka harus bertindak seolah-olah gagasan mereka benar. Sebagai contoh, seseorang yang terlibat dalam penimbunan kompulsif mungkin cenderung memperlakukan materi anorganik seolah-olah ia memiliki perasaan atau hak organisme hidup, sambil menerima bahwa perilaku tersebut tidak rasional pada tingkat yang lebih intelektual. Ada perdebatan apakah penimbunan harus dipertimbangkan dengan gejala OCD lainnya. [21]
OCD kadang-kadang bermanifestasi tanpa paksaan terbuka, disebut sebagai OCD Obsesional Utamanya. OCD tanpa paksaan terbuka bisa, dengan satu perkiraan, menjadi ciri sebanyak 50 persen hingga 60 persen dari kasus OCD. [22]
Kompulsi
Artikel utama: Perilaku kompulsifGangguan memetik kulit
Beberapa orang dengan OCD melakukan ritual kompulsif karena mereka merasa harus melakukannya, sementara yang lain bertindak secara kompulsif untuk mengurangi kecemasan yang berasal dari pemikiran obsesif tertentu. Orang tersebut mungkin merasa bahwa tindakan ini entah bagaimana akan mencegah terjadinya peristiwa yang menakutkan atau akan mendorong peristiwa itu dari pikiran mereka. Dalam kasus apa pun, penalaran individu sangat istimewa atau menyimpang sehingga menghasilkan tekanan signifikan bagi individu dengan OCD atau bagi orang-orang di sekitarnya. Mengetik kulit berlebihan , mencabut rambut , menggigit kuku , dan gangguan perilaku berulang lainnya yang berfokus pada tubuh, semuanya ada pada spektrum obsesif-kompulsif . [2]Beberapa individu dengan OCD menyadari bahwa perilaku mereka tidak rasional, tetapi merasa terdorong untuk menindaklanjuti dengan mereka untuk menangkis perasaan panik atau takut. [2] [23]
Beberapa dorongan umum termasuk mencuci tangan, membersihkan, memeriksa hal-hal (misalnya, mengunci pintu), mengulangi tindakan (misalnya, menghidupkan dan mematikan sakelar), memesan barang dengan cara tertentu, dan meminta jaminan. [24] Kompulsi berbeda dari tics (seperti menyentuh, mengetuk, menggosok, atau berkedip) [25] dan gerakan stereotip (seperti membenturkan kepala, mengayun-ayunkan tubuh, atau menggigit sendiri), yang biasanya tidak serumit dan tidak menggigit sendiri. diendapkan oleh obsesi. [2] Terkadang sulit untuk membedakan antara kompulsi dan tics kompleks. [2] Sekitar 10% hingga 40% orang dengan OCD juga memiliki kelainan seumur hidup. [26]
Orang mengandalkan dorongan sebagai pelarian dari pikiran obsesif mereka; Namun, mereka sadar bahwa bantuan itu hanya sementara, bahwa pikiran yang mengganggu akan segera kembali. Beberapa orang menggunakan dorongan untuk menghindari situasi yang dapat memicu obsesi mereka. Meskipun beberapa orang melakukan hal-hal tertentu berulang-ulang, mereka tidak perlu melakukan tindakan ini secara kompulsif. Misalnya, rutinitas sebelum tidur, belajar keterampilan baru, dan praktik keagamaan bukanlah keharusan. Apakah perilaku adalah dorongan atau kebiasaan semata tergantung pada konteks di mana perilaku itu dilakukan. Misalnya, mengatur dan memesan DVD selama delapan jam sehari akan diharapkan dari orang yang bekerja di toko video, tetapi akan tampak tidak normal dalam situasi lain. Dengan kata lain, kebiasaan cenderung membawa efisiensi dalam kehidupan seseorang, sementara dorongan cenderung mengacaukannya.[27]
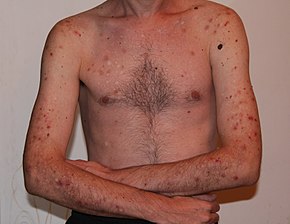
Selain kecemasan dan ketakutan yang biasanya menyertai OCD, penderita mungkin menghabiskan berjam-jam melakukan dorongan seperti itu setiap hari. Dalam situasi seperti itu, mungkin sulit bagi orang tersebut untuk memenuhi pekerjaan, keluarga, atau peran sosialnya. Dalam beberapa kasus, perilaku ini juga dapat menyebabkan gejala fisik yang merugikan. Sebagai contoh, orang yang secara obsesif mencuci tangan dengan sabun antibakteri dan air panas dapat membuat kulit mereka merah dan mentah dengan dermatitis . [28]
Orang dengan OCD dapat menggunakan rasionalisasi untuk menjelaskan perilaku mereka; Namun, rasionalisasi ini tidak berlaku untuk perilaku keseluruhan tetapi untuk setiap contoh secara individual. Sebagai contoh, seseorang yang secara kompulsif memeriksa pintu depan mungkin berpendapat bahwa waktu yang diambil dan stres yang disebabkan oleh satu lagi pemeriksaan pintu depan jauh lebih sedikit daripada waktu dan stres yang terkait dengan dirampok, dan dengan demikian memeriksa adalah pilihan yang lebih baik. Dalam prakteknya, setelah pemeriksaan itu, orang tersebut masih tidak yakin dan menganggap masih lebih baik untuk melakukan satu pemeriksaan lagi, dan alasan ini dapat berlanjut selama diperlukan.
Wawasan
DSM-V berisi tiga penentu untuk tingkat wawasan dalam OCD. Wawasan yang baik atau adil ditandai dengan pengakuan bahwa keyakinan obsesif-kompulsif adalah atau mungkin tidak benar. Wawasan yang buruk ditandai oleh keyakinan bahwa keyakinan obsesif-kompulsif mungkin benar. Tidak adanya wawasan membuat keyakinan obsesif-kompulsif pikiran delusi , dan terjadi pada sekitar 4% orang dengan OCD. [29]
Gagasan yang dinilai terlalu tinggi
Beberapa orang dengan OCD menunjukkan apa yang dikenal sebagai ide-ide yang dinilai terlalu tinggi . Dalam kasus seperti itu, orang dengan OCD akan benar-benar tidak pasti apakah ketakutan yang menyebabkan mereka melakukan kompulsi itu tidak rasional atau tidak. Setelah beberapa diskusi, adalah mungkin untuk meyakinkan individu bahwa ketakutan mereka mungkin tidak berdasar. Mungkin lebih sulit untuk melakukan terapi ERP pada orang-orang seperti itu karena mereka mungkin tidak mau bekerja sama, setidaknya pada awalnya. Ada kasus yang parah di mana orang tersebut memiliki keyakinan yang tak tergoyahkan dalam konteks OCD yang sulit dibedakan dari gangguan psikotik . [30]
Kinerja kognitif
Meskipun pernah diyakini terkait dengan kecerdasan di atas rata-rata, ini tampaknya tidak menjadi masalah. [31] Sebuah tinjauan tahun 2013 melaporkan bahwa orang-orang dengan OCD memiliki defisit kognitif ringan tetapi luas; signifikan mengenai memori spasial , pada tingkat lebih rendah dengan memori verbal , kelancaran , fungsi eksekutif, dan kecepatan pemrosesan, sementara perhatian pendengaran tidak terpengaruh secara signifikan. [32] Orang dengan OCD menunjukkan gangguan dalam merumuskan strategi organisasi untuk mengkode informasi, mengatur perubahan, dan hambatan motorik dan kognitif. [33]
Subtipe spesifik dari dimensi gejala pada OCD telah dikaitkan dengan defisit kognitif spesifik. [34] Sebagai contoh, hasil dari satu meta-analisis yang membandingkan gejala pencucian dan pengecekan melaporkan bahwa pencuci mengungguli pemeriksa pada delapan dari sepuluh tes kognitif. [35] Dimensi gejala pencemaran dan pembersihan dapat dikaitkan dengan skor yang lebih tinggi pada tes penghambatan dan memori verbal. [36]
Anak-anak
Sekitar 1-2% anak-anak dipengaruhi oleh OCD. [37] Gejala gangguan obsesif-kompulsif cenderung berkembang lebih sering pada anak-anak yang berusia 10-14 tahun, dengan laki-laki menunjukkan gejala pada usia lebih dini dan tingkat yang lebih parah daripada perempuan. [38] Pada anak-anak, gejalanya dapat dikelompokkan menjadi setidaknya empat jenis. [10]
Kondisi terkait
Orang dengan OCD dapat didiagnosis dengan kondisi lain, serta atau bukannya OCD, seperti gangguan kepribadian obsesif-kompulsif yang disebutkan di atas, gangguan depresi mayor , gangguan bipolar , [39] gangguan kecemasan umum , anoreksia nervosa , gangguan kecemasan sosial , bulimia nervosa , sindrom Tourette , obsesi transformasi , gangguan spektrum autisme , gangguan hiperaktif atensi defisit , dermatillomania (pengambilan kulit kompulsif), gangguan dysmorphic tubuh , dan trikotilomania(menarik rambut). Lebih dari 50 persen orang mengalami kecenderungan bunuh diri, dan 15 persen telah mencoba bunuh diri. [7] Depresi, kecemasan, dan upaya bunuh diri sebelumnya meningkatkan risiko upaya bunuh diri di masa depan. [40]
Orang dengan OCD juga ditemukan dipengaruhi oleh sindrom fase tidur tertunda pada tingkat yang jauh lebih tinggi daripada masyarakat umum. [41] Selain itu, gejala OCD parah secara konsisten dikaitkan dengan gangguan tidur yang lebih besar. Berkurangnya total waktu tidur dan efisiensi tidur telah diamati pada orang dengan OCD, dengan onset dan offset tidur yang tertunda dan peningkatan prevalensi gangguan fase tidur yang tertunda. [42]
Secara perilaku, ada beberapa penelitian yang menunjukkan hubungan antara kecanduan narkoba dan gangguan juga. Misalnya, ada risiko yang lebih tinggi dari kecanduan narkoba di antara mereka yang memiliki gangguan kecemasan (mungkin sebagai cara untuk mengatasi tingkat kecemasan yang meningkat ), tetapi kecanduan narkoba di antara orang-orang dengan OCD dapat berfungsi sebagai jenis perilaku kompulsif dan bukan hanya sebagai mekanisme koping. Depresi juga sangat lazim di antara orang-orang dengan OCD. Satu penjelasan untuk tingkat depresi tinggi di antara populasi OCD dikemukakan oleh Mineka, Watson dan Clark (1998), yang menjelaskan bahwa orang dengan OCD (atau gangguan kecemasan lainnya)) mungkin merasa tertekan karena jenis perasaan “di luar kendali”. [43]
Seseorang yang menunjukkan tanda-tanda OCD tidak harus memiliki OCD. Perilaku yang hadir sebagai (atau tampaknya) obsesif atau kompulsif dapat juga ditemukan di sejumlah kondisi lain juga, termasuk obsesif-kompulsif kepribadian disorder (OCPD), gangguan spektrum autisme , gangguan di mana perseverasi adalah fitur mungkin ( ADHD , PTSD , gangguan tubuh atau masalah kebiasaan) [44] atau sub-klinis.
Beberapa dengan OCD hadir dengan fitur-fitur yang biasanya terkait dengan sindrom Tourette, seperti kompulsi yang tampaknya menyerupai tics motorik; ini disebut “tic-related OCD” atau “Tourettic OCD”. [45] [46]
OCD sering terjadi bersamaan dengan gangguan bipolar dan gangguan depresi mayor . Antara 60–80% dari mereka yang mengalami OCD mengalami episode depresi utama dalam hidup mereka. Tingkat komorbiditas telah dilaporkan antara 19-90% karena perbedaan metodologis. Antara 9,35% dari mereka dengan gangguan bipolar juga memiliki OCD, dibandingkan dengan 1-2% pada populasi umum. Sekitar 50% dari mereka yang mengalami OCD mengalami sifat-sifat cyclothymic atau episode-episode hypomanic. OCD juga dikaitkan dengan gangguan kecemasan. Komorbiditas seumur hidup untuk OCD telah dilaporkan sebesar 22% untuk fobia spesifik , 18% untuk gangguan kecemasan sosial , 12% untuk gangguan panik, dan 30% untuk gangguan kecemasan umum. Tingkat komorbiditas untuk OCD dan ADHD telah dilaporkan setinggi 51%. [47]
Penyebab
Artikel utama: Penyebab gangguan obsesif-kompulsif
Penyebabnya tidak diketahui. [1] Baik faktor lingkungan dan genetik diyakini berperan. Faktor risiko termasuk riwayat pelecehan anak atau peristiwa yang memicu stres lainnya . [2]
Genetika
Tampaknya ada beberapa komponen genetik dengan kembar identik yang lebih sering terkena daripada kembar tidak identik. [2] Lebih lanjut, individu dengan OCD lebih cenderung memiliki anggota keluarga tingkat pertama yang menunjukkan gangguan yang sama daripada kontrol yang cocok. Dalam kasus-kasus di mana OCD berkembang selama masa kanak-kanak, ada hubungan keluarga yang jauh lebih kuat dalam gangguan daripada kasus-kasus di mana OCD berkembang kemudian di masa dewasa. Secara umum, faktor genetik berkontribusi 45-65% dari variabilitas gejala OCD pada anak-anak yang didiagnosis dengan gangguan tersebut. [48] Sebuah penelitian tahun 2007 menemukan bukti yang mendukung kemungkinan risiko yang diturunkan untuk OCD. [49]
Sebuah mutasi telah ditemukan pada gen transporter serotonin manusia, hSERT , pada keluarga yang tidak berhubungan dengan OCD. [50]
Sebuah tinjauan sistematis menemukan bahwa meskipun kedua alel tidak dikaitkan dengan OCD secara keseluruhan, pada kaukasia, alel L dikaitkan dengan OCD. [51] Analisis meta lain mengamati peningkatan risiko pada mereka yang memiliki alel S homozigot, tetapi menemukan genotipe LS terkait terbalik dengan OCD. [52]
Sebuah studi asosiasi genome menemukan OCD dihubungkan dengan SNP dekat BTBD3 dan dua SNP di DLGAP1 dalam analisis berbasis trio, tetapi tidak ada SNP yang mencapai signifikansi ketika dianalisis dengan data case-control. [53]
Satu analisis meta menemukan hubungan kecil tapi signifikan antara polimorfisme pada SLC1A1 dan OCD. [54]
Hubungan antara OCD dan COMT tidak konsisten, dengan satu analisis meta melaporkan hubungan yang signifikan, meskipun hanya pada pria, [55] dan analisis meta lainnya melaporkan tidak ada hubungan. [56]
Telah dipostulasikan oleh para psikolog evolusi bahwa versi moderat dari perilaku kompulsif mungkin memiliki keunggulan evolusioner. Contohnya adalah pengecekan higiene, perapian, atau lingkungan yang konstan untuk musuh. Demikian pula, penimbunan mungkin memiliki keunggulan evolusioner. Dalam pandangan ini OCD mungkin merupakan “ekor” statistik ekstrem dari perilaku semacam itu, mungkin karena jumlah gen predisposisi yang tinggi. [57]
Autoimun
Hipotesis kontroversial [58] adalah bahwa beberapa kasus onset cepat OCD pada anak-anak dan remaja dapat disebabkan oleh sindrom yang berhubungan dengan infeksi streptokokus Grup A , yang dikenal sebagai gangguan neuropsikiatri autoimun pediatrik terkait dengan infeksi streptokokus ( PANDAS ). [58] [59]
Sebuah tinjauan studi yang memeriksa antibodi ganglia anti-basal pada OCD menemukan peningkatan risiko memiliki antibodi ganglia anti-basal pada mereka yang OCD versus populasi umum. [60]
Mekanisme
Artikel utama: Biologi gangguan obsesif-kompulsif
Neuroimaging
Beberapa bagian otak menunjukkan aktivitas abnormal pada OCD
Neuroimaging fungsional selama provokasi gejala telah mengamati aktivitas abnormal pada korteks orbitofrontal , korteks prefrontal dorsolateral kiri , korteks premotor kanan , gyrus temporal superior kiri , globus pallidus externus , hippocampus , dan uncus kanan . Fokus lemah dari aktivitas abnormal ditemukan di kaudat kiri , korteks cingulate posterior dan lobulus parietal superior . [61]Namun, analisis meta yang lebih tua dari neuroimaging fungsional dalam OCD melaporkan satu-satunya temuan neuroimaging fungsional yang konsisten adalah peningkatan aktivitas di gyrus orbital dan kepala nukleus kaudat, sementara kelainan aktivasi ACC terlalu tidak konsisten. [62] Sebuah analisis meta yang membandingkan tugas-tugas afektif dan non-afektif mengamati perbedaan dengan kontrol di daerah yang terlibat dalam arti-penting, kebiasaan, perilaku yang diarahkan pada tujuan, pemikiran referensial diri dan kontrol kognitif. Untuk tugas yang tidak afektif, hiperaktif diamati di insula, ACC, dan kepala kaudat / putamen, sedangkan hipoaktivitas diamati di medial prefrontal cortex (mPFC) dan posterior caudate. Tugas afektif diamati berkaitan dengan peningkatan aktivasi di precuneus danposterior cingulate cortex (PCC), sedangkan penurunan aktivasi ditemukan di pallidum, ventral anterior thalamus dan posterior caudate. [63] Keterlibatan loop cortico-striato-thalamo-cortical dalam OCD serta tingginya tingkat komorbiditas antara OCD dan ADHD telah membuat beberapa orang menarik hubungan dalam mekanisme mereka. Kesamaan yang diamati termasuk disfungsi korteks cingulate anterior , dan korteks prefrontal , serta defisit bersama dalam fungsi eksekutif. [64] Keterlibatan korteks orbitofrontal dan korteks prefrontal dorsolateral dalam OCD dibagi dengan gangguan bipolar dan dapat menjelaskan tingginya tingkat komorbiditas mereka.[65] Volume korteks prefrontal dorsolateral yang menurun terkait dengan fungsi eksekutif juga telah diamati pada OCD. [66]
Orang dengan OCD menunjukkan peningkatan volume materi abu-abu di nukleus bilateral lenticular , meluas ke nukleus kaudat, dengan penurunan volume materi abu-abu di frontal medial dorsal bilateral / gingri cingulate anterior frontal . [67] [68] Temuan ini kontras dengan orang-orang dengan gangguan kecemasan lain, yang menunjukkan penurunan volume materi abu-abu pada nukleus bilateral lentikular / kaudat, serta penurunan volume materi abu-abu di dorsal medial frontal frontal / anterior cingulate gyri. [68]Volume materi putih yang meningkat dan penurunan anisotropi fraksional pada saluran garis tengah anterior telah diamati dalam OCD, kemungkinan mengindikasikan peningkatan perlintasan serat. [69]
Model kognitif
Secara umum dua kategori model untuk OCD telah didalilkan, yang pertama melibatkan defisit dalam fungsi eksekutif, dan yang kedua melibatkan defisit dalam kontrol modulatory. Kategori pertama dari disfungsi eksekutif didasarkan pada kelainan struktural dan fungsional yang diamati pada dlPFC, striatum , dan thalamus. Kategori kedua yang melibatkan kontrol modulasi disfungsional terutama bergantung pada perbedaan fungsional dan struktural yang diamati dalam ACC, mPFC dan OFC. [70] [71]
Salah satu model yang diusulkan menunjukkan bahwa disfungsi dalam OFC mengarah pada penilaian perilaku yang tidak tepat dan penurunan kontrol perilaku, sementara perubahan yang diamati dalam aktivasi amigdala menyebabkan ketakutan berlebihan dan representasi rangsangan negatif. [72]
Karena heterogenitas gejala OCD, penelitian yang membedakan antara gejala telah dilakukan. Kelainan neuroimaging spesifik gejala termasuk hiperaktif caudate dan ACC dalam memeriksa ritual, sementara menemukan peningkatan aktivitas daerah kortikal dan serebelar dalam gejala terkait kontaminasi. Neuroimaging yang membedakan antara isi pikiran intrusi telah menemukan perbedaan antara agresif dibandingkan dengan pemikiran tabu, menemukan peningkatan konektivitas amigdala, ventral striatum, dan korteks prefrontal ventromedial dalam gejala agresif, sementara mengamati peningkatan konektivitas antara ventral striatum dan insula dalam hubungan seksual / keagamaan. pikiran mengganggu. [73]
Model lain mengusulkan bahwa disregulasi afektif menghubungkan ketergantungan berlebihan pada pemilihan tindakan berdasarkan kebiasaan [74] dengan kompulsi. Ini didukung oleh pengamatan bahwa mereka yang OCD menunjukkan penurunan aktivasi ventral striatum ketika mengantisipasi imbalan uang, serta meningkatkan konektivitas fungsional antara VS dan OFC. Lebih jauh lagi, mereka yang menderita OCD menunjukkan penurunan kinerja dalam tugas kepunahan rasa takut pada Pavlovian, hiper responsif di amigdala terhadap rangsangan yang menakutkan, dan responsif hypo di amigdala ketika terpapar rangsangan positif valanced. Stimulasi nucleus accumbens juga telah diamati untuk secara efektif meringankan obsesi dan kompulsi, mendukung peran disregulasi afektif dalam menghasilkan keduanya. [72]
Neurobiologis
Dari pengamatan kemanjuran antidepresan dalam OCD, hipotesis serotonin OCD telah dirumuskan. Studi penanda perifer serotonin, serta tantangan dengan senyawa proserotonergik telah menghasilkan hasil yang tidak konsisten, termasuk bukti yang menunjukkan hiperaktifitas basal sistem serotonergik. [75] Studi reseptor serotonin dan pengikatan transporter telah menghasilkan hasil yang bertentangan, termasuk reseptor serotonin 5-HT2A yang lebih tinggi dan lebih rendah dan potensi pengikatan transporter serotonin yang dinormalisasi dengan pengobatan dengan SSRI. Meskipun terdapat ketidakkonsistenan dalam jenis kelainan yang ditemukan, bukti menunjukkan adanya disfungsi sistem serotonergik pada OCD. [76] Korteks orbitofrontalaktivitas berlebihan dilemahkan pada orang yang telah berhasil merespons pengobatan SSRI , akibat yang diyakini disebabkan oleh peningkatan stimulasi reseptor serotonin 5-HT2A dan 5-HT2C . [77]
Hubungan kompleks antara dopamin dan OCD telah diamati. Meskipun antipsikotik , yang bertindak dengan melawan reseptor dopamin dapat meningkatkan beberapa kasus OCD, mereka sering memperburuk yang lain. Antipsikotik, dalam dosis rendah yang digunakan untuk mengobati OCD, sebenarnya dapat meningkatkan pelepasan dopamin di korteks prefrontal , melalui menghambat autoreseptor . Hal-hal rumit selanjutnya adalah kemanjuran amfetamin , penurunan aktivitas transporter dopamin yang diamati dalam OCD, [78] dan rendahnya tingkat ikatan D2 di striatum . [79]Lebih lanjut, peningkatan pelepasan dopamin dalam nukleus accumbens setelah stimulasi otak dalam berkorelasi dengan peningkatan gejala, menunjuk pada pelepasan dopamin yang berkurang di striatum yang berperan dalam menghasilkan gejala. [80]
Abnormalitas pada neurotransmisi glutamatergik berimplikasi pada OCD. Temuan seperti peningkatan glutamat serebrospinal, kelainan yang kurang konsisten diamati dalam studi neuroimaging dan kemanjuran beberapa obat glutamatergik seperti riluzole penghambat glutamat telah melibatkan glutamat pada OCD. [79] OCD telah dikaitkan dengan berkurangnya asam N-Asetilppartik dalam mPFC, yang dianggap mencerminkan kepadatan atau fungsi neuron, meskipun interpretasi yang tepat belum ditetapkan. [81]
Diagnosa
Diagnosis formal dapat dilakukan oleh seorang psikolog, psikiater, pekerja sosial klinis, atau profesional kesehatan mental berlisensi lainnya. Untuk dapat didiagnosis dengan OCD, seseorang harus memiliki obsesi, kompulsi, atau keduanya, sesuai dengan Manual Diagnostik dan Statistik Gangguan Mental (DSM). Referensi Cepat untuk edisi 2000 DSM menyatakan bahwa beberapa fitur mencirikan obsesi dan dorongan klinis yang signifikan . Obsesi semacam itu, kata DSM, adalah pikiran, impuls atau gambar yang berulang dan persisten yang dialami sebagai gangguan dan yang menyebabkan kecemasan atau kesedihan yang nyata. Pikiran-pikiran, impuls-impuls atau gambar-gambar ini memiliki derajat atau tipe yang berada di luar kisaran normal kekhawatiran tentang masalah konvensional.[82] Seseorang dapat mencoba untuk mengabaikan atau menekan obsesi tersebut, atau untuk menetralisirnya dengan beberapa pemikiran atau tindakan lain, dan akan cenderung mengenali obsesi sebagai idiosinkratik atau irasional.
Kompulsi menjadi signifikan secara klinis ketika seseorang merasa terdorong untuk melakukannya sebagai respons terhadap obsesi, atau menurut aturan yang harus diterapkan secara kaku, dan ketika orang tersebut akibatnya merasakan atau menyebabkan tekanan yang signifikan. Oleh karena itu, sementara banyak orang yang tidak menderita OCD dapat melakukan tindakan yang sering dikaitkan dengan OCD (seperti memesan barang di dapur berdasarkan ketinggian), perbedaan dengan OCD yang signifikan secara klinis terletak pada kenyataan bahwa orang yang menderita OCD harusmelakukan tindakan ini, jika tidak mereka akan mengalami tekanan psikologis yang signifikan. Perilaku atau tindakan mental ini bertujuan untuk mencegah atau mengurangi kesusahan atau mencegah beberapa peristiwa atau situasi yang ditakuti; Namun, kegiatan ini tidak terhubung secara logis atau praktis dengan masalah ini, atau mereka berlebihan. Selain itu, pada titik tertentu selama gangguan, individu harus menyadari bahwa obsesi atau kompulsi mereka tidak masuk akal atau berlebihan.
Selain itu, obsesi atau kompulsi harus memakan waktu (menghabiskan lebih dari satu jam per hari) atau menyebabkan gangguan dalam fungsi sosial, pekerjaan atau skolastik. [82] Sangat membantu untuk mengukur keparahan gejala dan gangguan sebelum dan selama pengobatan OCD. Selain perkiraan orang tentang waktu yang dihabiskan setiap hari menyimpan pikiran atau perilaku obsesif-kompulsif, alat konkret dapat digunakan untuk mengukur kondisi orang tersebut. Ini dapat dilakukan dengan skala penilaian, seperti Yale-Brown Obsessive Compulsive Scale (Y-BOCS). Dengan pengukuran seperti ini, konsultasi psikiatrik dapat lebih tepat ditentukan karena telah dibakukan. [7]
OCD kadang-kadang ditempatkan dalam kelompok gangguan yang disebut spektrum obsesif-kompulsif . [83]
Perbedaan diagnosa
OCD sering dikacaukan dengan gangguan kepribadian obsesif-kompulsif (OCPD) yang terpisah. OCD bersifat egodistonik , artinya gangguan tersebut tidak sesuai dengan konsep diri penderita . [84] [85] Karena gangguan egodystonic bertentangan dengan konsep diri seseorang, mereka cenderung menyebabkan banyak kesulitan. OCPD, di sisi lain, bersifat egosintonik — ditandai oleh penerimaan orang bahwa karakteristik dan perilaku yang ditampilkan sebagai hasil sesuai dengan citra diri mereka , atau jika tidak sesuai, benar atau masuk akal.
Akibatnya, orang-orang dengan OCD sering menyadari bahwa perilaku mereka tidak rasional, tidak senang dengan obsesi mereka tetapi tetap merasa terdorong oleh mereka. [86] Sebaliknya, orang dengan OCPD tidak menyadari adanya sesuatu yang abnormal; mereka akan dengan mudah menjelaskan mengapa tindakan mereka rasional, biasanya tidak mungkin meyakinkan mereka sebaliknya, dan mereka cenderung mendapatkan kesenangan dari obsesi atau dorongan mereka. [86]
Pengelolaan
Suatu bentuk psikoterapi yang disebut ” terapi perilaku kognitif ” (CBT) dan obat – obatan psikotropika adalah pengobatan lini pertama untuk OCD. [1] [87] Bentuk-bentuk lain dari psikoterapi, seperti psikodinamik dan psikoanalisis dapat membantu dalam mengelola beberapa aspek gangguan, tetapi pada 2007 American Psychiatric Association (APA) mencatat kurangnya penelitian terkontrol yang menunjukkan keefektifan mereka “dalam menangani gejala inti OCD “. [88] Fakta bahwa banyak orang yang tidak mencari pengobatan mungkin sebagian disebabkan oleh stigma yang terkait dengan OCD. [ rujukan? ]
Terapi
Satu kegiatan paparan dan pencegahan ritual adalah memeriksa kunci hanya sekali, dan kemudian pergi
Teknik khusus yang digunakan dalam CBT disebut paparan dan pencegahan respons(ERP) yang melibatkan mengajar orang tersebut untuk secara sengaja bersentuhan dengan situasi yang memicu pikiran dan ketakutan obsesif (“paparan”), tanpa melakukan tindakan kompulsif yang biasa terkait dengan obsesi (“pencegahan respons”), sehingga secara bertahap belajar mentolerir ketidaknyamanan dan kecemasan yang terkait dengan tidak melakukan perilaku ritualistik. Pada awalnya, misalnya, seseorang mungkin menyentuh sesuatu yang hanya “terkontaminasi” dengan sangat ringan (seperti jaringan yang telah disentuh oleh jaringan lain yang telah disentuh oleh ujung tusuk gigi yang telah menyentuh sebuah buku yang berasal dari “yang terkontaminasi” lokasi, seperti sekolah). Itu adalah “paparan”. “Pencegahan ritual” tidak mencuci. Contoh lain mungkin meninggalkan rumah dan memeriksa kunci hanya sekali (paparan) tanpa kembali dan memeriksa lagi (pencegahan ritual). Orangnya cukup cepatterbiasa dengan situasi yang menghasilkan kecemasan dan menemukan bahwa tingkat kecemasan mereka turun drastis; mereka kemudian dapat menyentuh sesuatu yang lebih “terkontaminasi” atau tidak memeriksa kunci sama sekali — sekali lagi, tanpa melakukan perilaku ritual mencuci atau memeriksa. [89]
ERP memiliki basis bukti yang kuat, dan dianggap sebagai pengobatan yang paling efektif untuk OCD. [89] Namun, klaim ini diragukan oleh beberapa peneliti pada tahun 2000, yang mengkritik kualitas banyak penelitian. [90] Ulasan 2018 menemukan bahwa intervensi metakognitif online meningkatkan gejala OCD. [91]
Secara umum telah diterima bahwa psikoterapi dalam kombinasi dengan pengobatan psikiatris lebih efektif daripada pilihan mana pun.
Pengobatan
Paket blom clomipramine dengan merek Anafranil
Obat-obatan yang paling sering digunakan adalah selective serotonin reuptake inhibitor (SSRIs). [4] Clomipramine , obat yang termasuk dalam kelas antidepresan trisiklik , tampaknya bekerja sebaik SSRI tetapi memiliki tingkat efek samping yang lebih tinggi. [4]
SSRI adalah pengobatan lini kedua dari gangguan obsesif orang dewasa obsesif (OCD) dengan gangguan fungsional ringan dan sebagai pengobatan lini pertama bagi mereka dengan gangguan sedang atau berat. Pada anak-anak, SSRI dapat dianggap sebagai terapi lini kedua pada mereka dengan gangguan sedang hingga berat, dengan pemantauan ketat untuk efek samping psikiatrik. [87] SSRI berkhasiat dalam pengobatan OCD; orang yang diobati dengan SSRI memiliki kemungkinan dua kali lebih besar untuk menanggapi pengobatan dibandingkan mereka yang diobati dengan plasebo. [92] [93] Khasiat telah ditunjukkan baik dalam uji pengobatan jangka pendek (6-24 minggu) dan dalam uji penghentian dengan durasi 28-52 minggu. [94] [95] [96]
Pada tahun 2006, pedoman National Institute of Clinical and Health Excellence (NICE) merekomendasikan antipsikotik untuk OCD yang tidak membaik dengan pengobatan SSRI. [5] Untuk OCD ada bukti sementara untuk risperidone dan tidak cukup bukti untuk olanzapine . Quetiapine tidak lebih baik dari plasebo sehubungan dengan hasil primer, tetapi efek kecil ditemukan dalam hal skor YBOCS. Kemanjuran quetiapine dan olanzapine dibatasi oleh jumlah penelitian yang tidak mencukupi. [97] Artikel peninjauan 2014 menemukan dua studi yang mengindikasikan aripiprazole ituadalah “efektif dalam jangka pendek” dan menemukan bahwa “[t] di sini adalah efek-ukuran kecil untuk risperidone atau anti-psikotik secara umum dalam jangka pendek”; Namun, penulis penelitian menemukan “tidak ada bukti untuk efektivitas quetiapine atau olanzapine dibandingkan dengan plasebo.” [5] Walaupun quetiapine mungkin berguna ketika digunakan sebagai tambahan SSRI dalam pengobatan OCD yang resistan, obat-obatan ini sering tidak ditoleransi dengan baik, dan memiliki efek samping metabolik yang membatasi penggunaannya. Tidak ada antipsikotik atipikal yang tampaknya bermanfaat ketika digunakan sendiri. [8] Ulasan lain melaporkan bahwa tidak ada bukti yang mendukung penggunaan antipsikotik generasi pertama dalam OCD. [98]
Sebuah pedoman oleh APA menyarankan bahwa dextroamphetamine dapat dipertimbangkan dengan sendirinya setelah perawatan yang lebih baik telah dicoba. [99]
Prosedur
Terapi electroconvulsive (ECT) telah ditemukan memiliki efektivitas dalam beberapa kasus yang parah dan refraktori. [100]
Pembedahan dapat digunakan sebagai upaya terakhir pada orang yang tidak membaik dengan perawatan lain. Dalam prosedur ini, lesi bedah dibuat di area otak ( cingulate cortex ). Dalam satu studi, 30% dari peserta mendapat manfaat signifikan dari prosedur ini. [101] Stimulasi otak bagian dalam dan stimulasi saraf vagus adalah pilihan operasi yang memungkinkan yang tidak memerlukan penghancuran jaringan otak . Di Amerika Serikat, Food and Drug Administration menyetujui stimulasi otak-dalam untuk pengobatan OCD di bawah pengecualian perangkat kemanusiaan yang mengharuskan prosedur tersebut dilakukan hanya di rumah sakit dengan kualifikasi spesialis untuk melakukannya. [102]
Di Amerika Serikat, psikosurgeri untuk OCD adalah pengobatan pilihan terakhir dan tidak akan dilakukan sampai orang tersebut gagal dalam beberapa upaya pengobatan (dengan dosis penuh) dengan augmentasi, dan beberapa bulan terapi kognitif-perilaku intensif dengan paparan dan ritual / pencegahan respons. [103] Demikian juga, di Inggris Raya, psikosurgeri tidak dapat dilakukan kecuali jika perawatan dari terapis kognitif-perilaku yang sesuai telah dilakukan.
Anak-anak
Perawatan terapeutik mungkin efektif dalam mengurangi perilaku ritual OCD untuk anak-anak dan remaja. [104] Mirip dengan perawatan orang dewasa dengan OCD, CBT berdiri sebagai lini pertama perawatan OCD yang efektif dan tervalidasi pada anak-anak. [105] Keterlibatan keluarga, dalam bentuk pengamatan dan laporan perilaku, merupakan komponen kunci bagi keberhasilan perawatan tersebut. [106] Intervensi orang tua juga memberikan penguatan positif bagi anak yang menunjukkan perilaku yang tepat sebagai alternatif untuk respons kompulsif. Dalam meta-analisis baru-baru ini mengenai pengobatan OCD berbasis bukti pada anak-anak, CBT individu yang berfokus pada keluarga dicap sebagai “mungkin manjur”, menjadikannya sebagai salah satu perawatan psikososial terkemuka untuk remaja dengan OCD. [105]Setelah satu atau dua tahun terapi, di mana seorang anak mempelajari sifat obsesinya dan mendapatkan strategi untuk mengatasi, anak itu dapat memperoleh lingkaran teman yang lebih besar, menunjukkan rasa malu yang lebih sedikit, dan menjadi kurang kritis terhadap diri sendiri. [107]
Meskipun penyebab OCD pada kelompok usia yang lebih muda berkisar dari kelainan otak hingga keasyikan psikologis, tekanan hidup seperti intimidasi dan kematian keluarga traumatis juga dapat berkontribusi pada kasus OCD pada masa kanak-kanak, dan mengakui bahwa stresor ini dapat berperan dalam mengobati gangguan tersebut. [108
Epidemiologi
Tingkat perkiraan tahun kehidupan yang disesuaikan dengan kecacatan terstandarisasi usia untuk gangguan obsesif-kompulsif per 100.000 penduduk pada tahun 2004. tidak ada data <45 45–52,5 52.5–60 60–67,5 67,5–75 75–82.5 82.5–90 90–97.5 97.5–105 105–112.5 112.5–120 > 120
Gangguan obsesif-kompulsif mempengaruhi sekitar 2,3% orang di beberapa titik dalam hidup mereka. [6] Tarif selama tahun tertentu sekitar 1,2% dan terjadi di seluruh dunia. [2] Gejala yang tidak biasa dimulai setelah usia tiga puluh lima setengah orang mengalami masalah sebelum usia dua puluh. [1] [2] Laki-laki dan perempuan dipengaruhi sama rata. [1]
Prognosa
Kualitas hidup (QoL) berkurang di semua domain dalam OCD. Sementara pengobatan psikologis atau farmakologis dapat menyebabkan pengurangan gejala OCD dan peningkatan kualitas hidup, gejala dapat bertahan pada tingkat sedang bahkan setelah kursus pengobatan yang memadai, dan periode bebas gejala sepenuhnya jarang terjadi. [109] [110] Dalam OCD pediatrik, sekitar 40% masih memiliki kelainan pada usia dewasa, dan sekitar 40% memenuhi syarat untuk remisi . [111]
Sejarah
Pada abad ke 7 Masehi, John Climacus mencatat sebuah contoh dari seorang bhikkhu muda yang diganggu oleh “godaan untuk menghujat” yang terus-menerus dan berkonsultasi dengan seorang bhikkhu yang lebih tua, [112] : 212 yang mengatakan kepadanya, “Putraku, aku menanggung semua dosa untuk diriku sendiri. yang godaan-godaan ini telah mengarahkan Anda, atau mungkin menuntun Anda, untuk berkomitmen. Yang saya butuhkan dari Anda adalah bahwa untuk masa depan Anda tidak memedulikan mereka sama sekali. ” [112] : 212 The Cloud of Unknowing , sebuah teks mistis Kristen dari akhir abad ke-14, merekomendasikan untuk berurusan dengan obsesi berulang dengan terlebih dahulu berusaha mengabaikannya, [112] : 213dan, jika itu gagal, “meringkuk di bawah mereka seperti orang miskin yang malang dan seorang pengecut menang dalam pertempuran, dan menganggapnya sebagai buang-buang waktu bagi Anda untuk berjuang lebih lama melawan mereka”, [112] : 213 teknik yang sekarang dikenal sebagai ” banjir emosional “. [112] : 213
Dari abad ke-14 hingga ke-16 di Eropa, diyakini bahwa orang-orang yang mengalami pemikiran menghujat, seksual atau obsesif lainnya dimiliki oleh iblis . [84] [112] : 213 Berdasarkan alasan ini, pengobatan melibatkan pengusiran “kejahatan” dari orang yang “dirasuki” melalui pengusiran setan . [113] [114] Sebagian besar orang yang mengira mereka dirasuki setan tidak menderita halusinasi atau “gejala spektakuler” lainnya, [112] : 213 tetapi “mengeluh kecemasan, ketakutan agama, dan pikiran jahat.” [112] : 213 Pada 1584, seorang wanita dariKent , Inggris bernama Ny. Davie, digambarkan oleh keadilan perdamaian sebagai “seorang istri yang baik”, [112] : 213 hampir dibakar di tiang pancang setelah dia mengakui bahwa dia mengalami dorongan yang konstan dan tidak diinginkan untuk membunuh keluarganya. [112] : 213
Istilah bahasa Inggris obsesif-kompulsif muncul sebagai terjemahan bahasa Jerman Zwangsvorstellung (‘obsesi’) yang digunakan dalam konsepsi pertama OCD oleh Carl Westphal . Deskripsi Westphal kemudian memengaruhi Pierre Janet , yang selanjutnya mendokumentasikan fitur-fitur OCD. [29] Pada awal 1910-an, Sigmund Freud mengaitkan perilaku obsesif-kompulsif dengan konflik tidak sadar yang bermanifestasi sebagai gejala. [113]Freud menggambarkan riwayat klinis dari kasus khas “menyentuh fobia” yang dimulai pada anak usia dini, ketika orang tersebut memiliki keinginan kuat untuk menyentuh suatu barang. Sebagai tanggapan, orang tersebut mengembangkan “larangan eksternal” terhadap jenis sentuhan ini. Namun, “larangan ini tidak berhasil menghapuskan” keinginan untuk menyentuh; yang bisa dilakukan hanyalah menekan keinginan dan “memaksanya ke alam bawah sadar”. [115] Psikoanalisis Freudian tetap menjadi pengobatan dominan untuk OCD sampai pertengahan 1980-an, [112] : 210–211 meskipun pengobatan medis dan terapi diketahui dan tersedia, [112] : 210karena secara luas dianggap bahwa perawatan ini akan merugikan keefektifan psikoterapi . [112] : 210 Pada pertengahan 1980-an, psikiatri tiba-tiba “tentang-wajah” pada subjek [112] : 210 dan mulai mengobati OCD terutama melalui obat-obatan dan terapi praktis daripada psikoanalisis. [112] : 210
Kasus-kasus penting
John Bunyan (1628–1688), penulis The Pilgrim’s Progress , menunjukkan gejala OCD (yang belum disebutkan namanya). [112] : 53–54 Selama periode paling parah kondisinya, ia akan menggumamkan kalimat yang sama berulang-ulang pada dirinya sendiri sambil bergoyang-goyang. [112] : 53–54 Dia kemudian menggambarkan obsesinya dalam otobiografinya, Grace Abounding to the Chief of Sinners , [112] : 53–54 yang menyatakan, “Hal-hal ini mungkin tampak menggelikan bagi orang lain, bahkan sama konyolnya dengan diri mereka sendiri, tapi bagiku itu adalah cogitasi yang paling menyiksa. ” [112] : 54Dia menulis dua pamflet yang menasihati mereka yang menderita kecemasan serupa. [112] : 217–218 Di salah satu dari mereka, dia memperingatkan agar jangan menuruti dorongan-dorongan: [112] : 217–218 ” Berhati- hatilah menunda kesulitan rohmu dengan cara yang salah: dengan berjanji untuk mereformasi dirimu dan memimpin yang baru hidup, dengan penampilan atau tugas Anda “. [112] : 218
Penyair Inggris, penulis esai dan ahli kamus Samuel Johnson (1709-1784) juga menderita OCD. [112] : 54–55 Dia memiliki ritual yang rumit untuk melintasi ambang pintu, dan berulang kali berjalan naik dan turun tangga menghitung langkah. [116] [112] : 55 Dia akan menyentuh setiap tiang di jalan saat dia berjalan melewatinya, [112] : 55 hanya melangkah di tengah-tengah batu paving, [112] : 55 dan berulang kali melakukan tugas seolah-olah mereka belum dilakukan dengan benar pertama kali. [112] : 55
Penerbang dan pembuat film Amerika Howard Hughes diketahui memiliki OCD. [117] Teman-teman Hughes juga menyebutkan obsesinya dengan kelemahan kecil dalam pakaian. [118] Ini disampaikan dalam The Aviator (2004), biografi film Hughes. [119]
Masyarakat dan budaya
Pita ini mewakili Trikotilomania dan perilaku berulang yang berfokus pada tubuh lainnya. Konsep untuk pita dimulai oleh Jenne Schrader. Warna dipilih oleh komunitas Facebook Trichotillomania, dan dibuat resmi oleh Trichotillomania Learning Center pada Agustus 2013.
Seni, hiburan, dan media
Film dan acara televisi sering menggambarkan representasi gangguan ideal seperti OCD. Penggambaran ini dapat menyebabkan peningkatan kesadaran, pemahaman, dan simpati publik terhadap gangguan semacam itu. [120]
- Dalam film As Good as It Gets (1997), aktor Jack Nicholson memerankan seorang pria “dengan Obsessive Compulsive Disorder (OCD)”. [121] “Sepanjang film, [dia] terlibat dalam perilaku ritualistik (yaitu, dorongan) yang mengganggu kehidupan interpersonal dan profesionalnya”, “representasi sinematik dari psikopatologi [yang] secara akurat menggambarkan gangguan fungsional dan tekanan yang terkait dengan OCD”. [121]
- Film Matchstick Men (2003), disutradarai oleh Ridley Scott , menggambarkan seorang penipu bernama Roy ( Nicolas Cage ) yang memiliki gangguan obsesif-kompulsif. Film ini “dibuka bersama Roy, di rumah, menderita dengan berbagai gejala kompulsif yang obsesif, yang mengambil bentuk kebutuhan akan ketertiban dan kebersihan serta paksaan untuk membuka dan menutup pintu tiga kali, sambil menghitung dengan suara keras, sebelum ia dapat berjalan melewatinya. “. [122]
- Dalam serial televisi Amerika Serikat American Network drama drama seri detektif misteri Monk (2002-2009), Adrian Monk tituler takut baik kontak manusia dan kotoran.
Psikoanalisa
Psikoanalisis adalah seperangkat teori dan teknik psikologis dan terapeutik . Itu dimulai oleh dokter Austria Sigmund Freud , [1] dengan pengalaman dari pekerjaan klinis Josef Breuer dan lain-lain.
Sejak itu, psikoanalisis telah berkembang dan direvisi, direformasi dan dikembangkan dengan berbagai cara. Rekan-rekan dan mahasiswa Freud sendiri, seperti Alfred Adler dan Carl Jung , punya ide sendiri. Mereka kemudian mengembangkan ide-ide mereka secara mandiri dari Freud. Beberapa saat kemudian, Anna Freud dan Melanie Klein menggunakan ide-ide itu untuk merawat anak-anak yang bermasalah.
Ide dasar psikoanalisis adalah: [2]
- selain kepribadian yang diwariskan , perkembangan seseorang ditentukan oleh peristiwa di masa kanak-kanak;
- perilaku, pengalaman, dan pikiran manusia sebagian besar dipengaruhi oleh dorongan irasional yang tidak disadari ;
- upaya untuk mewujudkan dorongan ini ditentang oleh mekanisme pertahanan ;
- konflik antara materi sadar dan tidak sadar (tertekan) dapat mengakibatkan gangguan mental seperti neurosis , sifat neurotik, kecemasan , depresi , dll .;
- pembebasan dari efek materi yang tidak disadari dicapai dengan membawa materi ini ke dalam pikiran sadar (misalnya dengan bimbingan ahli dari analis. [3]
Pikiran bawah sadar
Berbagai metode
Di bawah payung luas “psikoanalisis” ada setidaknya 22 pendekatan berbeda untuk teori dan perawatan klinis. Istilah ini juga mengacu pada metode mempelajari perkembangan anak .
Psikoanalisis Freudian menggunakan jenis perawatan di mana subjek (pasien analitik) berbicara, termasuk asosiasi gratis , fantasi , dan mimpi . [4] Dari sini analis menyelesaikan konflik tidak sadar yang menyebabkan gejala dan masalah karakter pasien. Dengan menafsirkannya untuk pasien, analis menciptakan wawasan tentang masalah. Analis mengidentifikasi dan mengklarifikasi pertahanan patologis , keinginan dan rasa bersalah pasien .
Psikoanalisis telah dikritik di banyak bidang. Itu disebut pseudosain , dan kurang dalam dukungan empiris . [5] [6] [7] [8] Namun, hal itu tetap berpengaruh dalam psikiatri, lebih di beberapa bagian daripada yang lain. [9] [10]
Psychoanalytic theory
Teori psikoanalisis adalah teori organisasi kepribadian dan dinamika perkembangan kepribadian yang memandu psikoanalisis , metode klinis untuk mengobati psikopatologi . Pertama kali diungkapkan oleh Sigmund Freud pada akhir abad ke-19, teori psikoanalisis telah mengalami banyak perbaikan sejak karyanya. Teori psikoanalitik menjadi terkenal di sepertiga terakhir abad kedua puluh sebagai bagian dari aliran wacana kritis mengenai perawatan psikologis setelah tahun 1960-an, jauh setelah kematian Freud pada tahun 1939. [1]Freud telah menghentikan analisisnya terhadap otak dan studi-studi fisiologisnya dan mengalihkan fokusnya ke studi pikiran dan atribut-atribut psikologis terkait yang membentuk pikiran, dan pada perawatan menggunakan asosiasi bebas dan fenomena pemindahan . Studinya menekankan pengakuan peristiwa masa kecil yang dapat mempengaruhi fungsi mental orang dewasa. Pemeriksaannya terhadap genetik dan kemudian aspek perkembangan memberikan karakteristik teori psikoanalitik. [2] Dimulai dengan publikasi The Interpretation of Dreams pada tahun 1899, teorinya mulai mendapatkan keunggulan.
Terminologi dan definisi
Psikoanalisis dan psikoanalisis digunakan dalam bahasa Inggris. Yang terakhir adalah istilah yang lebih tua, dan pada awalnya berarti ‘berkaitan dengan analisis jiwa manusia’. Tetapi dengan munculnya psikoanalisis sebagai praktik klinis yang berbeda, kedua istilah tersebut menggambarkan hal itu. Meskipun keduanya masih digunakan, hari ini, kata sifat normal adalah psikoanalitik. [3]
Psikoanalisis didefinisikan dalam Kamus Bahasa Inggris Oxford sebagai
Metode terapi, yang berasal dari Sigmund Freud, untuk mengobati gangguan mental dengan menyelidiki interaksi elemen sadar dan tidak sadar dalam pikiran pasien dan membawa ketakutan dan konflik yang ditekan ke dalam pikiran sadar, menggunakan teknik seperti interpretasi mimpi dan asosiasi bebas. Juga: sistem teori psikologi yang terkait dengan metode ini. [4]
Melalui lingkup lensa psikoanalitik, manusia digambarkan memiliki dorongan seksual dan agresif. Ahli teori psikoanalitik percaya bahwa perilaku manusia adalah deterministik. Ia dikendalikan oleh kekuatan-kekuatan irasional, dan dorongan-dorongan bawah sadar, serta naluriah dan biologis. Karena sifat deterministik ini, ahli teori psikoanalitik tidak percaya pada kehendak bebas. [5
Awal
Freud pertama kali memulai studinya tentang psikoanalisis bekerja sama dengan Dr. Josef Breuer , terutama ketika sampai pada studi tentang Anna O. [6] Hubungan antara Freud dan Breuer adalah campuran dari kekaguman dan persaingan, berdasarkan pada fakta bahwa mereka bekerja bersama dalam kasus Anna O. dan harus menyeimbangkan dua ide berbeda untuk diagnosis dan perawatannya. Saat ini, Breuer dapat dianggap sebagai kakek psikoanalisis. [7] Anna O. mengalami gangguan fisik dan psikologis, seperti tidak bisa minum karena takut. [8] Breuer dan Freud menemukan bahwa hipnosis sangat membantu dalam menemukan lebih banyak tentang Anna O. dan perawatannya. Penelitian dan ide di balik penelitian tentang Anna O sangat dirujuk dalam kuliah Freud tentang asal dan perkembangan psikoanalisis.
Pengamatan ini membuat Freud berteori bahwa masalah yang dihadapi oleh pasien histeris dapat dikaitkan dengan pengalaman masa kecil yang menyakitkan yang tidak dapat ditarik kembali. Pengaruh ingatan yang hilang ini membentuk perasaan, pikiran, dan perilaku pasien. Studi-studi ini berkontribusi pada pengembangan teori psikoanalitik. [9]
Struktur kepribadian
Sigmund Freud menyatakan bahwa kepribadian terdiri dari tiga elemen yang berbeda, id , ego dan superego . Id adalah aspek kepribadian yang didorong oleh dorongan dan kebutuhan internal dan dasar. Ini biasanya naluriah, seperti kelaparan, haus, dan dorongan untuk seks, atau libido. Id bertindak sesuai dengan prinsip kesenangan , dalam arti menghindari rasa sakit dan mencari kesenangan. Karena kualitas naluriah id, itu impulsif dan sering tidak menyadari implikasi tindakan. The egodidorong oleh prinsip realitas. Ego bekerja untuk menyeimbangkan id dan superego, dengan mencoba mencapai dorongan id dengan cara yang paling realistis. Ia berusaha untuk merasionalisasi naluri id dan menyenangkan drive yang menguntungkan individu dalam jangka panjang. Ini membantu memisahkan apa yang nyata, dan realistis dari dorongan kita serta bersikap realistis tentang standar yang ditetapkan oleh superego untuk individu. The superego didorong oleh prinsip moralitas. Itu bertindak sehubungan dengan moralitas pemikiran dan tindakan yang lebih tinggi. Alih-alih bertindak secara naluriah seperti id, superego bekerja untuk bertindak dengan cara yang dapat diterima secara sosial. Ini menggunakan moralitas, menilai rasa salah dan benar kita dan menggunakan rasa bersalah untuk mendorong perilaku yang dapat diterima secara sosial. [5] [10]
Ketidaksadaran
| Belajarlah lagiAkurasi faktual bagian ini masih diperdebatkan . |
The sadar adalah bagian dari pikiran yang seseorang tidak sadar. Freud mengatakan bahwa ketidaksadaranlah yang memaparkan perasaan, emosi, dan pikiran sebenarnya dari individu tersebut. Ada berbagai teknik psikoanalitik yang digunakan untuk mengakses dan memahami ketidaksadaran, mulai dari metode seperti hipnosis, asosiasi bebas, dan analisis mimpi. Mimpi memungkinkan kita untuk menjelajahi alam bawah sadar; menurut Freud, mereka adalah “jalan kerajaan” menuju alam bawah sadar “. [11] Mimpi terdiri dari laten dan nyatakandungan. Sedangkan konten laten adalah makna yang mendasari mimpi yang mungkin tidak diingat ketika seseorang bangun, konten manifes adalah konten dari mimpi yang diingat seseorang saat bangun dan dapat dianalisis oleh psikolog psikoanalitik. Menjelajahi dan memahami isi nyata mimpi dapat menginformasikan individu tentang kompleks atau gangguan yang mungkin ada di bawah permukaan kepribadian mereka. Mimpi dapat memberikan akses ke alam bawah sadar yang tidak mudah diakses. [12]
Slip Freudian (juga dikenal sebagai paraprax ) terjadi ketika ego dan superego tidak berfungsi dengan baik, mengekspos id dan drive atau keinginan internal. Mereka dianggap kesalahan mengungkapkan ketidaksadaran. Contohnya berkisar dari memanggil seseorang dengan nama yang salah, salah mengartikan kata yang diucapkan atau ditulis, atau hanya mengatakan hal yang salah. [13]
Pertahanan mekanisme
Ego menyeimbangkan id, superego, dan realitas untuk mempertahankan kondisi kesadaran yang sehat. Dengan demikian ia bereaksi untuk melindungi individu dari segala stres dan kecemasan dengan mendistorsi kenyataan. Ini mencegah ancaman pikiran dan materi yang tidak sadar memasuki kesadaran. Berbagai jenis mekanisme pertahanan adalah: represi , pembentukan reaksi , penolakan , proyeksi , perpindahan , sublimasi , regresi , dan rasionalisasi . [14]
Teori-teori psikologi
Psikoseksual pengembangan
Freud mengambil pengembangan kepribadian ( psyche ). Ini adalah teori tahap yang percaya bahwa kemajuan terjadi melalui tahap-tahap karena libido diarahkan ke bagian tubuh yang berbeda. Tahapan yang berbeda, tercantum dalam urutan perkembangan, adalah: Oral, Anal, Phallic ( kompleks Oedipus ), Latency, Genital. Tahap Genital tercapai jika orang memenuhi semua kebutuhan mereka sepanjang tahap lain dengan energi seksual yang cukup tersedia. Individu yang tidak memiliki kebutuhan mereka terpenuhi dalam tahap tertentu menjadi terpaku, atau “terjebak” pada tahap itu.
Neo-analitik teoriMengedit
Teori dan karya Freud dengan perkembangan psikoseksual mengarah pada Neo-Analitik / Neo-Freudian yang juga percaya pada pentingnya ketidaksadaran, interpretasi mimpi, mekanisme pertahanan dan pengaruh integral dari pengalaman masa kanak-kanak tetapi juga keberatan dengan teori tersebut. Mereka tidak mendukung gagasan bahwa perkembangan kepribadian berhenti pada usia 6, melainkan mereka percaya perkembangan menyebar sepanjang umur. Mereka memperluas karya Freud dan mencakup lebih banyak pengaruh dari lingkungan dan pentingnya pemikiran sadar bersama dengan ketidaksadaran. Para ahli teori yang paling penting adalah Erik Erikson (Perkembangan Psikososial), Anna Freud , Carl Jung , Alfred Adler dan Karen Horney, dan termasuk sekolah hubungan objek .
Kritik dari psikoanalitik teori
Beberapa mengklaim bahwa teorinya kurang dalam data empiris dan terlalu fokus pada patologi . [15] Kritik lain adalah bahwa teori ini kurang mempertimbangkan budaya dan pengaruhnya terhadap kepribadian. [16] [17]
Aplikasi untuk seni dan humaniora
Teori psikoanalitik adalah pengaruh utama dalam filsafat Kontinental dan dalam estetika pada khususnya. Freud kadang-kadang dianggap sebagai filsuf. Psikoanalis Jacques Lacan , dan filsuf Michel Foucault , dan Jacques Derrida , telah menulis secara luas tentang bagaimana psikoanalisis menginformasikan analisis filosofis. [18] [19] [20] [21]
Ketika menganalisis teks sastra, teori psikoanalitik dapat digunakan untuk menguraikan atau menafsirkan makna tersembunyi dalam suatu teks, atau untuk lebih memahami niat penulis. Melalui analisis motif, teori Freud dapat digunakan untuk membantu memperjelas makna tulisan serta tindakan karakter dalam teks. [22]
Conduct disorder ( CD ) adalah gangguan mental yang didiagnosis pada masa kanak-kanak atau remaja yang menampilkan dirinya melalui pola perilaku yang berulang dan terus-menerus di mana hak-hak dasar orang lain atau norma-norma utama yang sesuai dengan usia dilanggar. Perilaku ini sering disebut sebagai ” perilaku antisosial .” [1] Hal ini sering dianggap sebagai awal dari gangguan kepribadian antisosial , yang menurut definisi tidak didiagnosis sampai individu tersebut berusia 18 tahun. [2] Perilaku gangguan diperkirakan mempengaruhi 51,1 juta orang secara global pada 2013. [3]
Tanda dan gejala
Salah satu gejala gangguan perilaku adalah tingkat ketakutan yang lebih rendah. Penelitian yang dilakukan pada dampak balita yang terekspos pada ketakutan dan kesulitan menunjukkan bahwa emosi negatif (ketakutan) memprediksi respons yang berhubungan dengan empati balita terhadap stres. Temuan mendukung bahwa jika pengasuh mampu menanggapi isyarat bayi, balita memiliki kemampuan yang lebih baik untuk menanggapi rasa takut dan kesulitan. Jika seorang anak tidak belajar bagaimana menangani rasa takut atau kesusahan anak akan lebih mungkin untuk menyerang pada anak-anak lain. Jika pengasuh mampu memberikan intervensi terapeutik yang mengajar anak-anak yang berisiko memiliki keterampilan empati yang lebih baik, anak tersebut akan memiliki tingkat gangguan perilaku yang lebih rendah. [4]
Peningkatan kasus perilaku kekerasan dan antisosial juga dikaitkan dengan kondisi tersebut; [5] contohnya bisa mulai dari mendorong, memukul, dan menggigit ketika anak masih kecil, maju menuju pemukulan dan menimbulkan kekejaman saat anak menjadi lebih tua. [6] [7] kursus perkembangan
Saat ini, dua kursus pengembangan yang mungkin dianggap menyebabkan gangguan. Yang pertama dikenal sebagai “tipe onset masa kanak-kanak” dan terjadi ketika melakukan gejala gangguan hadir sebelum usia 10 tahun. Kursus ini sering dikaitkan dengan perjalanan hidup yang lebih gigih dan perilaku yang lebih luas. Secara khusus, anak-anak dalam kelompok ini memiliki tingkat gejala ADHD yang lebih besar , defisit neuropsikologis, lebih banyak masalah akademik, peningkatan disfungsi keluarga, dan kemungkinan lebih tinggi untuk agresi dan kekerasan . [8]
Ada perdebatan di kalangan profesional mengenai validitas dan kesesuaian mendiagnosis anak-anak dengan gangguan perilaku. Karakteristik diagnosis umumnya terlihat pada anak kecil yang dirujuk ke profesional kesehatan mental. [9] Diagnosis prematur yang dibuat pada anak kecil, dan dengan demikian memberi label dan menstigmatisasi seseorang, mungkin tidak tepat. Ada juga yang berpendapat bahwa beberapa anak mungkin sebenarnya tidak memiliki kelainan perilaku, tetapi terlibat dalam perilaku yang mengganggu perkembangan yang sesuai.
Kursus perkembangan kedua dikenal sebagai “tipe onset remaja” dan terjadi ketika melakukan gejala gangguan hadir setelah usia 10 tahun. Individu dengan gangguan perilaku onset remaja menunjukkan gangguan kurang dari mereka dengan tipe onset masa kanak-kanak dan tidak ditandai oleh psikopatologi yang sama. [10] Kadang-kadang, individu-individu ini akan mengirimkan dalam pola menyimpang mereka sebelum dewasa. Penelitian telah menunjukkan bahwa ada sejumlah besar anak-anak dengan gangguan perilaku onset-remaja daripada mereka yang onset masa kanak-kanak, menunjukkan bahwa gangguan perilaku onset-remaja adalah berlebihan perilaku perkembangan yang biasanya terlihat pada masa remaja , seperti pemberontakan terhadap tokoh-tokoh otoritas. dan penolakan nilai-nilai konvensional. [8]Namun, argumen ini tidak ditetapkan [11] dan penelitian empiris menunjukkan bahwa subkelompok ini tidak valid seperti yang pernah diperkirakan. [1]
Selain dua kursus yang diakui oleh DSM-IV-TR , tampaknya ada hubungan antara gangguan penentang , perilaku melakukan dan gangguan kepribadian antisosial. Secara khusus, penelitian telah menunjukkan kontinuitas pada kelainan sehingga kelainan perilaku sering didiagnosis pada anak-anak yang sebelumnya didiagnosis dengan kelainan penentangan yang berlawanan, dan sebagian besar orang dewasa dengan gangguan kepribadian antisosial sebelumnya didiagnosis dengan kelainan perilaku. Sebagai contoh, beberapa penelitian telah menunjukkan bahwa 90% anak-anak yang didiagnosis dengan gangguan perilaku memiliki diagnosis gangguan oposisi yang sebelumnya. [12]Selain itu, kedua gangguan berbagi faktor risiko yang relevan dan perilaku mengganggu, menunjukkan bahwa gangguan pemberontak oposisi adalah prekursor perkembangan dan varian gangguan perilaku yang lebih ringan. Namun, ini bukan untuk mengatakan bahwa lintasan ini terjadi pada semua individu. Faktanya, hanya sekitar 25% anak-anak dengan gangguan penentang oposisi akan menerima diagnosa kelainan perilaku kemudian. [12] Sejalan dengan itu, ada hubungan yang mapan antara gangguan perilaku dan diagnosis gangguan kepribadian antisosial saat dewasa. Faktanya, kriteria diagnostik terkini untuk gangguan kepribadian antisosial memerlukan diagnosis gangguan perilaku sebelum usia 15 tahun. [13]Namun, sekali lagi, hanya 25-40% remaja dengan gangguan perilaku akan mengembangkan gangguan kepribadian antisosial. [14] Meskipun demikian, banyak dari individu yang tidak memenuhi kriteria penuh untuk gangguan kepribadian antisosial masih menunjukkan pola gangguan sosial dan pribadi atau perilaku antisosial. [15] Lintasan perkembangan ini menunjukkan adanya jalur antisosial pada individu tertentu, [1] yang memiliki implikasi penting untuk penelitian dan pengobatan.
Kondisi terkait
Anak-anak dengan gangguan perilaku memiliki risiko tinggi terkena masalah penyesuaian lainnya. Secara khusus, faktor risiko yang terkait dengan gangguan perilaku dan efek gejala gangguan perilaku pada konteks psikososial anak telah dikaitkan dengan tumpang tindih dengan gangguan psikologis lainnya. [16] Dengan cara ini, tampaknya ada efek timbal balik dari komorbiditas dengan gangguan tertentu, yang mengarah pada peningkatan risiko secara keseluruhan untuk remaja ini.
Attention deficit hyperactivity disorder
ADHD adalah kondisi yang paling sering dikaitkan dengan gangguan perilaku, dengan sekitar 25-30% anak laki-laki dan 50-55% anak perempuan dengan gangguan perilaku memiliki diagnosis ADHD komorbiditas. [17] Sementara itu tidak mungkin bahwa ADHD sendiri merupakan faktor risiko untuk mengembangkan gangguan perilaku, anak-anak yang menunjukkan hiperaktif dan impulsif bersama dengan agresi dikaitkan dengan masalah awal timbulnya perilaku. [1] Selain itu, anak-anak dengan gangguan perilaku komorbiditas dan ADHD menunjukkan agresi yang lebih parah. [17]
Gangguan penggunaan zat
Perilaku gangguan juga sangat terkait dengan penggunaan dan penyalahgunaan narkoba. Anak-anak dengan gangguan perilaku memiliki awal penggunaan narkoba , dibandingkan dengan teman sebayanya, dan juga cenderung menggunakan banyak zat. [18] Namun, gangguan penggunaan narkoba itu sendiri dapat secara langsung atau tidak langsung menyebabkan gangguan perilaku seperti sifat-sifat di sekitar setengah dari remaja yang memiliki gangguan penggunaan narkoba. [19] Seperti disebutkan di atas, tampaknya ada hubungan transaksional antara penggunaan narkoba dan perilaku bermasalah, sehingga perilaku agresif meningkatkan penggunaan narkoba, yang mengarah pada peningkatan perilaku agresif. [20]
Penggunaan zat dalam melakukan gangguan dapat menyebabkan perilaku antisosial di masa dewasa. [21]
Penyebab
Sementara penyebab gangguan perilaku dipersulit oleh interaksi yang rumit dari faktor biologis dan lingkungan, mengidentifikasi mekanisme yang mendasarinya sangat penting untuk memperoleh penilaian yang akurat dan menerapkan pengobatan yang efektif. [22] Mekanisme ini berfungsi sebagai blok pembangun yang mendasar di mana perawatan berbasis bukti dikembangkan. Meskipun kompleks, beberapa domain telah terlibat dalam pengembangan gangguan perilaku termasuk variabel kognitif, faktor neurologis, faktor intraindividual, pengaruh keluarga dan teman sebaya, dan faktor kontekstual yang lebih luas. [1] Faktor-faktor ini juga dapat bervariasi berdasarkan usia onset, dengan berbagai variabel terkait dengan awal (misalnya, dasar perkembangan saraf) dan onset remaja (misalnya, hubungan sosial / teman sebaya). [23]
Risiko
Perkembangan gangguan perilaku tidak dapat berubah atau ditentukan sebelumnya. Sejumlah risiko interaktif dan faktor protektif ada yang dapat mempengaruhi dan mengubah hasil, dan dalam banyak kasus melakukan gangguan berkembang karena interaksi dan akumulasi bertahap faktor-faktor risiko. [24] Selain faktor risiko yang diidentifikasi sebagai penyebab, beberapa variabel lain menempatkan remaja pada peningkatan risiko untuk mengembangkan gangguan, termasuk pelecehan fisik anak, [24] penyalahgunaan alkohol prenatal dan merokok ibu selama kehamilan . [25] Faktor-faktor pelindung juga telah diidentifikasi, dan yang paling penting termasuk IQ tinggi , menjadi perempuan, orientasi sosial positif, keterampilan koping yang baik, dan hubungan keluarga dan masyarakat yang mendukung.[26]
Namun, korelasi antara faktor risiko tertentu dan hasil perkembangan selanjutnya (seperti gangguan perilaku) tidak dapat diambil sebagai bukti definitif untuk hubungan sebab akibat. Variasi bersama antara dua variabel dapat muncul, misalnya, jika mereka mewakili ekspresi spesifik usia dari faktor genetik mendasar yang serupa. [27]Misalnya, kecenderungan merokok selama kehamilan (SDP) tunduk pada pengaruh genetik yang substansial (D’Onofrio et al., 2007), seperti halnya gangguan perilaku. Dengan demikian, gen yang membuang ibu ke SDP juga dapat membuang anak ke CD setelah penularan mitosis. Memang, Rice et al. (2009) menemukan bahwa pada pasangan ibu-janin yang tidak terkait secara genetik (berdasarkan fertilisasi in-vitro), tidak ada hubungan antara SDP dan kemudian melakukan masalah muncul. Dengan demikian, perbedaan antara kausalitas dan korelasi merupakan pertimbangan penting. [ rujukan penuh diperlukan ]
Ketidakmampuan belajar
Sementara gangguan bahasa paling umum, [16] sekitar 20-25% remaja dengan gangguan perilaku memiliki beberapa jenis ketidakmampuan belajar . [28] Meskipun hubungan antara gangguan ini kompleks, kelihatannya ketidakmampuan belajar timbul dari kombinasi ADHD, riwayat kesulitan dan kegagalan akademis, dan kesulitan sosialisasi yang sudah berlangsung lama dengan keluarga dan teman sebaya. [29] Namun, variabel perancu, seperti defisit bahasa, kelemahan SES, atau keterlambatan perkembangan saraf juga perlu dipertimbangkan dalam hubungan ini, karena mereka dapat membantu menjelaskan beberapa hubungan antara gangguan perilaku dan masalah belajar. [1]
Faktor kognitf
Dalam hal fungsi kognitif, kecerdasan dan defisit kognitif adalah umum di antara anak muda dengan gangguan perilaku, terutama mereka dengan onset dini dan memiliki kecerdasan kecerdasan (IQ) satu standar deviasi di bawah rata-rata [30] dan defisit parah dalam penalaran verbal dan fungsi eksekutif . [31] Kesulitan fungsi eksekutif dapat bermanifestasi dalam hal kemampuan seseorang untuk bergeser di antara tugas, merencanakan serta mengatur, dan juga menghambat respons yang masuk akal. Temuan ini berlaku bahkan setelah memperhitungkan variabel lain seperti status sosial ekonomi (SES), dan pendidikan. Namun, IQ dan defisit fungsi eksekutif hanya satu bagian dari teka-teki, dan besarnya pengaruhnya meningkat selama proses transaksional dengan faktor lingkungan.[32]
Perbedaan otak
Selain kesulitan dalam fungsi eksekutif, penelitian neurologis pada remaja dengan gangguan perilaku juga menunjukkan perbedaan dalam anatomi otak dan fungsi yang mencerminkan perilaku dan anomali mental yang terkait dengan gangguan perilaku. Dibandingkan dengan kontrol normal, remaja dengan onset gangguan perilaku dini dan remaja menunjukkan respons yang berkurang di wilayah otak yang terkait dengan perilaku sosial (yaitu, amigdala, korteks prefrontal ventromedial, insula, dan korteks orbitofrontal). [23] Selain itu, anak muda dengan gangguan perilaku juga menunjukkan kurang responsif di daerah orbitofrontal otak selama tugas stimulus-penguatan dan penghargaan. [33]Ini memberikan penjelasan neural mengapa remaja dengan gangguan perilaku mungkin lebih cenderung mengulangi pola pengambilan keputusan yang buruk. Terakhir, anak muda dengan gangguan perilaku menunjukkan pengurangan volume materi abu-abu di amigdala, yang dapat menjelaskan defisit pengkondisian rasa takut. [34] Pengurangan ini dikaitkan dengan kesulitan memproses rangsangan emosional sosial, terlepas dari usia onset. [35] Selain perbedaan dalam neuroanatomi dan pola aktivasi antara pemuda dengan gangguan perilaku dan kontrol, profil neurokimia juga bervariasi di antara kelompok. [36]Individu dengan kelainan perilaku ditandai memiliki kadar serotonin dan kortisol yang berkurang (mis., Berkurangnya poros hipotalamus-hipofisis-adrenal (HPA)), serta fungsi sistem saraf otonom (ANS) yang berkurang. Pengurangan ini terkait dengan ketidakmampuan untuk mengatur suasana hati dan perilaku impulsif, sinyal kecemasan dan ketakutan yang melemah, dan penurunan harga diri. [36] Secara bersama-sama, temuan ini dapat menjelaskan beberapa variasi dalam pola psikologis dan perilaku anak muda dengan gangguan perilaku.
Intra-individu faktor
Selain dari temuan yang terkait dengan profil neurologis dan neurokimia remaja dengan gangguan perilaku, faktor-faktor intraindividual seperti genetika juga mungkin relevan. Memiliki saudara kandung atau orang tua dengan gangguan perilaku meningkatkan kemungkinan memiliki gangguan, dengan tingkat heritabilitas 0,53. [37] Ada juga kecenderungan hubungan genetik yang lebih kuat untuk individu dengan onset anak dibandingkan onset remaja. [38] Selain itu, remaja dengan gangguan perilaku juga menunjukkan polimorfisme pada gen monoamine oksidase A, [39] detak jantung saat istirahat rendah, [40] dan peningkatan testosteron. [41]
Pengaruh keluarga dan rekan
Elemen keluarga dan lingkungan sosial juga dapat berperan dalam pengembangan dan pemeliharaan gangguan perilaku. Misalnya, perilaku antisosial yang menunjukkan gangguan perilaku dikaitkan dengan status orang tua tunggal, perceraian orang tua, ukuran keluarga besar, dan usia ibu muda. [1] Namun, faktor-faktor ini sulit untuk dipisahkan dari variabel demografis lainnya yang diketahui terkait dengan gangguan perilaku, termasuk kemiskinan dan status sosial ekonomi rendah.. Berfungsi keluarga dan interaksi orang tua-anak juga memainkan peran penting dalam agresi anak-anak dan melakukan gangguan, dengan tingkat keterlibatan orangtua yang rendah, pengawasan yang tidak memadai, dan praktik disiplin yang tidak dapat diprediksi memperkuat perilaku menantang remaja. Pengaruh teman sebaya juga telah dikaitkan dengan perkembangan perilaku antisosial pada remaja, khususnya penolakan teman sebaya di masa kecil dan hubungan dengan teman sebaya yang menyimpang. [1] Penolakan rekan tidak hanya menjadi penanda sejumlah gangguan eksternalisasi , tetapi juga merupakan faktor yang berkontribusi bagi kelangsungan gangguan tersebut seiring waktu. Hinshaw dan Lee (2003) [1]juga menjelaskan bahwa hubungan dengan teman sebaya telah dianggap mempengaruhi perkembangan gangguan perilaku dalam dua cara: 1) proses “seleksi” di mana remaja dengan karakteristik agresif memilih teman yang menyimpang, dan 2) proses “fasilitasi” di mana jaringan teman sebaya mendukung pola perilaku antisosial. Dalam sebuah studi terpisah oleh Bonin dan rekannya, program pengasuhan ditunjukkan secara positif mempengaruhi perilaku anak dan mengurangi biaya untuk sektor publik. [42]
Lebih luas kontekstual faktor
Selain faktor individu dan sosial yang terkait dengan gangguan perilaku, penelitian telah menyoroti pentingnya lingkungan dan konteks pada remaja dengan perilaku antisosial. [1] Namun, penting untuk dicatat bahwa ini bukan faktor statis, melainkan bersifat transaksional (misalnya, individu dipengaruhi oleh dan juga mempengaruhi lingkungan mereka). Misalnya, keamanan lingkungan dan paparan terhadap kekerasan telah dipelajari dalam hubungannya dengan gangguan perilaku, tetapi bukan hanya kasus bahwa pemuda dengan kecenderungan agresif berada di lingkungan yang penuh kekerasan. Model transaksional mengusulkan bahwa pemuda dapat lebih sering melakukan kekerasan sebagai akibat dari paparan terhadap kekerasan komunitas, tetapi kecenderungan mereka terhadap kekerasan juga berkontribusi terhadap iklim lingkungan.
Diagnosis
Perilaku gangguan diklasifikasikan dalam Manual Diagnostik dan Statistik Gangguan Mental (DSM) edisi keempat . [13] Ini didiagnosis berdasarkan pola perilaku antisosial yang berkepanjangan seperti pelanggaran serius terhadap hukum dan norma sosial serta aturan pada orang yang berusia di bawah 18 tahun. Kriteria serupa digunakan pada mereka yang berusia di atas 18 tahun untuk diagnosis antisosial. gangguan kepribadian . [43]
Tidak ada revisi yang diusulkan untuk kriteria utama gangguan perilaku yang ada di DSM-5 ; ada rekomendasi oleh kelompok kerja untuk menambahkan specifier tambahan untuk sifat berperasaan dan tidak emosional . [44]Menurut kriteria DSM-5 untuk gangguan perilaku, ada empat kategori yang dapat hadir dalam perilaku anak: agresi terhadap manusia dan hewan, perusakan properti, penipuan atau pencurian, dan pelanggaran serius terhadap peraturan. [45]
Hampir semua remaja yang memiliki kelainan penggunaan zat memiliki perilaku seperti kelainan, tetapi setelah pengobatan kelainan penggunaan zat yang berhasil, sekitar setengah dari remaja ini tidak lagi menampilkan gejala kelainan seperti perilaku. Oleh karena itu, penting untuk mengecualikan penyebab yang diinduksi zat dan sebagai gantinya mengatasi gangguan penggunaan zat sebelum membuat diagnosis kejiwaan dari gangguan perilaku. [19]
Perawatan
Perawatan yang paling efektif untuk individu dengan gangguan perilaku adalah perawatan yang berupaya mengintegrasikan pengaturan individu, sekolah, dan keluarga. Selain itu, pengobatan juga harus berupaya mengatasi konflik keluarga seperti perselisihan perkawinan dan depresi ibu atau ayah.
Prognosis
Sekitar 25-40% anak muda yang didiagnosis dengan gangguan perilaku memenuhi syarat untuk diagnosis gangguan kepribadian antisosial ketika mereka mencapai usia dewasa. Bagi mereka yang tidak mengembangkan ASPD, sebagian besar masih menunjukkan disfungsi sosial dalam kehidupan dewasa. [14]
Epidemiologi
Perilaku gangguan diperkirakan mempengaruhi 51,1 juta orang di seluruh dunia pada 2013. [3] Persentase anak-anak yang terkena gangguan perilaku diperkirakan berkisar antara 1-10%. [1] Namun, di antara remaja yang dipenjara atau remaja di fasilitas penahanan remaja, tingkat gangguan perilaku adalah antara 23% dan 87%. [46]
Perbedaan jenis kelamin
Sebagian besar penelitian tentang kelainan perilaku menunjukkan bahwa ada jumlah laki-laki yang secara signifikan lebih besar daripada perempuan dengan diagnosis, dengan beberapa laporan menunjukkan perbedaan prevalensi tiga kali lipat hingga empat kali lipat. [47] Namun, perbedaan ini mungkin agak bias oleh kriteria diagnostik yang berfokus pada perilaku yang lebih terbuka, seperti agresi dan pertempuran, yang lebih sering diperlihatkan oleh laki-laki. Wanita lebih cenderung dicirikan oleh perilaku terselubung, seperti mencuri atau melarikan diri. Selain itu, gangguan perilaku pada wanita terkait dengan beberapa hasil negatif, seperti gangguan kepribadian antisosial dan kehamilan awal, [48] menunjukkan bahwa perbedaan jenis kelamin dalam perilaku yang mengganggu harus lebih dipahami sepenuhnya.
Wanita lebih responsif terhadap tekanan teman sebaya [49] termasuk perasaan bersalah [50] daripada pria.
Perbedaan ras
Penelitian tentang perbedaan ras atau budaya pada prevalensi atau presentasi gangguan perilaku terbatas. Namun, menurut studi tentang kaum muda Amerika, tampak bahwa pemuda Afrika-Amerika lebih sering didiagnosis dengan gangguan perilaku, [51] sementara pemuda Asia-Amerika adalah sekitar sepertiga lebih mungkin [52] untuk mengembangkan gangguan perilaku bila dibandingkan dengan Putih Pemuda Amerika.
Gangguan kepribadian narsistik
Narcissistic personality disorder ( NPD ) adalah gangguan kepribadian yang ditandai oleh pola jangka panjang perasaan mementingkan diri sendiri , kebutuhan berlebihan akan kekaguman , dan kurangnya empati terhadap orang lain. [2] [3] Orang dengan NPD sering menghabiskan banyak waktu untuk berpikir tentang mencapai kekuatan dan kesuksesan, atau pada penampilan mereka . [3] Biasanya, mereka juga memanfaatkan orang – orang di sekitar mereka . [3] Perilaku narsis seperti itu biasanya dimulai pada awal masa dewasa, dan terjadi di berbagai situasi. [3]
Penyebab gangguan kepribadian narsis tidak diketahui. [4] Kondisi NPD termasuk dalam gangguan kepribadian cluster B dalam Manual Diagnostik dan Statistik Gangguan Mental (DSM). [3] Diagnosis NPD dibuat oleh seorang profesional kesehatan yang mewawancarai orang tersebut. [2] Kondisi NPD harus dibedakan dari mania dan gangguan penggunaan narkoba . [3]
Perawatan untuk gangguan kepribadian narsis belum diteliti dengan baik. [2] Terapi sulit, karena orang dengan gangguan kepribadian narsis biasanya tidak menganggap diri mereka memiliki masalah kesehatan mental . [2] Sekitar satu persen orang diyakini terkena NPD di beberapa titik dalam hidup mereka. [4] Ini terjadi lebih sering pada pria daripada wanita, dan biasanya mempengaruhi anak muda dibandingkan dengan orang tua. [2] [3] The kepribadian narsistik pertama kali dijelaskan oleh psikoanalis Robert Waelder , pada tahun 1925; dan istilah gangguan kepribadian narsisistik (NPD) diciptakan olehHeinz Kohut , pada tahun 1968. [5] [6
| Nama lain | Megalomania [1] |
|---|
Tanda dan gejala
Orang-orang dengan gangguan kepribadian narsisistik (NPD) ditandai oleh sifat-sifat kepribadian dari kemegahan yang terus-menerus , kebutuhan berlebihan akan kekaguman , dan penghinaan pribadi serta kurangnya empati terhadap orang lain. [7] [8] Dengan demikian, orang dengan NPD biasanya menunjukkan arogansi dan rasa superioritas pribadi yang terdistorsi, dan berupaya membangun kekuatan kasar dan mengendalikan orang lain. [9] Percaya diri(Rasa diri yang kuat) adalah sifat kepribadian yang berbeda dari sifat-sifat gangguan kepribadian narsis; dengan demikian, orang-orang dengan NPD biasanya menghargai diri mereka sendiri daripada orang lain, sampai-sampai secara terbuka mengabaikan keinginan dan perasaan orang lain, dan berharap diperlakukan sebagai superior, terlepas dari status atau pencapaian mereka yang sebenarnya. [7] [10] Secara sosial, orang dengan gangguan kepribadian narsis biasanya menunjukkan ego yang rapuh ( konsep-diri ), intoleransi terhadap kritik, dan kecenderungan untuk meremehkan orang lain, untuk mengesahkan keunggulannya sendiri. [10]
The Diagnostik dan Statistik Manual Gangguan Mental, Edisi Kelima (DSM-5, 2013) menunjukkan bahwa seseorang dengan NPD memiliki setidaknya lima dari sembilan kriteria berikut, biasanya tanpa memiliki kualitas pribadi yang sepadan atau prestasi yang mereka menuntut rasa hormat dan status :
- Kemegahan dengan harapan akan perawatan yang unggul dari orang lain
- Terus merendahkan, menindas, dan meremehkan orang lain
- Memanfaatkan orang lain untuk mencapai keuntungan pribadi
- Kurang empati untuk dampak negatif yang mereka miliki pada perasaan, keinginan, dan kebutuhan orang lain
- Fiksasi pada fantasi kekuasaan, kesuksesan, kecerdasan, daya tarik, dll.
- Persepsi diri sebagai orang yang unik, superior, dan terkait dengan orang dan institusi berstatus tinggi
- Perlu kekaguman terus-menerus dari orang lain
- Rasa berhak atas perlakuan khusus dan kepatuhan dari orang lain
- Kecemburuan yang intens pada orang lain, dan keyakinan bahwa orang lain sama-sama iri pada mereka [7] [10]
Gangguan kepribadian narsistik biasanya berkembang baik pada masa remaja atau di awal masa dewasa, [7] dan itu umum untuk anak-anak dan remaja untuk menampilkan ciri-ciri kepribadian yang menyerupai NPD, tetapi kejadian seperti itu biasanya bersifat sementara, dan mendaftar di bawah kriteria klinis untuk diagnosis formal NPD. [10]Gejala NPD yang sebenarnya adalah meresap, terlihat dalam berbagai situasi sosial, dan sangat konsisten dari waktu ke waktu. Gejala NPD yang parah dapat secara signifikan merusak kemampuan mental seseorang untuk mengembangkan hubungan manusia yang bermakna, seperti persahabatan, kekeluargaan, dan pernikahan. Secara umum, gejala NPD juga mengganggu kemampuan psikologis seseorang untuk berfungsi sebagai hewan sosial, baik di tempat kerja, atau di sekolah, atau dalam lingkungan sosial yang penting. DSM-5 menunjukkan bahwa, untuk memenuhi syarat sebagai gejala NPD, ciri kepribadian orang tersebut harus secara substansial berbeda dari norma budaya masyarakat. [7]
Fitur terkait
Orang dengan NPD melebih-lebihkan keterampilan, prestasi, dan tingkat keintiman mereka dengan orang yang mereka anggap berstatus tinggi. Rasa superioritas pribadi seperti itu dapat menyebabkan mereka memonopoli pembicaraan, [10] atau menjadi tidak sabar dan menghina ketika orang lain berbicara tentang diri mereka sendiri. [7] Ketika terluka dalam ego, baik oleh kritik yang nyata maupun yang dipersepsikan, penampilan kemarahan seorang narsisis bisa tidak proporsional dengan sifat kritik yang diderita; [10] tetapi biasanya, tindakan dan tanggapan orang NPD disengaja dan dihitung. [7] Meskipun kadang-kadang terjadi peningkatan ketidakamanan pribadi, konsep diri orang NPD yang meningkat biasanya stabil. [7]
Sampai-sampai orang secara narsistik patologis, orang dengan NPD bisa menjadi orang yang suka mengendalikan diri sendiri yang bisa disalahkan dan tidak toleran terhadap pandangan dan pendapat yang kontradiktif; apatis terhadap kebutuhan emosional, mental, dan psikologis orang lain; dan acuh tak acuh terhadap efek negatif dari perilakunya, sementara bersikeras bahwa orang harus melihatnya sebagai orang yang ideal. [7] Untuk melindungi konsep diri mereka yang rapuh, narsisis menggunakan strategi psiko-sosial, seperti kecenderungan untuk merendahkan dan merendahkan dan menghina dan menyalahkan orang lain, biasanya dengan kemarahan dan permusuhan terhadap tanggapan orang-orang terhadap perilaku anti-sosial narsisis. [11]Karena ego mereka yang rapuh sensitif terhadap kritik atau kekalahan yang dirasakan, orang-orang dengan NPD rentan terhadap perasaan malu , penghinaan, dan tidak berharga atas insiden kecil kehidupan sehari-hari dan membayangkan, hinaan pribadi, [10] dan biasanya menutupi perasaan seperti itu dari orang, baik dengan cara pura-pura rendah hati, atau dengan mengisolasi diri sendiri secara sosial, atau dengan menanggapi dengan amarah dan penolakan, atau dengan membalas dendam. [7] [8] Penggabungan konsep diri yang meningkat dan diri yang sebenarnya terbukti dalam komponen megah dari gangguan kepribadian narsis; juga melekat pada proses psikologis itu adalah mekanisme pertahanan dari idealisasi dan devaluasidan penyangkalan . [12]
DSM-5 menunjukkan bahwa: “Banyak individu yang sangat sukses menampilkan sifat-sifat kepribadian yang mungkin dianggap narsis. Hanya ketika sifat-sifat ini tidak fleksibel, maladaptif, dan bertahan, dan menyebabkan penurunan fungsi yang signifikan atau tekanan subyektif, mereka membentuk gangguan kepribadian narsis.” [7] Mengingat fungsi sosial yang tinggi terkait dengan narsisme , beberapa orang dengan NPD mungkin tidak melihat diagnosis seperti itu sebagai gangguan fungsional pada kehidupan mereka. [13] Meskipun terlalu percaya diri cenderung membuat orang dengan NPD sangat ambisius, pola pikir seperti itu tidak selalu mengarah pada prestasi tinggi dan kesuksesan profesional, karena mereka mungkin tidak mau bersaing, atau menolak untuk mengambil risiko, untuk menghindari kegagalan atau penampilan. kegagalan.[7] [8] Selain itu, ketidakmampuan psikologis untuk mentolerir ketidaksepakatan, kontradiksi, dan kritik, dan sikap apatis mereka terhadap orang lain, menyulitkan orang dengan NPD untuk bekerja sama atau mempertahankan hubungan profesional jangka panjang dengan atasan dan kolega. . [14]Komorbiditas
Terjadinya gangguan kepribadian narsisistik menghadirkan tingkat komorbiditas yang tinggi dengan gangguan mental lainnya. [15] Orang dengan NPD rentan terhadap serangan depresi psikologis, seringkali sampai pada tingkat yang memenuhi kriteria klinis untuk gangguan depresi yang terjadi bersamaan . [16] Selain itu, terjadinya NPD lebih lanjut terkait dengan terjadinya gangguan bipolar , anoreksia , dan gangguan penggunaan zat , [8] terutama gangguan penggunaan kokain . [7] Dalam vena itu, NPD juga mungkin komorbiditas dengan terjadinya gangguan mental lainnya, sepertigangguan kepribadian histrionik , gangguan kepribadian batas , gangguan kepribadian antisosial , atau gangguan kepribadian paranoid . [7]
Penyebab
Penyebab gangguan kepribadian narsis tidak diketahui. [10] [16] Para peneliti menerapkan model sebab-akibat biopsikososial , [15] di mana kejadian dan ekspresi NPD – sebuah amplifikasi patologis dari sifat-sifat kepribadian narsistik – adalah konsekuensi dari kombinasi antara alam dan pengasuhan, dari lingkungan dan lingkungan. faktor sosial, genetik dan neurobiologis. [16] [15]
Genetik
Gangguan kepribadian narsistik adalah kondisi psikologis yang dapat diwarisi; bukti penelitian menunjukkan bahwa seseorang lebih mungkin untuk mengembangkan NPD jika gangguan kepribadian tersebut terjadi dalam riwayat medis keluarganya. [15] [17] Hasil yang dilaporkan dalam A Twin Study of Personality Disorders (2000) menunjukkan bahwa tingkat terjadinya gangguan kepribadian pada kembar menentukan bahwa ada kemungkinan sedang hingga tinggi dari heritabilitas NPD; [17] dan penelitian The Genetic Epidemiology of Personality Disorders (2010) menunjukkan bahwa gen spesifik dan interaksi genetik ( epistasis) berkontribusi pada pembentukan NPD, dan untuk pengembangan kepribadian narsis , namun bagaimana genetika mempengaruhi perkembangan dan proses fisiologis yang mendasari NPD tetap belum ditentukan. [18]
Lingkungan
Faktor lingkungan dan sosial juga memberikan pengaruh yang signifikan terhadap timbulnya NPD pada seseorang. [15] Pada beberapa orang, narsisme patologis dapat berkembang dari kelekatan emosional yang terganggu dengan pengasuh utama, biasanya orang tua. [19] Kurangnya ikatan psikologis dan emosional dengan figur orang tua dapat mengakibatkan persepsi anak tentang dirinya sendiri sebagai tidak penting dan tidak berhubungan dengan orang lain, biasanya keluarga, komunitas, dan masyarakat. Biasanya, anak mulai percaya bahwa mereka memiliki cacat kepribadian yang menjadikannya orang yang tidak dihargai dan tidak diinginkan; [20]dalam nada itu, baik pengasuhan yang terlalu memanjakan dan permisif atau pengasuhan yang tidak sensitif dan over-control merupakan faktor yang berkontribusi terhadap perkembangan NPD pada anak. [10] [16]
Dalam Gabbard’s Treatments of Psychiatric Disorders (2014), faktor-faktor berikut diidentifikasi sebagai mempromosikan pengembangan gangguan kepribadian narsisistik: [21]
- Temperamen yang terlalu sensitif (perbedaan perilaku individu) saat lahir.
- Kekaguman berlebihan yang tidak pernah diimbangi dengan kritik realistis terhadap anak.
- Pujian berlebihan untuk perilaku yang baik, atau kritik berlebihan untuk perilaku buruk di masa kecil.
- Kegemaran berlebihan dan penilaian berlebihan oleh orang tua, keluarga, dan teman sebaya.
- Dipuji oleh orang dewasa karena penampilan atau kemampuan fisik yang luar biasa.
- Kekerasan emosional yang parah di masa kecil.
- Pemberian asuhan yang tidak dapat diprediksi atau tidak dapat diandalkan oleh orang tua.
- Mempelajari perilaku manipulasi psikologis dari orang tua atau teman sebaya. [22]
Selain itu, penelitian yang dilaporkan dalam “Modernity and Narcissistic Personality Disorders” (2014) menunjukkan bahwa unsur-unsur budaya juga mempengaruhi prevalensi NPD, karena ciri-ciri kepribadian narsistik lebih sering terjadi di masyarakat modern daripada di masyarakat tradisional . [15]
Patofisiologi
Studi tentang terjadinya gangguan kepribadian narsisistik (NPD), seperti Gray Matter Abnormalities pada Pasien dengan Narcissistic Personality Disorder (2013) dan Narcissists ‘Lack of Empathy Tied to Less Grey Matter (2016) mengidentifikasi kelainan struktural pada otak orang yang menderita NPD, khususnya, volume yang lebih sedikit dari materi abu – abu di sebelah kiri, korteks insular anterior . [23] [24] Hasil penelitian Struktur Otak pada Narcissistic Personality Disorder: A VBM dan DTI Pilot Study (2015) mengaitkan kondisi NPD dengan penurunan volume materi abu-abu di korteks prefrontal . [25]Daerah otak yang diidentifikasi dan dipelajari – korteks insular dan korteks prefrontal – dikaitkan dengan emosi manusia dari empati dan kasih sayang , dan dengan fungsi mental kognisi dan regulasi emosional . Temuan neurologis dari penelitian menunjukkan bahwa gangguan kepribadian narsis terkait dengan kapasitas (rusak) kompromi untuk empati emosional dan regulasi emosional. [26]
Diagnosis
Perawatan
Gangguan kepribadian narsistik jarang menjadi alasan utama orang mencari perawatan kesehatan mental. Ketika orang dengan NPD masuk pengobatan (psikologis atau psikiatris), mereka biasanya didorong oleh kesulitan dalam hidup mereka, atau mencari bantuan dari beberapa gangguan kesehatan mental lainnya, seperti gangguan depresi mayor , gangguan penggunaan zat (kecanduan obat) , kelainan bipolar (depresi manik), atau kelainan makan (anoreksia nervosa, gangguan perenungan, bulimia nervosa). [8] Alasan untuk jalur tidak langsung ke perawatan psikoterapi adalah sebagian karena narsisis umumnya memiliki wawasan yang buruk, dan tidak menyadari bahwa tindakan mereka menghasilkan keadaan mental yang tidak sehat, sehingga gagal untuk mengenali bahwa persepsi dan perilaku mereka secara sosial tidak pantas dan bermasalah, karena citra diri mereka yang sangat positif (konsep diri yang meningkat). [2]
Secara umum, psikoterapi adalah dasar untuk mengobati gangguan kepribadian narsis. [33] Pada 1960-an, Heinz Kohut dan Otto Kernberg menantang kebijaksanaan konvensional saat itu dengan strategi klinis yang menerapkan terapi psikoanalitik pada klien NPD, yang, menurut mereka, secara efektif mengobati gangguan kepribadian itu. Perawatan psikoterapi kontemporer termasuk terapi yang berfokus pada transferensi ; terapi metakognitif ; dan terapi skema, untuk memperlakukan subtipe NPD khusus klien. Peningkatan kesehatan mental pasien dengan NPD dimungkinkan dengan pengobatan psikofarmasi terhadap gejala gangguan komorbiditas; Terlepas dari terapi obat-obatan seperti itu, psikolog Elsa Ronningstam mengatakan bahwa “membangun aliansi dan melibatkan rasa keagenan pasien dan kemampuan reflektif sangat penting untuk [mencapai] perubahan dalam narsisme patologis.” [8] Obat-obatan psikiatrik biasanya tidak diindikasikan untuk mengobati NPD, tetapi dapat digunakan untuk mengobati gejala-gejala depresi psikologis, kecemasan, dan impulsif yang muncul bersamaan, ketika ada pada klien NPD. [33] Di bidang konseling hubunganterapi kesehatan mental paling menguntungkan ketika kedua pasangan berpartisipasi dalam perawatan. [34]
Prognosis
Efektivitas intervensi psikoterapi dan farmakologis dalam pengobatan gangguan kepribadian narsis masih belum diselidiki secara sistematis dan empiris. Pedoman praktik klinis untuk gangguan ini belum dibuat, dan rekomendasi pengobatan saat ini sebagian besar didasarkan pada model psikodinamik NPD teoritis dan pengalaman dokter dengan individu yang menderita dalam pengaturan klinis. [2]
Kehadiran NPD pada pasien yang menjalani psikoterapi untuk pengobatan gangguan mental lainnya dikaitkan dengan kemajuan pengobatan yang lebih lambat dan tingkat putus sekolah yang lebih tinggi. [2]
Epidemiologi
Tingkat seumur hidup gangguan kepribadian narsisistik diperkirakan 1% pada populasi umum; dan antara 2% hingga 16% pada populasi klinis. [35] Sebuah tinjauan tahun 2010 menemukan tingkat NPD hingga 6% dalam sampel komunitas, [36] dan bahwa jumlah kasus NPD tahunan baru pada pria sedikit lebih besar daripada wanita. [37] Sebuah tinjauan tahun 2015 menemukan bahwa tingkat NPD relatif stabil untuk pria dan wanita selama periode tiga puluh tahun di mana data dikumpulkan. [37]
Sejarah
Penggunaan historis dari istilah narsisme , untuk menggambarkan kesombongan berlebihan dan egoisme seseorang, mendahului klasifikasi medis modern NPD (gangguan kepribadian narsisistik). Kondisi mental narsisme dinamai sesuai dengan karakter mitologis Yunani, Narcissus , seorang anak laki-laki cantik, lahir dari peri, yang menjadi tergila-gila dengan bayangannya sendiri di genangan air. Pada awalnya, Narcissus tidak mengerti bahwa gambar yang dilihatnya di kolam air adalah refleksi dari dirinya sendiri; ketika dia benar-benar memahami kenyataan itu, dia mencari-cari citra yang tidak dapat dicapai dan meninggal karena kesedihan, karena telah jatuh cinta pada seseorang yang tidak ada di luar dirinya. [38]
Perkembangan konseptual lebih lanjut dan penyempurnaan kondisi mental Narsisme menghasilkan istilah struktur kepribadian narsis , yang diperkenalkan oleh Otto Friedmann Kernberg , pada tahun 1967; [39] dan istilah gangguan kepribadian narsis , yang diusulkan oleh Heinz Kohut , pada tahun 1968. [40] Freudianism Awal
Mengenai rasa mahakuasa neurotik orang dewasa , Sigmund Freud mengatakan bahwa “kepercayaan ini adalah pengakuan terus terang dari peninggalan megalomania lama masa bayi”; [41] dan menyimpulkan bahwa: “kita dapat mendeteksi unsur megalomania dalam sebagian besar bentuk gangguan paranoik lainnya . Kita dibenarkan dengan berasumsi bahwa megalomania ini pada dasarnya bersifat kekanak-kanakan, dan bahwa, seiring perkembangan yang terjadi, dikorbankan untuk sosial pertimbangan. ” [42]
Dalam The Psychology of Perjudian (1957), Edmund Bergler dianggap megalomania menjadi kejadian normal dalam psikologi anak, [43] kondisi kemudian diaktifkan kembali dalam kehidupan dewasa, jika individu memakan wakil dari perjudian . [44] Dalam The Psychoanalytic Theory of Neurosis (1946), Otto Fenichel mengatakan bahwa orang-orang yang, dalam kehidupan mereka nanti, merespons dengan penolakan terhadap kemarahan narsistik dan cedera narsistik mereka sendiri , biasanya mengalami kemunduran serupa dengan megalomania masa kecil. [45]
Hubungan objek
Pada paruh kedua abad ke-20, berbeda dengan perspektif Freud bahwa megalomania merupakan hambatan bagi psikoanalisis , di AS dan di Inggris, psikolog Kleinian menggunakan teori hubungan objek untuk mengevaluasi kembali megalomania sebagai mekanisme pertahanan , keadaan yang ditawarkan akses psikoterapis ke pasien untuk perawatan. [46] Seperti Kleinian pendekatan terapi dibangun di atas Heinz Kohut ‘pandangan s dari megalomania narsis sebagai aspek perkembangan mental normal, sebaliknya dengan Otto Kernberg ‘ pertimbangan s dari kebesaran seperti distorsi patologis perkembangan psikologis normal. [47]
masyarakat dan budaya
Dalam budaya populer, gangguan kepribadian narsisistik (NPD) juga dikenal sebagai megalomania . [35] [48]
Edit Kritik
Studi Norwegia, Aspek Validitas dari Manual Diagnostik dan Statistik Gangguan Mental, Edisi Keempat, Narcissistic Personality Disorder Construct (2011) menyimpulkan bahwa narsisme harus dipahami sebagai dimensi kepribadian yang berkaitan dengan seluruh rentang gangguan kepribadian, daripada sebagai diagnostik yang berbeda. kategori. [49] Dalam penelitian ini Debat tentang Teka-teki Narsisme: Sifat, Domain, Dimensi, Jenis, atau Gangguan? (2012) memeriksa literatur masa lalu tentang NPD, para peneliti Renato Alarcón dan Silvana Sarabia menyimpulkan bahwa gangguan kepribadian narsis “menunjukkan ketidakkonsistenan nosologis , dan bahwa pertimbangannya sebagai domain sifat yang diperlukan penelitian lebih lanjut akan sangat bermanfaat bagi bidang ini.”[50]
Lihat juga
- Kepribadian otoriter
- Brian Blackwell (studi kasus)
- Ruang gema (media)
- Egomania
- Egotisme
- Keangkuhan
- Penyalahgunaan narsis
- Kepemimpinan narsisistik
- Orang tua narsis
- Inventaris Kepribadian Narsis
- Kemarahan narsis dan cedera narsis
- Pasokan narsis
- Penarikan narsistik
- Memuji
- Egoisme
- Kompleks superioritas
- Diri sejati dan diri palsu
- Penindasan di tempat kerja
Masalah judi
Masalah judi adalah dorongan untuk berjudi terus menerus meskipun ada konsekuensi negatif yang merugikan atau keinginan untuk berhenti. Masalah judi sering didefinisikan oleh apakah kerugian dialami oleh penjudi atau orang lain, bukan oleh perilaku penjudi. Pertaruhan masalah yang parah dapat didiagnosis sebagai perjudian patologis klinis jika penjudi memenuhi kriteria tertentu. Judi patologis adalah gangguan umum yang dikaitkan dengan biaya sosial dan keluarga.
The DSM-5 memiliki diklasifikasikan ulang kondisi sebagai gangguan adiktif, dengan penderita menunjukkan banyak kesamaan dengan mereka yang memiliki kecanduan substansi. Istilah kecanduan judi telah lama digunakan dalam gerakan pemulihan. [5] Judi patologis telah lama dianggap oleh American Psychiatric Association sebagai gangguan kontrol impuls daripada kecanduan . [6]Namun, data menunjukkan hubungan yang lebih dekat antara perjudian patologis dan gangguan penggunaan narkoba daripada yang ada antara PG dan gangguan obsesif-kompulsif, sebagian besar karena perilaku dalam perjudian masalah dan sebagian besar gangguan penggunaan narkoba utama (yaitu yang tidak dihasilkan dari keinginan untuk ” mengobati sendiri “). “Untuk kondisi lain seperti depresi) berusaha untuk mengaktifkan mekanisme hadiah otak sementara perilaku yang menandai gangguan obsesif-kompulsif didorong oleh sinyal yang terlalu aktif dan salah tempat dari mekanisme ketakutan otak. [7]
Masalah judi adalah perilaku adiktif dengan komorbiditas tinggi dengan masalah alkohol. Fitur umum yang dibagikan oleh orang yang menderita kecanduan judi adalah impulsif .
| Nama lain | Ludomania, kecanduan judi, judi kompulsif |
|---|---|
| Addiction and dependence glossary [1] [2] [3] [4] |
|---|
| kecanduan -gangguan biopsikososial yang ditandai dengan secara kompulsif berusaha untuk mencapai efek yang diinginkan, seperti keracunan, terlepas dari bahaya dan konsekuensi yang merugikan pada diri sendiri dan orang lain perilaku adiktif – perilaku yang bermanfaat dan menguatkan obat adiktif – obat yang bermanfaat sekaligus menguatkan ketergantungan – keadaan adaptif yang terkait dengan sindrom penarikan setelah penghentian paparan berulang terhadap stimulus (misalnya, asupan obat) sensitisasi obat atau toleransi terbalik – efek yang meningkat dari obat yang dihasilkan dari pemberian berulang pada dosis tertentu penarikan obat – gejala yang terjadi setelah penghentian penggunaan obat berulang ketergantungan fisik – ketergantungan yang melibatkangejala penarikanfisik- somatik yang persisten(mis. kelelahan dan delirium tremens ) ketergantungan psikologis – ketergantungan yang melibatkan gejala penarikan emosi-motivasi (misalnya, disforia dan anhedonia ) memperkuat rangsangan – rangsangan yang meningkatkan kemungkinan perilaku berulang dipasangkan dengan mereka penghargaan rangsangan – rangsangan bahwa otak menafsirkan sebagai intrinsik positif dan diinginkan atau sebagai sesuatu untuk didekati sensitisasi – respons yang diperkuat terhadap stimulus yang dihasilkan dari paparan berulang terhadapnya gangguan penggunaan narkoba – suatu kondisi di mana penggunaan zat menyebabkan gangguan atau tekanan signifikan secara klinis dan fungsional toleransi – efek yang semakin berkurang dari obat yang dihasilkan dari pemberian berulang pada dosis yang diberikan |
Tanda dan gejalaSunting
Penelitian oleh pemerintah di Australia menghasilkan definisi universal untuk negara tersebut yang tampaknya merupakan satu-satunya definisi berbasis penelitian yang tidak menggunakan kriteria diagnostik: “Masalah judi ditandai oleh banyak kesulitan dalam membatasi uang dan / atau waktu yang dihabiskan untuk judi yang mengarah ke konsekuensi yang merugikan bagi penjudi, orang lain, atau bagi masyarakat. ” [8] The University of Maryland Medical Center mendefinisikan judi patologis sebagai “tidak mampu menahan dorongan untuk berjudi, yang dapat mengakibatkan konsekuensi pribadi atau sosial yang parah”. [9]
Sebagian besar definisi lain dari masalah perjudian biasanya dapat disederhanakan untuk setiap perjudian yang menyebabkan kerugian bagi penjudi atau orang lain dengan cara apa pun; namun, definisi ini biasanya digabungkan dengan deskripsi jenis kerusakan atau penggunaan kriteria diagnostik. [ Rujukan? ] The DSM-V sejak judi patologis direklasifikasi sebagai “perjudian gangguan” dan telah terdaftar gangguan di bawah gangguan zat-terkait dan adiktif daripada gangguan impuls-kontrol. Hal ini disebabkan oleh gejala gangguan yang menyerupai kecanduan yang tidak berbeda dengan penyalahgunaan zat. [10] | Agar dapat didiagnosis, seseorang harus memiliki setidaknya empat gejala berikut dalam periode 12 bulan: [11]
- Perlu berjudi dengan jumlah uang yang terus meningkat untuk mencapai kesenangan yang diinginkan
- Gelisah atau mudah tersinggung ketika mencoba untuk memotong atau menghentikan perjudian
- Telah berulang kali melakukan upaya yang gagal untuk mengendalikan, mengurangi, atau menghentikan perjudian
- Sering disibukkan dengan judi (mis., Memiliki pemikiran yang kuat untuk menghidupkan kembali pengalaman judi di masa lalu, menghambat atau merencanakan usaha berikutnya, memikirkan cara untuk mendapatkan uang untuk berjudi)
- Seringkali berjudi ketika merasa tertekan (mis., Tidak berdaya, bersalah, cemas, tertekan)
- Setelah kehilangan uang judi, sering kembali hari lain untuk membalas dendam (“mengejar” kerugian seseorang)
- Kebohongan untuk menyembunyikan tingkat keterlibatan dengan perjudian
- Telah membahayakan atau kehilangan hubungan, pekerjaan, pendidikan, atau peluang karier yang signifikan karena perjudian
- Mengandalkan orang lain untuk menyediakan uang untuk meringankan situasi keuangan yang menyedihkan yang disebabkan oleh perjudian
Faktor-faktor yang menyebabkanEdit kecanduan judi
Spesialis Mayo Clinic menyatakan bahwa perjudian kompulsif mungkin menjadi alasan faktor biologis, genetik, dan lingkungan [1] , seperti:
- gangguan kesehatan mental (adanya masalah penyalahgunaan zat, gangguan kepribadian, keadaan emosional)
- usia dan jenis kelamin (biasanya ditemukan pada remaja dan orang paruh baya, dan lebih umum pada pria daripada wanita)
- dampak keluarga atau teman
- ciri-ciri kepribadian
- obat dengan efek samping yang jarang (misalnya, obat antipsikotik atau agonis dopamin).
Studi lain menambahkan pemicu berikut untuk yang disebutkan di atas [2] :
- kondisi traumatis
- stres terkait pekerjaan
- kesendirian
- kecanduan lainnya
Jika tidak diganggu, masalah judi dapat menyebabkan efek yang sangat serius dan abadi bagi kehidupan individu [3] :
- masalah terkait hubungan
- masalah dengan uang, kebangkrutan juga
- masalah hukum, penjara
- masalah kesehatan
- bunuh diri, termasuk pikiran dan upaya bunuh diri
Tingkat bunuh diri
Seorang penjudi yang tidak menerima perawatan untuk perjudian patologis ketika dalam fase keputusasaannya dapat merenungkan bunuh diri . [12] Masalah judi sering dikaitkan dengan peningkatan ide bunuh diri dan upaya dibandingkan dengan populasi umum. [13] [14]
Permulaan awal masalah judi meningkatkan risiko bunuh diri seumur hidup. [15] Namun, upaya bunuh diri terkait perjudian biasanya dilakukan oleh orang yang lebih tua dengan masalah judi. [16] Baik penggunaan zat komorbid [17] [18] dan gangguan mental komorbid meningkatkan risiko bunuh diri pada orang dengan masalah judi. [16] Sebuah penelitian di rumah sakit Australia 2010 menemukan bahwa 17% dari pasien bunuh diri yang dirawat di unit gawat darurat Rumah Sakit Alfred adalah penjudi bermasalah. [19]Di Amerika Serikat, sebuah laporan oleh Dewan Nasional Perjudian Masalah menunjukkan sekitar satu dari lima penjudi patologis mencoba bunuh diri. Dewan juga mengatakan bahwa tingkat bunuh diri di antara penjudi patologis lebih tinggi daripada gangguan kecanduan lainnya. [20]
MekanismeEdit
Edit Biologi
Menurut Illinois Institute for Addiction Recovery, bukti menunjukkan bahwa perjudian patologis adalah kecanduan yang mirip dengan kecanduan kimia. [21] Telah diamati bahwa beberapa penjudi patologis memiliki kadar norepinefrin yang lebih rendah daripada penjudi normal. [22] Menurut sebuah penelitian yang dilakukan oleh Alec Roy, sebelumnya di Institut Nasional Penyalahgunaan Alkohol dan Alkoholisme , norepinefrin disekresi di bawah tekanan, gairah, atau sensasi, sehingga para penjudi patologis bertaruh untuk menebus kekurangan dosis mereka. [23]
Penelitian telah membandingkan penjudi patologis dengan pecandu narkoba, menyimpulkan bahwa penjudi kecanduan menunjukkan lebih banyak gejala fisik selama penarikan. [24]
Kekurangan dalam serotonin mungkin juga berkontribusi pada perilaku kompulsif, termasuk kecanduan judi. Ada tiga poin penting yang ditemukan setelah penelitian antidepresan ini: [25]
- Antidepresan dapat mengurangi perjudian patologis jika ada efek pada inhibitor reuptake serotonergik dan antagonis reseptor 5-HT1 / 5-HT2.
- Judi patologis, sebagai bagian dari gangguan obsesif-kompulsif, membutuhkan dosis antidepresan yang lebih tinggi karena biasanya diperlukan untuk gangguan depresi.
- Dalam kasus di mana peserta tidak memiliki atau memiliki gejala minimal kecemasan atau depresi, antidepresan masih memiliki efek tersebut.
Sebuah studi terbatas dipresentasikan pada sebuah konferensi di Berlin, yang menyarankan pelepasan opioid berbeda pada penjudi bermasalah dari populasi umum, tetapi dengan cara yang sangat berbeda dari pecandu alkohol atau penyalahguna zat lainnya. [26]
Temuan dalam satu ulasan menunjukkan teori sensitisasi bertanggung jawab. [27] Sindrom disregulasi dopamin telah diamati dalam teori tersebut pada orang yang berkaitan dengan kegiatan seperti perjudian. [28]
Beberapa penulis medis berpendapat bahwa model biomedis dari masalah judi mungkin tidak membantu karena hanya berfokus pada individu. Para penulis ini menunjukkan bahwa faktor sosial mungkin menjadi penentu perilaku judi yang jauh lebih penting daripada bahan kimia otak dan mereka menyarankan bahwa model sosial mungkin lebih berguna dalam memahami masalah tersebut. [29] Misalnya, peningkatan nyata dalam masalah judi di Inggris mungkin lebih dipahami sebagai konsekuensi dari perubahan undang-undang yang mulai berlaku pada 2007 dan memungkinkan kasino, bandar taruhan, dan situs taruhan online untuk beriklan di TV dan radio untuk pertama kali dan yang meredakan pembatasan pada pembukaan toko taruhan dan situs taruhan online. [30]
Judi patologis mirip dengan banyak gangguan kontrol impuls lain seperti kleptomania . [31] Menurut bukti dari studi berbasis komunitas dan klinik, individu yang penjudi patologis sangat mungkin menunjukkan masalah kejiwaan lainnya secara bersamaan, termasuk gangguan penggunaan narkoba , gangguan mood dan kecemasan , atau gangguan kepribadian . [32]
Judi patologis menunjukkan beberapa kesamaan dengan penyalahgunaan zat. Ada sebagian tumpang tindih dalam kriteria diagnostik; penjudi patologis juga cenderung menyalahgunakan alkohol dan obat-obatan lainnya. “Fenomena telescoping” mencerminkan perkembangan yang cepat dari awal ke perilaku bermasalah pada wanita dibandingkan dengan pria. Fenomena ini pada awalnya dijelaskan untuk alkoholisme, tetapi juga telah diterapkan pada perjudian patologis. Juga data biologis memberikan dukungan untuk hubungan antara perjudian patologis dan penyalahgunaan zat. [25]Studi komprehensif Komisi Perjudian Inggris dari tahun 2018 juga mengisyaratkan hubungan antara kecanduan judi dan pengurangan aktivitas fisik, pola makan yang buruk, dan kesejahteraan secara keseluruhan. Studi ini mengaitkan masalah judi dengan segudang masalah yang memengaruhi hubungan, dan stabilitas sosial.
Edit Psikologis
Beberapa mekanisme psikologis dianggap terlibat dalam pengembangan dan pemeliharaan masalah judi. [33] Pertama, pemrosesan hadiah tampaknya kurang sensitif dengan penjudi bermasalah. Kedua, beberapa orang menggunakan judi masalah sebagai pelarian dari masalah dalam hidup mereka (contoh penguatan negatif ). Ketiga, faktor-faktor kepribadian memainkan peran, seperti narsisme , pencarian risiko, pencarian sensasi, dan impulsif. Keempat, penjudi bermasalah menderita sejumlah bias kognitif, termasuk ilusi kontrol , [34] optimisme yang tidak realistis, terlalu percaya diri dan kekeliruan penjudi.(Keyakinan yang salah bahwa serangkaian peristiwa acak cenderung mengoreksi diri sehingga frekuensi absolut dari masing-masing dari berbagai hasil menyeimbangkan satu sama lain). Kelima, penjudi bermasalah mewakili keadaan kronis dari proses putaran perilaku, putaran judi, seperti yang dijelaskan oleh teori putaran kriminal. [35]
Pengawas perjudian Spanyol telah memperbarui Program Permainan Bertanggung Jawab 2019 – 2020 di mana dikatakan bahwa mulai sekarang bangsal, masalah judi akan diklasifikasikan sebagai gangguan mental. [ rujukan? ]
Edit Diagnosis
Instrumen yang paling umum digunakan untuk menyaring perilaku “kemungkinan perjudian patologis” adalah South Oaks Gambling Screen (SOGS) yang dikembangkan oleh Lesieur dan Blume (1987) di Rumah Sakit South Oaks di New York City. [36] Dalam beberapa tahun terakhir penggunaan SOGS telah menurun karena sejumlah kritik, termasuk bahwa ia melebih – lebihkan positif palsu (Battersby, Tolchard, Thomas & Esterman, 2002).
The DSM-IV kriteria diagnostik disajikan sebagai daftar periksa adalah sebuah alternatif untuk sogs, berfokus pada motivasi psikologis yang mendasari masalah judi dan dikembangkan oleh American Psychiatric Association. Ini terdiri dari sepuluh kriteria diagnostik. Satu ukuran penyaringan yang sering digunakan berdasarkan kriteria DSM-IV adalah Pusat Penelitian Opini Nasional Layar DSM untuk Masalah Perjudian (NODS). Inventarisasi Perjudian Masalah Kanada (CPGI) dan Layar Perjudian Victoria (VGS) adalah ukuran penilaian yang lebih baru. Indeks Keparahan Permasalahan Perjudian, yang berfokus pada bahaya yang terkait dengan perjudian bermasalah, terdiri dari sembilan item dari CPGI yang lebih panjang. [37]VGS juga berbasis bahaya dan mencakup 15 item. VGS telah membuktikan validitas dan reliabilitas dalam studi populasi serta Remaja dan penjudi klinik.
Edit Perawatan
Sebagian besar pengobatan untuk masalah judi melibatkan konseling, program berbasis langkah, swadaya, dukungan sebaya, pengobatan, atau kombinasi dari semuanya ini. Namun, tidak ada satu pengobatan yang dianggap paling manjur dan tidak ada obat yang disetujui untuk pengobatan perjudian patologis oleh Badan Pengawas Obat dan Makanan AS (FDA). Hanya satu fasilitas perawatan yang diberikan izin untuk secara resmi memperlakukan perjudian sebagai kecanduan, dan itu dilakukan oleh Negara Bagian Virginia. Kecanduan judi di Amerika Serikat semakin memburuk, National Helpline mendokumentasikan panggilan yang mereka terima dari 2017 hingga 2018 dan hasilnya mengejutkan. Pada tahun 2017, volume panggilan rata-rata bulanan adalah 67.949 untuk meningkat menjadi 68.683 panggilan per bulan pada tahun 2018. Nomor Saluran Bantuan Nasional adalah 1-800-662-BANTUAN.
Gamblers Anonymous (GA) adalah pengobatan yang biasa digunakan untuk masalah perjudian. Dimodelkan setelah Alcoholics Anonymous , GA adalah program dua belas langkah yang menekankan pendekatan yang saling mendukung. Ada tiga pusat perawatan rawat inap di Amerika Utara . [38] Salah satu bentuk konseling, terapi perilaku kognitif (CBT) telah terbukti mengurangi gejala dan dorongan terkait perjudian. Jenis terapi ini berfokus pada identifikasi proses berpikir terkait judi, suasana hati dan distorsi kognitifyang meningkatkan kerentanan seseorang terhadap perjudian di luar kendali. Selain itu, pendekatan CBT sering menggunakan teknik pengembangan keterampilan yang diarahkan pada pencegahan kambuh, ketegasan dan penolakan perjudian, pemecahan masalah dan penguatan kegiatan dan minat yang tidak konsisten perjudian. [39]
Adapun pengobatan perilaku, beberapa penelitian terbaru mendukung penggunaan penjadwalan aktivitas dan desensitisasi dalam pengobatan masalah perjudian. [40] Secara umum, penelitian analitik perilaku di bidang ini berkembang [41] Ada bukti bahwa SSX paroxetine berkhasiat dalam pengobatan perjudian patologis. [42] Selain itu, untuk pasien yang menderita perjudian patologis dan kondisi spektrum bipolar komorbid, lithium yang dilepaskan secara berkelanjutan telah menunjukkan kemanjuran dalam uji coba pendahuluan. [43] Obat antagonis opioid nalmefene juga telah diuji coba untuk pengobatan judi kompulsif. [44]
Edit program berbasis langkah
12 Program berbasis langkah seperti Gambler’s Anonymous khusus untuk perjudian dan generik untuk penyembuhan kecanduan, menciptakan kesehatan finansial, dan meningkatkan kesehatan mental. Alternatif komersial yang dirancang untuk intervensi klinis, menggunakan yang terbaik dari ilmu kesehatan dan praktik pendidikan terapan, telah digunakan sebagai alat yang berpusat pada pasien untuk intervensi sejak 2007. Mereka termasuk kemanjuran yang terukur dan menghasilkan metrik pemulihan. [ rujukan medis ]
Motivasi wawancaraMengedit
Wawancara motivasi adalah salah satu perawatan perjudian kompulsif. Tujuan dasar pewawancara motivasi adalah mendorong kesiapan untuk berubah melalui pemikiran dan menyelesaikan perasaan campur aduk. Menghindari konfrontasi agresif, argumen, pelabelan, menyalahkan, dan persuasi langsung, pewawancara memberikan empati dan saran kepada penjudi kompulsif yang menentukan tujuan mereka sendiri. Fokusnya adalah pada mempromosikan kebebasan memilih dan mendorong kepercayaan pada kemampuan untuk berubah. [45]
Dukungan sebayaEdit
Metode perawatan yang berkembang adalah dukungan teman sebaya. Dengan kemajuan perjudian online, banyak penjudi yang mengalami masalah menggunakan berbagai kelompok dukungan sebaya online untuk membantu pemulihan mereka. Ini melindungi anonimitas mereka sambil memungkinkan mereka untuk mencoba pemulihan sendiri, seringkali tanpa harus mengungkapkan masalah mereka kepada orang yang dicintai. [ rujukan medis ]
Swa-bantuSunting
Penelitian tentang swadaya untuk penjudi bermasalah telah menunjukkan manfaat. [46] Sebuah studi oleh Wendy Slutske dari University of Missouri menyimpulkan sepertiga dari penjudi patologis mengatasinya dengan pemulihan alami. [47]
Obat anti-kecanduanEdit
Artikel utama: Ketergantungan § ObatLihat juga: § Biologi
Edit pengecualian diri
Artikel utama: Pengecualian diri
Program pengecualian diri perjudian (pengecualian sukarela) tersedia di AS, Inggris, Kanada, Australia, Afrika Selatan, Prancis, dan negara lain. Mereka tampaknya membantu beberapa (tetapi tidak semua) penjudi bermasalah untuk lebih jarang berjudi. [48]
Beberapa ahli berpendapat bahwa kasino pada umumnya mengatur program pengecualian diri sebagai tindakan hubungan masyarakat tanpa benar-benar membantu banyak dari mereka yang memiliki masalah perjudian. Kampanye jenis ini hanya “mengalihkan perhatian dari produk dan industri yang bermasalah”, menurut Natasha Dow Schull, seorang antropolog budaya di New York University dan penulis buku Addiction by Design . [49]
Ada juga pertanyaan mengenai keefektifan program-program semacam itu, yang mungkin sulit untuk ditegakkan. [50] Di provinsi Ontario , Kanada, misalnya, program Pengecualian Diri dioperasikan oleh Ontario Lottery and Gaming Corporation milik pemerintah(OLG) tidak efektif, menurut investigasi yang dilakukan oleh serial televisi, terungkap pada akhir 2017. | “Pecandu judi … mengatakan bahwa sementara pada … daftar pengecualian diri, mereka memasuki properti OLG secara teratur” terlepas dari teknologi pengenalan wajah yang ada di kasino, menurut Canadian Broadcasting Corporation. Selain itu, seorang jurnalis CBC yang menguji sistem menemukan bahwa ia dapat memasuki kasino Ontario dan berjudi pada empat kesempatan yang berbeda, meskipun telah terdaftar dan difoto untuk program pengecualian diri. Seorang juru bicara OLG memberikan tanggapan ini ketika ditanyai oleh CBC: “Kami memberikan dukungan kepada para eksklusi diri dengan melatih staf kami, dengan memberikan disinsentif, dengan memberikan pengenalan wajah, dengan menyediakan petugas keamanan kami untuk mencari pemain.[49]
Edit Dampak (Australia)
Menurut laporan akhir Komisi Produktivitas 2010 tentang perjudian, biaya sosial dari masalah judi hampir 4,7 miliar dolar setahun. Beberapa bahaya yang diakibatkan oleh masalah judi termasuk depresi, bunuh diri, produktivitas kerja yang lebih rendah, kehilangan pekerjaan, kerusakan hubungan, kejahatan dan kebangkrutan. [51] Sebuah survei yang dilakukan pada 2008 menemukan bahwa motivasi paling umum untuk penipuan adalah masalah judi, dengan setiap insiden rata-rata kehilangan $ 1,1 juta. [51] Menurut Darren R. Christensen. Nicki A. Dowling, Alun C. Jackson dan Shane A.Thomas survei yang dilakukan dari 1994-2008 di Tasmania memberikan hasil bahwa tingkat partisipasi perjudian telah meningkat daripada jatuh selama periode ini. [52]
Edit Prevalensi
Edit Eropa
Di Eropa, tingkat masalah judi biasanya 0,5 hingga 3 persen. [53] “Survei Prevalensi Perjudian Inggris 2007”, yang dilakukan oleh Komisi Perjudian Inggris, menemukan sekitar 0,6 persen populasi orang dewasa memiliki masalah perjudian — persentase yang sama seperti pada tahun 1999. [54] Prevalensi tertinggi dari masalah judi adalah ditemukan di antara mereka yang berpartisipasi dalam taruhan spread (14,7%), terminal taruhan odds tetap (11,2%), dan pertukaran taruhan (9,8%). [54] Di Norwegia, penelitian Desember 2007 menunjukkan jumlah penjudi bermasalah saat ini adalah 0,7 persen. [55]
Dengan kecanduan judi pada kenaikan dan di seluruh Eropa pada khususnya, suara-suara menyebut perjudian penyakit telah mendapatkan alasan. Komisi Perjudian Inggris mengumumkan perubahan signifikan dalam pendekatan mereka terhadap perjudian karena mereka mengatakan bahwa perjudian adalah penyakit, dan karenanya, itu harus ditangani secara memadai oleh NHS.
Organisasi Kesehatan Dunia juga menyebut perjudian sebagai penyakit. Dalam Majelis Kesehatan Dunia ke-72 yang diadakan pada hari Sabtu, 25 Mei 2019, memutuskan bahwa ‘gangguan permainan’ adalah penyakit resmi. 194 anggota yang bertemu menambahkan game yang berlebihan ke daftar penyakit yang diklasifikasikan karena merevisi Klasifikasi Statistik Internasional untuk Penyakit dan Masalah Kesehatan Terkait (ICD-11).
Amerika Utara
Di Amerika Serikat, persentase penjudi patologis adalah 0,6 persen, dan persentase penjudi bermasalah adalah 2,3 persen pada 2008. [56] Studi yang dilakukan oleh Undang-Undang Komisi Studi Dampak Perjudian Nasional telah menunjukkan kisaran tingkat prevalensi dari 0,1 persen menjadi 0,6 persen. [57] Nevada memiliki persentase tertinggi perjudian patologis; sebuah laporan tahun 2002 memperkirakan 2,2 hingga 3,6 persen penduduk Nevada yang berusia di atas 18 tahun bisa disebut penjudi bermasalah. Juga, 2,7 hingga 4,3 persen bisa disebut penjudi patologis yang mungkin. [58]
Menurut meta-analisis 1997 oleh divisi Harvard Medical School tentang kecanduan, 1,1 persen populasi orang dewasa di Amerika Serikat dan Kanada bisa disebut penjudi patologis. [59] Sebuah studi tahun 1996 memperkirakan 1,2 hingga 1,9 persen orang dewasa di Kanada patologis. [60] Di Ontario, sebuah laporan tahun 2006 menunjukkan 2,6 persen penduduk mengalami “masalah judi sedang” dan 0,8 persen memiliki “masalah judi parah”. [61] Di Quebec, diperkirakan 0,8 persen populasi orang dewasa adalah penjudi patologis pada tahun 2002. [62] Meskipun sebagian besar orang yang berjudi melakukannya tanpa membahayakan, sekitar 6 juta orang dewasa Amerika kecanduan judi. [63]
Tanda-tanda masalah judi meliputi: [ rujukan medis ]
- Menggunakan pendapatan atau tabungan untuk berjudi saat membiarkan tagihan tidak dibayar
- Upaya berulang yang gagal untuk menghentikan perjudian
- Mengejar kerugian
- Kehilangan tidur karena memikirkan judi
- Berdebat dengan teman atau keluarga tentang perilaku perjudian
- Merasa tertekan atau bunuh diri karena kehilangan judi
Sunting Oseania (Australia)
Kasino dan mesin poker di pub dan klub memfasilitasi masalah judi di Australia. Pembangunan hotel dan kasino baru telah digambarkan sebagai “salah satu pasar konstruksi paling aktif di Australia”; misalnya, AUD $ 860 juta dialokasikan untuk membangun kembali dan memperluas Kompleks Star di Sydney. [64]
Sebuah studi tahun 2010, yang dilakukan di Northern Territory oleh para peneliti dari Australian National University (ANU) dan Southern Cross University (SCU), menemukan bahwa kedekatan tempat tinggal seseorang dengan tempat perjudian signifikan dalam hal prevalensi. Judi berbahaya dalam penelitian ini lazim di antara mereka yang tinggal dalam jarak 100 meter dari tempat judi mana pun, dan lebih dari 50% lebih tinggi daripada di antara mereka yang tinggal sepuluh kilometer dari sebuah tempat. Data penelitian menyatakan:
“Secara khusus, orang-orang yang tinggal 100 meter dari tempat favorit mereka mengunjungi rata-rata diperkirakan 3,4 kali per bulan. Ini dibandingkan dengan rata-rata 2,8 kali per bulan untuk orang yang tinggal satu kilometer jauhnya, dan 2,2 kali per bulan untuk orang yang tinggal sepuluh kilometer jauhnya “. [65]
Menurut laporan Komisi Produktivitas 2016 tentang perjudian, 0,5% hingga 1% (80.000 hingga 160.000) [66] dari populasi orang dewasa Australia menderita masalah signifikan akibat perjudian. Selanjutnya 1,4% hingga 2,1% (230.000 hingga 350.000) dari populasi orang dewasa Australia mengalami risiko sedang yang membuat mereka cenderung rentan terhadap masalah judi. [67] Perkiraan menunjukkan bahwa akun penjudi bermasalah dengan rata-rata 41% dari total pengeluaran mesin game. [67]
Terapi proses Kognitif
Cognitive processing therapy ( CPT ) adalah terapi manual yang digunakan oleh dokter untuk membantu orang pulih dari gangguan stres pasca trauma (PTSD) dan kondisi terkait. [1] Ini termasuk elemen terapi terapi perilaku kognitif (CBT). CPT 12 sesi yang tipikal telah terbukti efektif dalam merawat PTSD di berbagai populasi, termasuk veteran perang , [2] [3] [4] korban kekerasan seksual , [5] [6] [7] dan pengungsi . [8] CPT dapat diberikan secara individu dan kelompok format perawatan.
Teori di balik CPT mengkonseptualisasikan PTSD sebagai gangguan non-pemulihan, di mana keyakinan penderita tentang penyebab dan konsekuensi dari peristiwa traumatis menghasilkan emosi negatif yang kuat, yang mencegah pemrosesan akurat memori traumatis dan emosi yang dihasilkan dari peristiwa tersebut. [9] Karena emosi sering sangat negatif dan sulit untuk mengatasi, penderita PTSD dapat memblokir proses pemulihan alami dengan menggunakan penghindaran dari pemicu traumatissebagai strategi untuk berfungsi dalam kehidupan sehari-hari. Sayangnya, ini membatasi kesempatan mereka untuk memproses pengalaman traumatis dan mendapatkan pemahaman yang lebih adaptif tentangnya. CPT menggabungkan teknik kognitif trauma-spesifik untuk membantu individu dengan PTSD lebih akurat menilai “titik-titik macet” ini dan maju menuju pemulihan.
Sejarah
Pengembangan CPT dimulai pada tahun 1988 dengan bekerja oleh Patricia A. Resick [10] . Uji coba terkontrol acak awal untuk pengobatan PTSD dilakukan oleh Candice M. Monson [10] .
Fase perawatan
Fokus utama dari perawatan ini adalah untuk membantu klien memahami dan mengkonseptualisasikan kembali peristiwa traumatis mereka dengan cara yang mengurangi efek negatif berkelanjutan pada kehidupan mereka saat ini. Mengurangi penghindaran trauma sangat penting untuk ini, karena itu perlu bagi klien untuk memeriksa dan mengevaluasi meta-emosi dan kepercayaan mereka yang dihasilkan oleh trauma.
Fase pertama terdiri dari pendidikan tentang PTSD, pikiran, dan emosi. [11] Terapis berusaha mengembangkan hubungan dengan, dan mendapatkan kerja sama dari, klien dengan membangun pemahaman bersama tentang masalah klien dan menguraikan teori kognitif pengembangan dan pemeliharaan PTSD. Terapis meminta klien untuk menulis pernyataan dampak untuk menetapkan garis dasar pemahaman klien saat ini tentang mengapa peristiwa itu terjadi dan dampaknya terhadap keyakinan mereka tentang diri mereka sendiri, orang lain, dan dunia. Fase ini berfokus pada mengidentifikasi pikiran otomatis dan meningkatkan kesadaran akan hubungan antara pikiran dan perasaan seseorang. Fokus khusus adalah mengajar klien untuk mengidentifikasi keyakinan maladaptif(“poin macet”) yang mengganggu pemulihan dari pengalaman traumatis. [12]
Fase berikutnya melibatkan pemrosesan formal trauma. [11] Terapis meminta klien untuk menulis akun terperinci tentang pengalaman traumatis terburuk mereka, yang kemudian dibacakan klien kepada terapis dalam sesi. Ini dimaksudkan untuk mematahkan pola penghindaran dan memungkinkan proses emosional terjadi, dengan tujuan akhir adalah agar klien mengklarifikasi dan memodifikasi distorsi kognitif mereka. Dokter sering menggunakan pertanyaan Sokratesuntuk dengan lembut mendorong klien, berdasarkan pada gagasan bahwa kedatangan klien sendiri pada kognisi baru tentang trauma mereka, yang bertentangan dengan penerimaan yang tidak dipertanyakan dari interpretasi dokter, yang sangat penting untuk pemulihan. Atau, CPT dapat dilakukan tanpa menggunakan akun tertulis (dalam varian yang dikenal sebagai CPT-Kognitif, atau CPT-C), yang menurut beberapa dokter sama efektif dan mungkin lebih efisien. [5] Metode alternatif ini bergantung hampir sepenuhnya pada dialog Sokrates antara terapis dan klien.
Fase akhir perawatan berfokus pada membantu klien memperkuat keterampilan yang mereka pelajari pada fase sebelumnya, dengan maksud bahwa mereka dapat menggunakan keterampilan itu untuk mengidentifikasi, mengevaluasi, dan memodifikasi keyakinan mereka lebih lanjut tentang peristiwa traumatis mereka. [11] Tujuannya adalah untuk memungkinkan klien keluar dari pengobatan dengan keyakinan dan kemampuan untuk menggunakan strategi koping adaptif dalam kehidupan pasca perawatan mereka. Fase ini berfokus pada lima bidang konseptual yang pengalaman traumatisnya paling sering menyebabkan kerusakan pada: [13] keselamatan , kepercayaan , kekuasaan / kontrol, penghargaan , dan keintiman. Klien berlatih mengenali bagaimana pengalaman traumatis mereka menghasilkan keyakinan yang terlalu umum, serta dampak dari keyakinan ini pada fungsi saat ini dan kualitas hidup .
Terapi elemen
Empat bagian penting
- Mendidik pasien tentang gejala-gejala gangguan stres pasca-trauma spesifik (PTSD) dan cara perawatan akan membantunya.
- Memberitahu pasien tentang pikiran dan perasaannya.
- Memberikan pelajaran kepada pasien untuk membantunya mengembangkan keterampilan untuk menantang atau mempertanyakan pikirannya sendiri.
- Membantu pasien untuk mengenali perubahan dalam keyakinannya yang terjadi setelah melalui peristiwa traumatis. [14]
Struktur sesi individu CPT
- Dua belas sesi terstruktur 50 menit
- Sesi biasanya dilakukan sekali atau dua kali seminggu
- Pasien menyelesaikan tugas praktik di luar sesi
- 2 Format:
- CPT mencakup komponen akun trauma tertulis singkat, bersama dengan praktik teknik kognitif yang sedang berlangsung
- CPT-C menghilangkan akun trauma tertulis, dan mencakup lebih banyak praktik teknik kognitif
Struktur sesi grup CPT
- Dua belas sesi kelompok terstruktur 90-120 menit
- Biasanya dilakukan oleh dua dokter
- 8-10 pasien per kelompok
- Pasien menyelesaikan tugas praktik di luar sesi
- 3 Format:
- CPT mencakup komponen akun trauma tertulis singkat, bersama dengan praktik teknik kognitif yang sedang berlangsung. Detail dari akun tertulis tidak dibagikan selama sesi, tetapi reaksi emosional dan kognitif yang diidentifikasi saat menulis akun diproses oleh kelompok.
- CPT-C menghilangkan akun trauma tertulis, dan mencakup lebih banyak praktik teknik kognitif.
- Kombinasi Individu dan Kelompok mencakup tugas praktik dan catatan trauma tertulis, yang diproses dalam sesi terapi individu tambahan.
Sensory Integrasi Terapi
Gangguan pada klien dan pasien
Bayi dan anak-anak
- Bayi dengan cedera akibat komplikasi saat lahir, kesulitan makan dan menelan , termasuk disfagia
- Anak-anak dengan ringan, sedang atau berat:
- Gangguan genetik yang mempengaruhi bicara, bahasa dan / atau perkembangan kognitif termasuk celah langit-langit , sindrom Down , sindrom DiGeorge
- Attention deficit hyperactivity disorder [31] [32]
- Gangguan spektrum autisme , [33] termasuk sindrom Asperger [34]
- Keterlambatan perkembangan
- Gangguan makan , termasuk defisit motorik oral
- Kerusakan saraf kranial
- Gangguan pendengaran
- Anomali kraniofasial yang berdampak buruk pada bicara, bahasa dan / atau perkembangan kognitif
- Keterlambatan bahasa
- Gangguan bahasa tertentu
- Kesulitan khusus dalam menghasilkan suara, yang disebut gangguan artikulasi , (termasuk vokal / r / dan lisps)
- Cidera otak traumatis anak
- Dispraxia verbal perkembangan
- Langit-langit mulut sumbing [35]
Dewasa
- Orang dewasa dengan kesulitan makan, makan, dan menelan yang ringan, sedang, atau berat, termasuk disfagia
- Orang dewasa dengan kesulitan bahasa ringan, sedang, atau berat sebagai akibat dari:
- Penyakit neuron motorik ,
- Penyakit Alzheimer ,
- Demensia , [44]
- Penyakit Huntington ,
- Multiple sclerosis ,
- Penyakit Parkinson , [45]
- Cidera otak traumatis ,
- Masalah kesehatan mental
- Stroke
- Kondisi neurologis progresif seperti kanker kepala, leher dan tenggorokan (termasuk laryngectomy )
- Aphasic [46]
- Orang dewasa mencari pelatihan suara khusus waria , termasuk feminisasi suara dan maskulinisasi suara [47] (transgender)
Terimakasih telah mengunjungi website kami…

Gangguan bipolar
Gangguan bipolar adalah gangguan mental yang menyerang kondisi psikis seseorang yang ditandai dengan perubahan suasana hati yang sangat ekstrem berupa mania dan depresi, karena itu istilah medis sebelumnya disebut dengan manic depressive. Suasana hati penderitanya dapat berganti secara tiba-tiba antara dua kutub (bipolar) yang berlawanan yaitu kebahagiaan (mania) dan kesedihan (depresi) yang berlebihan tanpa pola atau waktu yang pasti.
Setiap orang pada umumnya pernah mengalami suasana hati yang baik (mood high) dan suasana hati yang buruk (mood low). Akan tetapi, seseorang yang menderita gangguan bipolar memiliki ayunan perasaan (mood swings) yang ekstrem dengan pola perasaan yang mudah berubah secara drastis. Suatu ketika, seorang pengidap gangguan bipolar bisa merasa sangat antusias dan bersemangat (mania). Saat suasana hatinya berubah buruk, ia bisa sangat depresi, pesimis, putus asa, bahkan sampai mempunyai keinginan untuk bunuh diri. Suasana hati meningkat secara klinis disebut sebagai mania, atau di saat ringan disebut hipomania. Individu yang mengalami episode mania juga sering mengalami episode depresi, atau episode campuran di saat kedua fitur mania dan depresi hadir pada waktu yang sama. Episode ini biasanya dipisahkan oleh periode suasana hati normal, tetapi dalam beberapa depresi individu dan mania mungkin berganti dengan sangat cepat yang dikenal sebagai rapid-cycle. Episode manik ekstrem kadang-kadang dapat menyebabkan gejala psikosis seperti delusi dan halusinasi. Episode manik biasanya mulai dengan tiba-tiba dan berlangsung antara dua minggu sampai lima bulan. Sedangkan depresi cenderung berlangsung lebih lama. Episode hipomanik mempunyai derajat yang lebih ringan daripada manik. Gangguan bipolar dibagi menjadi bipolar I, bipolar II, cyclothymia, dan jenis lainnya berdasarkan sifat dan pengalaman tingkat keparahan episode suasana hati; kisaran sering digambarkan sebagai spektrum bipolar.
Insiden gangguan bipolar berkisar antara 0,3% – 1,5% yang persentasenya tergolong rendah jika dibandingkan dengan persentase insiden yang dikategorikan skizofrenia. Gangguan bipolar saat ini sudah menjangkiti sekitar 10 hingga 12 persen remaja di luar negeri. Di beberapa kota di Indonesia juga mulai dilaporkan penderita berusia remaja. Risiko kematian terus membayangi penderita gangguan bipolar, dan itu lebih karena mereka mengambil jalan pintas.
Episode pertama bisa timbul mulai dari masa kanak-kanak sampai tua. Kebanyakan kasus terjadi pada dewasa muda berusia 20-30 tahun. Semakin dini seseorang menderita gangguan bipolar, risiko penyakit akan lebih berat, berkepanjangan, bahkan sering kambuh. Sementara anak-anak berpotensi mengalami perkembangan gangguan ini ke dalam bentuk yang lebih parah dan sering bersamaan dengan gangguan hiperaktif defisit atensi. Orang yang berisiko mengalami gangguan bipolar adalah mereka yang mempunyai anggota keluarga mengidap gangguan bipola
Tanda dan gejala
Gangguan bipolar dapat terlihat sangat berbeda pada orang yang berbeda. Gejala bervariasi dalam pola mereka, keparahan, dan frekuensi. Beberapa orang lebih rentan terhadap baik mania atau depresi, sementara yang lain bergantian sama antara dua jenis episode. Gangguan suasana hati sering terjadi pada seseorang, sementara yang lain hanya mengalami sedikit selama seumur hidup.
Ada empat jenis episode suasana hati pada penderita gangguan bipolar, yakni mania, hipomania, depresi, dan episode campuran. Setiap jenis episode suasana hati gangguan bipolar memiliki gejala yang unik.
Tanda dan gejala mania
Gejala-gejala dari tahap mania gangguan bipolar adalah sebagai berikut:
- Gembira berlebihan.
- Mudah tersinggung sehingga mudah marah.
- Merasa dirinya sangat penting.
- Merasa kaya atau memiliki kemampuan lebih dibanding orang lain.
- Penuh ide dan semangat baru.
- Cepat berpindah dari satu ide ke ide lainnya.
- Mendengar suara yang orang lain tak dapat mendengarnya.
- Nafsu seksual meningkat.
- Menyusun rencana yang tidak masuk akal.
- Sangat aktif dan bergerak sangat cepat.
- Berbicara sangat cepat sehingga sukar dimengerti apa yang dibicarakan.
- Menghambur-hamburkan uang.
- Membuat keputusan aneh dan tiba-tiba, namun cenderung membahayakan.
- Merasa sangat mengenal orang lain.
- Mudah melempar kritik terhadap orang lain.
- Sukar menahan diri dalam perilaku sehari-hari.
- Sulit tidur.
- Merasa sangat bersemangat, seakan-akan satu hari tidak cukup 24 jam.
Tanda dan gejala hipomania
Hipomania adalah bentuk kurang parah dari mania. Orang-orang dalam keadaan hipomanik merasa gembira, energik, dan produktif, tetapi mereka mampu meneruskan kehidupan sehari-hari dan tidak pernah kehilangan kontak dengan realitas. Untuk yang lain, mungkin tampak seolah-olah orang dengan hipomania hanyalah dalam suasana hati yang luar biasa baik. Namun, hipomania dapat menghasilkan keputusan yang buruk yang membahayakan hubungan, karier, dan reputasi. Selain itu, hipomania sering meningkat menjadi mania penuh dan terkadang dapat diikuti oleh episode depresi berat.
Tahap hipomania mirip dengan mania, perbedaannya adalah penderita yang berada pada tahap ini merasa lebih tenang seakan-akan telah kembali normal serta tidak mengalami halusinasi dan delusi. Hipomania sulit untuk didiagnosis karena terlihat seperti kebahagiaan biasa, tapi membawa risiko yang sama dengan mania. Gejala-gejala dari tahap hipomania pada gangguan bipolar adalah sebagai berikut:
- Bersemangat dan penuh energi dengan munculnya kreativitas.
- Bersikap optimis, selalu tampak gembira, lebih aktif, dan cepat marah.
- Penurunan kebutuhan untuk tidur.
Tanda dan gejala depresi bipolar
Gejala-gejala dari tahap depresi gangguan bipolar adalah sebagai berikut:
- Suasana hati yang murung dan perasaan sedih yang berkepanjangan.
- Sering menangis atau ingin menangis tanpa alasan yang jelas.
- Kehilangan minat untuk melakukan sesuatu.
- Tidak mampu merasakan kegembiraan.
- Mudah letih, tak bergairah, tak bertenaga.
- Sulit konsentrasi.
- Merasa tak berguna dan putus asa.
- Merasa bersalah dan berdosa.
- Rendah diri dan kurang percaya diri.
- Beranggapan masa depan suram dan pesimistis.
- Berpikir untuk bunuh diri.
- Hilang nafsu makan atau makan berlebihan.
- Penurunan berat badan atau penambahan berat badan.
- Sulit tidur, bangun tidur lebih awal, atau tidur berlebihan.
- Mual sehingga sulit berbicara karena menahan rasa mual, mulut kering, susah buang air besar, dan terkadang diare.
- Kehilangan gairah seksual.
- Menghindari komunikasi dengan orang lain.
Hampir semua penderita gangguan bipolar mempunyai pikiran tentang bunuh diri. dan 30% di antaranya berusaha untuk merealisasikan niat tersebut dengan berbagai cara.
Tanda dan gejala episode campuran
Episode ini merupakan gangguan bipolar campuran dari kedua fitur gejala mania atau hipomania dan depresi. Tanda-tanda umum episode campuran termasuk depresi dikombinasikan dengan agitasi, iritabilitas, kegelisahan, insomnia, distractibility, dan layangan pikiran (flight of idea). Kombinasi energi tinggi dan rendah membuat suasana hati penderita berisiko tinggi untuk bunuh diri.
Dalam konteks gangguan bipolar, episode campuran (mixed state) adalah suatu kondisi di saat tahap mania dan depresi terjadi bersamaan. Pada saat tertentu, penderita mungkin bisa merasakan energi yang berlebihan, tidak bisa tidur, muncul ide-ide yang berlalu-lalang di kepala, agresif, dan panik (mania). Akan tetapi, beberapa jam kemudian, keadaan itu berubah menjadi sebaliknya. Penderita merasa kelelahan, putus asa, dan berpikiran negatif terhadap lingkungan sekitarnya. Hal itu terjadi bergantian dan berulang-ulang dalam waktu yang relatif cepat. Alkohol, narkoba, dan obat-obat antipedresan sering dikonsumsi oleh penderita saat berada pada epiode ini. Episode campuran bisa menjadi episode yang paling membahayakan penderita gangguan bipolar. Pada episode ini, penderita paling banyak memiliki keinginan untuk bunuh diri karena kelelahan, putus asa, delusi, dan halusinasi. Gejala-gejala yang diperlihatkan jika penderita akan melakukan bunuh diri antara lain sebagai berikut:
- Selalu berbicara tentang kematian dan keinginan untuk mati kepada orang-orang di sekitarnya.
- Memiliki pandangan pribadi tentang kematian.
- Mengkonsumsi obat-obatan secara berlebihan dan alkohol.
- Terkadang lupa akan hutang atau tagihan seperti tagihan listrik dan telepon.
Penderita yang mengalami gejala-gejala tersebut atau siapa saja yang mengetahuinya sebaiknya segera menelepon dokter atau ahli jiwa, jangan meninggalkan penderita sendirian dan jauhkan benda-benda atau peralatan yang berisiko dapat membahayakan penderita atau orang-orang di sekelilingnya.
Faktor penyebab
Genetika
Genetika bawaan adalah faktor umum penyebab gangguan bipolar. Seseorang yang lahir dari orang tua yang salah satunya merupakan pengidap gangguan bipolar memiliki risiko mengidap penyakit yang sama sebesar 15 % hingga 30%. Bila kedua orangtuanya mengidap gangguan bipolar, maka berpeluang mengidap gangguan bipolar sebesar 50% – 75%. Kembar identik dari seorang pengidap gangguan bipolar memiliki risiko tertinggi kemungkinan berkembangnya penyakit ini daripada yang bukan kembar identik. Penelitian mengenai pengaruh faktor genetis pada gangguan bipolar pernah dilakukan dengan melibatkan keluarga dan anak kembar. Hasil penelitian menunjukkan bahwa sekitar 10% – 15% keluarga dari pasien yang mengalami gangguan bipolar pernah mengalami satu episode gangguan suasana hati.
Fisiologis
Sistem neurokimia dan gangguan suasana hati
Salah satu faktor utama penyebab seseorang mengidap gangguan bipolar adalah terganggunya keseimbangan cairan kimia utama di dalam otak. Sebagai organ yang berfungsi menghantarkan rangsang, otak membutuhkan neurotransmitter (saraf pembawa pesan atau isyarat dari otak ke bagian tubuh lainnya) dalam menjalankan tugasnya. Norepinephrin, dopamin, dan serotonin adalah beberapa jenis neurotransmitter yang penting dalam penghantaran impuls saraf. Pada penderita gangguan bipolar, cairan-cairan kimia tersebut berada dalam keadaan yang tidak seimbang.
Sebagai contoh, ketika seorang pengidap gangguan bipolar dengan kadar dopamin yang tinggi dalam otaknya akan merasa sangat bersemangat, agresif dan percaya diri. Keadaan inilah yang disebut fase mania. Sebaliknya dengan fase depresi yang terjadi ketika kadar cairan kimia utama otak itu menurun di bawah normal, sehingga penderita merasa tidak bersemangat, pesimis dan bahkan keinginan untuk bunuh diri yang besar.
Seseorang yang menderita gangguan bipolar menandakan adanya gangguan pada sistem motivasional yang disebut dengan behavioral activation system (BAS). BAS memfasilitasi kemampuan manusia untuk memperoleh penghargaan (pencapaian tujuan) dari lingkungannya. Hal ini dikaitkan dengan positive emotional states, karakteristik kepribadian seperti ekstrovert (bersifat terbuka), peningkatan energi dan berkurangnya kebutuhan untuk tidur. Secara biologis, BAS diyakini terkait dengan jalur saraf dalam otak yang melibatkan dopamin dan perilaku untuk memperoleh penghargaan. Peristiwa kehidupan yang melibatkan penghargan atau keinginan untuk mencapai tujuan diprediksi meningkatkan episode mania tetapi tidak ada kaitannya dengan episode depresi. Sedangkan peristiwa positif lainnya tidak terkait dengan perubahan pada episode mania.Sistem neuroendokrin
Area limbik di otak berhubungan dengan emosi dan mempengaruhi hipotalamus yang berfungsi mengontrol kelenjar endokrin dan tingkat hormon yang dihasilkan. Hormon yang dihasilkan hipotalamus juga mempengaruhi kelenjar pituaritas. Kelenjar ini terkait dengan gangguan depresi seperti gangguan tidur dan rangsangan selera. Berbagai temuan mendukung hal tersebut, bahwa orang yang depresi memiliki tingkat dari cortisol (hormon adrenocortical) yang tinggi. Hal ini disebabkan oleh produksi yang berlebih dari pelepasan hormon rotropin oleh hipotalamus. Produksi yang berlebih dari cortisol pada orang yang depresi juga menyebabkan semakin banyaknya kelenjar adrenal. Banyaknya cortisol tersebut juga berhubungan dengan kerusakan pada hipoccampus dan penelitian juga telah membuktikan bahwa pada orang depresi menunjukkan hipoccampal yang tidak normal. Penelitian mengenai Cushing’s Syndrome juga dikaitkan dengan tingginya tingkat cortisol pada gangguan depresi.
Lingkungan
Gangguan bipolar tidak memiliki penyebab tunggal. Tampaknya orang-orang tertentu secara genetis cenderung untuk mengidap gangguan bipolar, namun tidak semua orang dengan kerentanan mewarisi penyakit berkembang yang menunjukkan bahwa gen bukanlah satu-satunya penyebab. Beberapa studi pencitraan otak menunjukkan perubahan fisik pada otak penderita gangguan bipolar. Dalam penelitian lain disebutkan, gangguan ini juga disebabkan oleh poin ketidakseimbangan neurotransmitter, fungsi tiroid yang abnormal, gangguan ritme sirkadian dan tingkat tinggi hormon stres kortisol. Faktor eksternal lingkungan dan psikologis juga diyakini terlibat dalam pengembangan gangguan bipolar. Faktor-faktor eksternal yang disebut pemicu dapat memulai episode baru mania atau depresi dan membuat gejala yang ada memburuk, namun banyak episode gangguan bipolar terjadi tanpa pemicu yang jelas.
Penderita penyakit ini cenderung mengalami faktor pemicu munculnya penyakit yang melibatkan hubungan antarperseorangan atau peristiwa-peristiwa pencapaian tujuan (penghargaan) dalam hidup. Contoh dari hubungan perseorangan antara lain jatuh cinta, putus cinta, dan kematian sahabat. Sedangkan peristiwa pencapaian tujuan antara lain kegagalan untuk lulus sekolah dan dipecat dari pekerjaan. Selain itu, seorang penderita gangguan bipolar yang gejalanya mulai muncul saat masa ramaja kemungkinan besar mempunyai riwayat masa kecil yang kurang menyenangkan seperti mengalami banyak kegelisahan atau depresi. Selain penyebab di atas, alkohol, obat-obatan dan penyakit lain yang diderita juga dapat memicu munculnya gangguan bipolar.
Di sisi lain, keadaan lingkungan di sekitarnya yang baik dapat mendukung penderita gangguan ini sehingga bisa menjalani kehidupan dengan normal. Berikut ini adalah faktor lingkungan yang dapat memicu terjadinya gangguan bipolar:
- Stres merupakan peristiwa kehidupan yang dapat memicu gangguan bipolar pada seseorang dengan kerentanan genetik. Peristiwa ini cenderung melibatkan perubahan drastis atau tiba-tiba-baik atau buruk seperti akan menikah, akan pergi ke perguruan tinggi, kehilangan orang yang dicintai, atau dipecat dalam pekerjaan.
- Penyalahgunaan zat tidak menyebabkan gangguan bipolar, itu dapat membawa pada sebuah episode dan memperburuk perjalanan penyakit. Obat-obatan seperti kokain, ekstasi dan amphetamine dapat memicu mania, sedangkan alkohol dan obat penenang dapat memicu depresi.
- Obat-obat tertentu, terutama obat-obatan antidepresan, bisa memicu mania. Obat lain yang dapat menyebabkan mania termasuk obat flu, penekan nafsu makan, kafeina, kortikosteroid dan obat tiroid.
- Perubahan musiman merupakan episode mania dan depresi sering mengikuti pola musiman. Episode mania lebih sering terjadi selama musim panas, dan episode depresif lebih sering terjadi selama musim dingin, musim gugur, serta musim semi (untuk negara dengan 4 musim).
- Kurang tidur atau melewatkan beberapa jam istirahat dapat memicu episode mania.
Beberapa jenis gangguan bipolar
Gangguan bipolar dapat terlihat dalam berbagai bentuk. Beberapa jenis telah diidentifikasi; jenis-jenis tersebut terutama terkait dari pola terjadinya gangguan bipolar:
- Gangguan Bipolar I: Setidaknya terjadi satu kejadian kegembiraan berlebihan (manik).[1]
- Gangguan Bipolar II: Tidak ada kejadian kegembiraan berlebihan, tetapi setidaknya ada satu kejadian Hypomania, dan setidaknya satu kejadian kesedihan berlebihan (major depressive).[2]
- Cyclothymia: Seperti halnya gangguan bipolar II, tetapi depresinya tidak dapat dikategorikan sebagai kesedihan berlebihan.[3]
Tata laksana perawatan
Terapi penyinaran (Light theraphy) adalah salah satu cara tata laksana perawatan gangguan bipolar.
Seperti kebanyakan penyakit mental lainnya, banyak cara untuk melakukan tata laksana perawatan gangguan bipolar. Kadang-kadang pemberian obat-obatan dan terapi/konsultasi dapat membuat hal ini lebih mudah dikontrol. Tetapi hal ini belum tentu bisa dilakukan pada semua orang dan tidak jarang terjadi masa kegembiraan berlebihan (manik), ketika mereka berhenti minum obat, karena mereka merasa sudah dapat mengontrol dirinya sendiri. Hal ini dapat membuat sulitnya hidup dengan gangguan bipolar, tetapi dengan adanya edukasi tentang hal ini, maka gangguan bipolar sesungguhnya tidak benar-benar sulit. Kadang-kadang, penderita gangguan bipolar perlu diberikan obat-obatan atas kemauannya; tergantung dari tingkat beratnya, penderita mungkin berpikir tentang bunuh diri, atau mungkin mereka tidak dapat melihat keadaannya dengan tepat. Dalam banyak kasus, menerangkan kasusnya pada penderita akan sangat membantu. Ketika mereka telah melewati banyak tahap dari gangguan bipolar ini berulang kali, mereka seringkali melihat tata laksana perawatan dapat membuat hidup mereka lebih mudah.
Kopi, teh atau rokok di kehidupan sehari-hari adalah hal yang biasa, tetapi akan berpengaruh besar pada penderita gangguan bipolar:
- Kopi dan teh adalah stimulan; yang menyebabkan pengurangan waktu tidur, dan hal ini bisa menimbulkan masalah.
- Alkohol juga berperan dalam kenyenyakan dan lamanya tidur; hal ini data menambah penyebab depresi. Terlebih pula hal ini menyebabkan kecanduan.
- Ganja sebagai obat kadang-kadang diberikan; masalahnya hal ini menimbulkan paranoia, walaupun dapat menjadi indikasi dari tahap kegembiraan (manik), tetapi kurang dapat mendeteksi depresi.
Terapi diri sendiri
Berikut ini cara-cara untuk membantu diri sendiri dalam penanganan gangguan bipolar:
- Dapatkan pengetahuan tentang cara mengatasi gangguan dan hal-hal yang berkaitan dengan gangguan bipolar. Semakin banyak diketahui, semakin baik dalam membantu pemulihan sendiri dari gangguan ini.
- Jauhkan stres dengan menjaga situasi keseimbangan antara pekerjaan dan hidup sehat, dan mencoba teknik relaksasi seperti meditasi, yoga, berdoa/menyembah/memuji Tuhan, shalat malam (tahajjud) atau pernapasan dalam.
- Mencari dukungan dengan memiliki seseorang yang untuk diminta bantuan dan dorongan. Cobalah bergabung dengan kelompok pendukung atau berbicara dengan teman yang dipercaya.
- Buatlah pilihan yang sehat. Pola tidur, makan, dan berolahraga dapat membantu menstabilkan suasana hati. Menjaga jadwal tidur yang teratur sangatlah penting.
- Pemantauan suasana hati secara mandiri dengan melacak gejala dan tanda-tanda ayunan suasana hati Anda berayun di luar kendali sehingga dapat menghentikan masalah sebelum dimulai.
- Menggunakan terapi buku harian, buku harian positif memuat aset positif. Dalam buku harian juga terdapat aspek meamaafkan dan rasa syukur. Buku harian juga dapat memengaruhi emosi, pikiran dan tindakan menjadi lebih terkontrol dengan baik dan ke arah yang positif.
Cedera otak traumatis
Cedera otak traumatis
Sebuah cedera otak traumatis ( TBI ), juga dikenal sebagai cedera intrakranial , adalah cedera pada otak yang disebabkan oleh kekuatan eksternal. TBI dapat diklasifikasikan berdasarkan tingkat keparahan, mekanisme ( cedera kepala tertutup atau penetrasi ) atau fitur lainnya (misalnya, terjadi di lokasi tertentu atau di daerah yang luas). Cedera kepala adalah kategori yang lebih luas yang mungkin melibatkan kerusakan pada struktur lain seperti kulit kepala dan tengkorak . TBI dapat menyebabkan gejala fisik, kognitif, sosial, emosional dan perilaku, dan hasil dapat berkisar dari pemulihan total hingga cacat permanen atau mati.
| Cedera otak traumatis | |
|---|---|
| Nama lain | Cedera intrakranial, cedera otak yang diinduksi secara fisik [1] |
| CT scan menunjukkan kontusio serebral , perdarahan di dalam hemisfer, hematoma subdural , dan fraktur tengkorak [2] | |
| Keistimewaan | Bedah Saraf , pediatri |
| Gejala | Gejala fisik, kognitif, sensorik, sosial, emosional, dan perilaku |
| Jenis | Ringan hingga berat [3] |
| Penyebab | Trauma menuju kepala [3] |
| Faktor risiko | Usia tua, [3] alkohol |
| Metode diagnostik | Berdasarkan pemeriksaan neurologis , pencitraan medis [4] |
| Pengobatan | Terapi perilaku , terapi wicara |
Penyebabnya termasuk jatuh , tabrakan kendaraan dan kekerasan. Trauma otak terjadi sebagai akibat dari akselerasi atau deselerasi mendadak dalam tempurung kepala atau oleh kombinasi kompleks dari kedua gerakan dan dampak mendadak. Selain kerusakan yang disebabkan pada saat cedera, berbagai kejadian setelah cedera dapat mengakibatkan cedera lebih lanjut. Proses-proses ini termasuk perubahan dalam aliran darah otak dan tekanan di dalam tengkorak . Beberapa teknik pencitraan yang digunakan untuk diagnosis termasuk computed tomography (CT) dan magnetic resonance imaging (MRIs).
Langkah-langkah pencegahan termasuk penggunaan sabuk pengaman dan helm , tidak minum dan mengemudi , upaya pencegahan jatuh pada orang dewasa yang lebih tua dan langkah-langkah keamanan untuk anak-anak. [5] Bergantung pada cedera, perawatan yang diperlukan mungkin minimal atau mungkin termasuk intervensi seperti obat-obatan, operasi darurat atau operasi bertahun-tahun kemudian. Terapi fisik , terapi wicara , terapi rekreasi , terapi okupasi dan terapi visi dapat digunakan untuk rehabilitasi. Konseling , pekerjaan yang didukung , dan layanan dukungan masyarakat mungkin juga berguna.
TBI adalah penyebab utama kematian dan kecacatan di seluruh dunia, terutama pada anak-anak dan remaja. [6] Pria mengalami cedera otak traumatis sekitar dua kali lebih sering daripada wanita. [7] Abad ke-20 melihat perkembangan dalam diagnosis dan pengobatan yang menurunkan tingkat kematian dan meningkatkan hasil.
CT scan menunjukkan kontusio serebral , perdarahan di dalam hemisfer, hematoma subdural , dan fraktur tengkorak [2] | |
| Keistimewaan | Bedah Saraf , pediatri |
|---|---|
| Gejala | Gejala fisik, kognitif, sensorik, sosial, emosional, dan perilaku |
| Jenis | Ringan hingga berat [3] |
| Penyebab | Trauma menuju kepala [3] |
| Faktor risiko | Usia tua, [3] alkohol |
| Metode diagnostik | Berdasarkan pemeriksaan neurologis , pencitraan medis [4] |
| Pengobatan | Terapi perilaku , terapi wicara |
Penyebabnya termasuk jatuh , tabrakan kendaraan dan kekerasan. Trauma otak terjadi sebagai akibat dari akselerasi atau deselerasi mendadak dalam tempurung kepala atau oleh kombinasi kompleks dari kedua gerakan dan dampak mendadak. Selain kerusakan yang disebabkan pada saat cedera, berbagai kejadian setelah cedera dapat mengakibatkan cedera lebih lanjut. Proses-proses ini termasuk perubahan dalam aliran darah otak dan tekanan di dalam tengkorak . Beberapa teknik pencitraan yang digunakan untuk diagnosis termasuk computed tomography (CT) dan magnetic resonance imaging (MRIs).
Langkah-langkah pencegahan termasuk penggunaan sabuk pengaman dan helm , tidak minum dan mengemudi , upaya pencegahan jatuh pada orang dewasa yang lebih tua dan langkah-langkah keamanan untuk anak-anak. [5] Bergantung pada cedera, perawatan yang diperlukan mungkin minimal atau mungkin termasuk intervensi seperti obat-obatan, operasi darurat atau operasi bertahun-tahun kemudian. Terapi fisik , terapi wicara , terapi rekreasi , terapi okupasi dan terapi visi dapat digunakan untuk rehabilitasi. Konseling , pekerjaan yang didukung , dan layanan dukungan masyarakat mungkin juga berguna.
TBI adalah penyebab utama kematian dan kecacatan di seluruh dunia, terutama pada anak-anak dan remaja. [6] Pria mengalami cedera otak traumatis sekitar dua kali lebih sering daripada wanita. [7] Abad ke-20 melihat perkembangan dalam diagnosis dan pengobatan yang menurunkan tingkat kematian dan meningkatkan hasil.
Klasifikasi
Cedera otak traumatis didefinisikan sebagai kerusakan pada otak yang dihasilkan dari kekuatan mekanik eksternal, seperti akselerasi atau perlambatan yang cepat, dampak, gelombang ledakan , atau penetrasi oleh proyektil. [8] Fungsi otak mengalami gangguan sementara atau permanen dan kerusakan struktural mungkin atau mungkin tidak terdeteksi dengan teknologi saat ini. [9]
TBI adalah salah satu dari dua himpunan bagian dari cedera otak yang didapat (kerusakan otak yang terjadi setelah kelahiran); subset lainnya adalah cedera otak non-traumatis, yang tidak melibatkan kekuatan mekanik eksternal (contohnya termasuk stroke dan infeksi). [10] [11] Semua cedera otak traumatis adalah cedera kepala, tetapi istilah yang terakhir juga merujuk pada cedera pada bagian lain kepala. [12] [13] [14] Namun, istilah cedera kepala dan cedera otak sering digunakan secara bergantian. [15] Demikian pula, cedera otak termasuk dalam klasifikasi cedera sistem saraf pusat [16] dan neurotrauma.[17] Dalam literatur penelitian neuropsikologi, secara umum istilah “cedera otak traumatis” digunakan untuk merujuk pada cedera otak traumatis yang tidak menembus.
TBI biasanya diklasifikasikan berdasarkan tingkat keparahan, fitur anatomi cedera, dan mekanisme (kekuatan penyebab). [18] Klasifikasi terkait mekanisme membagi TBI menjadi cedera kepala tertutup dan tembus . [8] Cedera tertutup (juga disebut nonpenetrasi, atau tumpul) [12] terjadi ketika otak tidak terpapar. [13] Cidera kepala yang menembus, atau terbuka, terjadi ketika sebuah benda menembus tengkorak dan menghancurkan dura mater , membran terluar yang mengelilingi otak . [13]
Kerasnya
| GCS | PTA | LOC | |
|---|---|---|---|
| Ringan | 13–15 | <1 hari | 0–30 menit |
| Moderat | 9-12 | > 1 hingga <7 hari | > 30 mnt hingga <24 jam |
| Berat | 3–8 | > 7 hari | > 24 jam |
Cidera otak dapat diklasifikasikan ke dalam kategori ringan , sedang, dan berat. [18] The Glasgow Coma Scale (GCS), sistem yang paling umum digunakan untuk mengklasifikasi TBI keparahan, nilai seseorang tingkat kesadaran pada skala 3-15 berdasarkan verbal, reaksi motorik, dan membuka mata terhadap rangsangan. [20] Secara umum, disepakati bahwa TBI dengan GCS 13 atau lebih ringan, 9-12 moderat, dan 8 atau lebih rendah parah. [9] [14] [21] Sistem serupa ada untuk anak kecil. [14]Namun, sistem penilaian GCS memiliki kemampuan terbatas untuk memprediksi hasil. Karena itu, sistem klasifikasi lain seperti yang ditunjukkan pada tabel juga digunakan untuk membantu menentukan tingkat keparahan. Model saat ini dikembangkan oleh Departemen Pertahanan dan Departemen Urusan Veteran menggunakan ketiga kriteria GCS setelah resusitasi , durasi amnesia pasca-trauma (PTA), dan kehilangan kesadaran (LOC). [19] Ini juga telah diusulkan untuk menggunakan perubahan yang terlihat pada neuroimaging , seperti pembengkakan , lesi fokal, atau cedera difus sebagai metode klasifikasi. [8] Skala penilaianjuga ada untuk mengklasifikasikan keparahan TBI ringan, yang biasa disebut gegar otak ; ini menggunakan durasi LOC, PTA, dan gejala gegar otak lainnya. [22]
Fitur patologis
Artikel utama: Cedera otak fokus dan difusCT scan Penyebaran hematoma subdural (panah tunggal), pergeseran garis tengah (panah ganda)
Sistem juga ada untuk mengklasifikasikan TBI berdasarkan fitur patologisnya . [18] Lesi dapat bersifat ekstra-aksial, (terjadi di dalam tengkorak tetapi di luar otak) atau intra-aksial (terjadi di dalam jaringan otak). [23] Kerusakan dari TBI dapat menjadi fokus atau menyebar , terbatas pada area tertentu atau didistribusikan secara lebih umum, masing-masing. [24] Namun, kedua jenis cedera ini ada pada kasus tertentu. [24]
Cedera difus bermanifestasi dengan sedikit kerusakan nyata dalam studi neuroimaging, tetapi lesi dapat dilihat dengan teknik mikroskop post-mortem , [24] [25] dan pada awal 2000-an, para peneliti menemukan bahwa difusi tensor imaging (DTI), cara memproses MRI gambar yang menunjukkan saluran materi putih, adalah alat yang efektif untuk menampilkan tingkat cedera aksonal difus . [26] [27] Jenis cedera yang dianggap difus meliputi edema (pembengkakan) dan cedera aksonal difus, yang merupakan kerusakan luas pada akson termasuk saluran materi putih dan proyeksi ke korteks . [28] [29]Jenis cedera yang dianggap menyebar meliputi gegar otak dan cedera aksonal difus, kerusakan luas pada akson di daerah termasuk materi putih dan belahan otak . [28]
Cidera fokus sering menghasilkan gejala yang berkaitan dengan fungsi area yang rusak . [16] Penelitian menunjukkan bahwa area yang paling umum memiliki lesi fokus pada cedera otak traumatis yang tidak menembus adalah korteks orbitofrontal (permukaan bawah dari lobus frontal) dan lobus temporal anterior , area yang terlibat dalam perilaku sosial, regulasi emosi , penciuman, dan pengambilan keputusan, maka defisit sosial / emosional dan penilaian bersama mengikuti TBI sedang-berat. [30] [31] [32] [33] Gejala seperti hemiparesis atau aphasia juga dapat terjadi ketika daerah yang jarang terkena dampak seperti motorik.atau area bahasa, masing-masing, rusak. [34] [35]
Salah satu jenis cedera fokus, laserasi serebral , terjadi ketika jaringan dipotong atau robek. [36] Robekan seperti itu biasa terjadi pada korteks orbitofrontal khususnya, karena tonjolan tulang pada punggung tengkorak bagian dalam di atas mata. [30] Pada cedera serupa, memar otak (memar jaringan otak), darah bercampur di antara jaringan. [21] Sebaliknya, perdarahan intrakranial melibatkan pendarahan yang tidak tercampur dengan jaringan. [36]
Konseling , pekerjaan yang didukung , dan layanan dukungan masyarakat mungkin juga berguna.
TBI adalah penyebab utama kematian dan kecacatan di seluruh dunia, terutama pada anak-anak dan remaja. [6] Pria mengalami cedera otak traumatis sekitar dua kali lebih sering daripada wanita. [7] Abad ke-20 melihat perkembangan dalam diagnosis dan pengobatan yang menurunkan tingkat kematian dan meningkatkan hasil.
Isi
Klasifikasi
Cedera otak traumatis didefinisikan sebagai kerusakan pada otak yang dihasilkan dari kekuatan mekanik eksternal, seperti akselerasi atau perlambatan yang cepat, dampak, gelombang ledakan , atau penetrasi oleh proyektil. [8] Fungsi otak mengalami gangguan sementara atau permanen dan kerusakan struktural mungkin atau mungkin tidak terdeteksi dengan teknologi saat ini. [9]
TBI adalah salah satu dari dua himpunan bagian dari cedera otak yang didapat (kerusakan otak yang terjadi setelah kelahiran); subset lainnya adalah cedera otak non-traumatis, yang tidak melibatkan kekuatan mekanik eksternal (contohnya termasuk stroke dan infeksi). [10] [11] Semua cedera otak traumatis adalah cedera kepala, tetapi istilah yang terakhir juga merujuk pada cedera pada bagian lain kepala. [12] [13] [14] Namun, istilah cedera kepala dan cedera otak sering digunakan secara bergantian. [15] Demikian pula, cedera otak termasuk dalam klasifikasi cedera sistem saraf pusat [16] dan neurotrauma.[17] Dalam literatur penelitian neuropsikologi, secara umum istilah “cedera otak traumatis” digunakan untuk merujuk pada cedera otak traumatis yang tidak menembus.
TBI biasanya diklasifikasikan berdasarkan tingkat keparahan, fitur anatomi cedera, dan mekanisme (kekuatan penyebab). [18] Klasifikasi terkait mekanisme membagi TBI menjadi cedera kepala tertutup dan tembus . [8] Cedera tertutup (juga disebut nonpenetrasi, atau tumpul) [12] terjadi ketika otak tidak terpapar. [13] Cidera kepala yang menembus, atau terbuka, terjadi ketika sebuah benda menembus tengkorak dan menghancurkan dura mater , membran terluar yang mengelilingi otak . [13]
Kerasnya
| GCS | PTA | LOC | |
|---|---|---|---|
| Ringan | 13–15 | <1 hari | 0–30 menit |
| Moderat | 9-12 | > 1 hingga <7 hari | > 30 mnt hingga <24 jam |
| Berat | 3–8 | > 7 hari | > 24 jam |
Cidera otak dapat diklasifikasikan ke dalam kategori ringan , sedang, dan berat. [18] The Glasgow Coma Scale (GCS), sistem yang paling umum digunakan untuk mengklasifikasi TBI keparahan, nilai seseorang tingkat kesadaran pada skala 3-15 berdasarkan verbal, reaksi motorik, dan membuka mata terhadap rangsangan. [20] Secara umum, disepakati bahwa TBI dengan GCS 13 atau lebih ringan, 9-12 moderat, dan 8 atau lebih rendah parah. [9] [14] [21] Sistem serupa ada untuk anak kecil. [14]Namun, sistem penilaian GCS memiliki kemampuan terbatas untuk memprediksi hasil. Karena itu, sistem klasifikasi lain seperti yang ditunjukkan pada tabel juga digunakan untuk membantu menentukan tingkat keparahan. Model saat ini dikembangkan oleh Departemen Pertahanan dan Departemen Urusan Veteran menggunakan ketiga kriteria GCS setelah resusitasi , durasi amnesia pasca-trauma (PTA), dan kehilangan kesadaran (LOC). [19] Ini juga telah diusulkan untuk menggunakan perubahan yang terlihat pada neuroimaging , seperti pembengkakan , lesi fokal, atau cedera difus sebagai metode klasifikasi. [8] Skala penilaianjuga ada untuk mengklasifikasikan keparahan TBI ringan, yang biasa disebut gegar otak ; ini menggunakan durasi LOC, PTA, dan gejala gegar otak lainnya. [22]
Fitur patologis
Artikel utama: Cedera otak fokus dan difusCT scan Penyebaran hematoma subdural (panah tunggal), pergeseran garis tengah (panah ganda)
Sistem juga ada untuk mengklasifikasikan TBI berdasarkan fitur patologisnya . [18] Lesi dapat bersifat ekstra-aksial, (terjadi di dalam tengkorak tetapi di luar otak) atau intra-aksial (terjadi di dalam jaringan otak). [23] Kerusakan dari TBI dapat menjadi fokus atau menyebar , terbatas pada area tertentu atau didistribusikan secara lebih umum, masing-masing. [24] Namun, kedua jenis cedera ini ada pada kasus tertentu. [24]
Cedera difus bermanifestasi dengan sedikit kerusakan nyata dalam studi neuroimaging, tetapi lesi dapat dilihat dengan teknik mikroskop post-mortem , [24] [25] dan pada awal 2000-an, para peneliti menemukan bahwa difusi tensor imaging (DTI), cara memproses MRI gambar yang menunjukkan saluran materi putih, adalah alat yang efektif untuk menampilkan tingkat cedera aksonal difus . [26] [27] Jenis cedera yang dianggap difus meliputi edema (pembengkakan) dan cedera aksonal difus, yang merupakan kerusakan luas pada akson termasuk saluran materi putih dan proyeksi ke korteks . [28] [29]Jenis cedera yang dianggap menyebar meliputi gegar otak dan cedera aksonal difus, kerusakan luas pada akson di daerah termasuk materi putih dan belahan otak . [28]
Cidera fokus sering menghasilkan gejala yang berkaitan dengan fungsi area yang rusak . [16] Penelitian menunjukkan bahwa area yang paling umum memiliki lesi fokus pada cedera otak traumatis yang tidak menembus adalah korteks orbitofrontal (permukaan bawah dari lobus frontal) dan lobus temporal anterior , area yang terlibat dalam perilaku sosial, regulasi emosi , penciuman, dan pengambilan keputusan, maka defisit sosial / emosional dan penilaian bersama mengikuti TBI sedang-berat. [30] [31] [32] [33] Gejala seperti hemiparesis atau aphasia juga dapat terjadi ketika daerah yang jarang terkena dampak seperti motorik.atau area bahasa, masing-masing, rusak. [34] [35]
Salah satu jenis cedera fokus, laserasi serebral , terjadi ketika jaringan dipotong atau robek. [36] Robekan seperti itu biasa terjadi pada korteks orbitofrontal khususnya, karena tonjolan tulang pada punggung tengkorak bagian dalam di atas mata. [30] Pada cedera serupa, memar otak (memar jaringan otak), darah bercampur di antara jaringan. [21] Sebaliknya, perdarahan intrakranial melibatkan pendarahan yang tidak tercampur dengan jaringan. [36]
Hematoma, juga lesi fokus, adalah kumpulan darah di dalam atau di sekitar otak yang dapat disebabkan oleh pendarahan. [9] Perdarahan intraserebral , dengan perdarahan di jaringan otak itu sendiri, adalah lesi intra-aksial. Lesi ekstra aksial termasuk hematoma epidural , hematoma subdural , perdarahan subaraknoid , dan perdarahan intraventrikular . [37] Hematoma epidural melibatkan pendarahan ke area antara tengkorak dan dura mater , bagian terluar dari tiga membran yang mengelilingi otak. [9] Pada hematoma subdural, perdarahan terjadi antara dura dan mater arachnoid .[21] Perdarahan subaraknoid melibatkan pendarahan ke dalam ruang antara membran arachnoid dan pia mater . [21] Perdarahan intraventrikular terjadi ketika ada perdarahan di ventrikel . [37]
Tanda dan gejala
Ukuran pupil yang tidak merata berpotensi menandakan cedera otak yang serius. [38]
Gejalanya tergantung pada jenis TBI (difus atau fokal) dan bagian otak yang terpengaruh. [39] Ketidaksadaran cenderung bertahan lebih lama bagi orang yang mengalami cedera di sisi kiri otak daripada orang yang mengalami cedera di sisi kanan. [13] Gejala juga tergantung pada keparahan cedera. Dengan TBI ringan, pasien dapat tetap sadar atau kehilangan kesadaran selama beberapa detik atau menit. [40] Gejala lain TBI ringan termasuk sakit kepala, muntah, mual, kurangnya koordinasi motorik , pusing, kesulitan menyeimbangkan, [41] sakit kepala ringan, pandangan kabur atau mata lelah, dering di telinga , rasa tidak enak di mulut, kelelahan atau lesu, , dan perubahan pola tidur.[40] Gejala kognitif dan emosional termasuk perubahan perilaku atau suasana hati, kebingungan, dan masalah dengan memori, konsentrasi, perhatian, atau pemikiran. [40] Gejala TBI ringan juga dapat terjadi pada cedera sedang dan berat. [40]
Seseorang dengan TBI sedang atau berat dapat mengalami sakit kepala yang tidak kunjung sembuh, muntah atau mual, kejang-kejang, ketidakmampuan untuk bangun, pelebaran satu atau kedua pupil, bicara cadel, aphasia (kesulitan mencari kata), disarthria ( kelemahan otot yang menyebabkan gangguan bicara), kelemahan atau mati rasa pada anggota gerak, kehilangan koordinasi, kebingungan, gelisah, atau gelisah. [40] Gejala umum jangka panjang dari TBI sedang hingga berat adalah perubahan dalam perilaku sosial yang tepat, defisit dalam penilaian sosial, dan perubahan kognitif, terutama masalah dengan perhatian berkelanjutan, kecepatan pemrosesan, dan fungsi eksekutif.
Cedera difus bermanifestasi dengan sedikit kerusakan nyata dalam studi neuroimaging, tetapi lesi dapat dilihat dengan teknik mikroskop post-mortem , [24] [25] dan pada awal 2000-an, para peneliti menemukan bahwa difusi tensor imaging (DTI), cara memproses MRI gambar yang menunjukkan saluran materi putih, adalah alat yang efektif untuk menampilkan tingkat cedera aksonal difus . [26] [27] Jenis cedera yang dianggap difus meliputi edema (pembengkakan) dan cedera aksonal difus, yang merupakan kerusakan luas pada akson termasuk saluran materi putih dan proyeksi ke korteks . [28] [29]Jenis cedera yang dianggap menyebar meliputi gegar otak dan cedera aksonal difus, kerusakan luas pada akson di daerah termasuk materi putih dan belahan otak . [28]
Cidera fokus sering menghasilkan gejala yang berkaitan dengan fungsi area yang rusak . [16] Penelitian menunjukkan bahwa area yang paling umum memiliki lesi fokus pada cedera otak traumatis yang tidak menembus adalah korteks orbitofrontal (permukaan bawah dari lobus frontal) dan lobus temporal anterior , area yang terlibat dalam perilaku sosial, regulasi emosi , penciuman, dan pengambilan keputusan, maka defisit sosial / emosional dan penilaian bersama mengikuti TBI sedang-berat. [30] [31] [32] [33] Gejala seperti hemiparesis atau aphasia juga dapat terjadi ketika daerah yang jarang terkena dampak seperti motorik.atau area bahasa, masing-masing, rusak. [34] [35]
Salah satu jenis cedera fokus, laserasi serebral , terjadi ketika jaringan dipotong atau robek. [36] Robekan seperti itu biasa terjadi pada korteks orbitofrontal khususnya, karena tonjolan tulang pada punggung tengkorak bagian dalam di atas mata. [30] Pada cedera serupa, memar otak (memar jaringan otak), darah bercampur di antara jaringan. [21] Sebaliknya, perdarahan intrakranial melibatkan pendarahan yang tidak tercampur dengan jaringan. [36]
Hematoma, juga lesi fokus, adalah kumpulan darah di dalam atau di sekitar otak yang dapat disebabkan oleh pendarahan. [9] Perdarahan intraserebral , dengan perdarahan di jaringan otak itu sendiri, adalah lesi intra-aksial. Lesi ekstra aksial termasuk hematoma epidural , hematoma subdural , perdarahan subaraknoid , dan perdarahan intraventrikular . [37] Hematoma epidural melibatkan pendarahan ke area antara tengkorak dan dura mater , bagian terluar dari tiga membran yang mengelilingi otak. [9] Pada hematoma subdural, perdarahan terjadi antara dura dan mater arachnoid .[21] Perdarahan subaraknoid melibatkan pendarahan ke dalam ruang antara membran arachnoid dan pia mater . [21] Perdarahan intraventrikular terjadi ketika ada perdarahan di ventrikel . [37]
Tanda dan gejala
Ukuran pupil yang tidak merata berpotensi menandakan cedera otak yang serius. [38]
Gejalanya tergantung pada jenis TBI (difus atau fokal) dan bagian otak yang terpengaruh. [39] Ketidaksadaran cenderung bertahan lebih lama bagi orang yang mengalami cedera di sisi kiri otak daripada orang yang mengalami cedera di sisi kanan. [13] Gejala juga tergantung pada keparahan cedera. Dengan TBI ringan, pasien dapat tetap sadar atau kehilangan kesadaran selama beberapa detik atau menit. [40] Gejala lain TBI ringan termasuk sakit kepala, muntah, mual, kurangnya koordinasi motorik , pusing, kesulitan menyeimbangkan, [41] sakit kepala ringan, pandangan kabur atau mata lelah, dering di telinga , rasa tidak enak di mulut, kelelahan atau lesu, , dan perubahan pola tidur.[40] Gejala kognitif dan emosional termasuk perubahan perilaku atau suasana hati, kebingungan, dan masalah dengan memori, konsentrasi, perhatian, atau pemikiran. [40] Gejala TBI ringan juga dapat terjadi pada cedera sedang dan berat. [40]
Seseorang dengan TBI sedang atau berat dapat mengalami sakit kepala yang tidak kunjung sembuh, muntah atau mual, kejang-kejang, ketidakmampuan untuk bangun, pelebaran satu atau kedua pupil, bicara cadel, aphasia (kesulitan mencari kata), disarthria ( kelemahan otot yang menyebabkan gangguan bicara), kelemahan atau mati rasa pada anggota gerak, kehilangan koordinasi, kebingungan, gelisah, atau gelisah. [40] Gejala umum jangka panjang dari TBI sedang hingga berat adalah perubahan dalam perilaku sosial yang tepat, defisit dalam penilaian sosial, dan perubahan kognitif, terutama masalah dengan perhatian berkelanjutan, kecepatan pemrosesan, dan fungsi eksekutif. [33] [42] [43] [44] [45] Alexithymia, kekurangan dalam mengidentifikasi, memahami, memproses, dan menggambarkan emosi terjadi pada 60,9% individu dengan TBI. [46] Defisit kognitif dan sosial memiliki konsekuensi jangka panjang untuk kehidupan sehari-hari orang dengan TBI sedang hingga berat, tetapi dapat diperbaiki dengan rehabilitasi yang tepat. [45] [47] [48] [49]
Ketika tekanan di dalam tengkorak ( tekanan intrakranial , disingkat ICP) naik terlalu tinggi, itu bisa mematikan. [50] Tanda-tanda peningkatan ICP meliputi penurunan tingkat kesadaran , kelumpuhan atau kelemahan pada satu sisi tubuh, dan pupil yang pupil , yang gagal mengerut sebagai respons terhadap cahaya atau lambat untuk melakukannya. [50] Tiga serangkai Cushing , detak jantung yang lambat dengan tekanan darah tinggi dan depresi pernapasan adalah manifestasi klasik dari peningkatan ICP secara signifikan. [9] Anisocoria , ukuran pupil yang tidak sama, adalah tanda lain dari TBI yang serius. [38] Postur abnormal , posisi karakteristik anggota badan yang disebabkan oleh cedera difus yang parah atau ICP tinggi, adalah tanda yang tidak menyenangkan. [9]
Anak-anak kecil dengan TBI sedang hingga parah mungkin memiliki beberapa gejala ini tetapi mengalami kesulitan dalam mengomunikasikannya. [51] Tanda-tanda lain yang terlihat pada anak-anak kecil termasuk menangis terus-menerus, ketidakmampuan untuk dihibur, lesu, penolakan untuk menyusui atau makan, [51] dan lekas marah. [9]
Penyebab
Penyebab TBI paling umum di AS termasuk kekerasan, kecelakaan transportasi, konstruksi, dan olahraga. [41] [52] Sepeda motor adalah penyebab utama, semakin penting di negara-negara berkembang karena penyebab lainnya berkurang. [53] Perkiraan bahwa antara 1,6 dan 3,8 juta cedera otak traumatis setiap tahun adalah akibat dari kegiatan olahraga dan rekreasi di AS. [54] Pada anak berusia dua hingga empat tahun, jatuh adalah penyebab TBI yang paling umum, sementara pada anak yang lebih besar kecelakaan lalu lintas bersaing dengan kejatuhan untuk posisi ini. [55] TBI adalah cedera paling umum ketiga akibat pelecehan anak . [56]Pelanggaran menyebabkan 19% kasus trauma otak anak, dan angka kematian lebih tinggi di antara kasus-kasus ini. [57] Meskipun pria dua kali lebih mungkin memiliki TBI. Kekerasan dalam rumah tangga adalah penyebab TBI lainnya, [58] seperti halnya kecelakaan kerja dan industri. [59] Senjata api [13] dan ledakan luka-luka akibat ledakan [60] adalah penyebab lain dari TBI, yang merupakan penyebab utama kematian dan kecacatan di zona perang. [61] Menurut Perwakilan Bill Pascrell (Demokrat, NJ), TBI adalah “cedera tanda tangan dari perang di Irak dan Afghanistan.” [62]Ada teknologi yang menjanjikan yang disebut biofeedback EEG yang dipandu basis data aktivasi, yang telah didokumentasikan untuk mengembalikan kemampuan memori pendengaran TBI hingga di atas kinerja kelompok kontrol [63] [64]
Mekanisme
Kekuatan fisik
Kerutan otak dalam tengkorak dapat menjelaskan fenomena kudeta. [65]
Jenis, arah, intensitas, dan durasi kekuatan semua berkontribusi pada karakteristik dan keparahan TBI. [8] Pasukan yang dapat berkontribusi pada TBI termasuk kekuatan sudut, rotasi , geser , dan translasi . [36]
Bahkan tanpa adanya dampak, akselerasi atau perlambatan kepala yang signifikan dapat menyebabkan TBI; namun dalam banyak kasus kombinasi dampak dan akselerasi mungkin yang harus disalahkan. [36] Kekuatan yang melibatkan kepala menabrak atau dipukul oleh sesuatu, disebut kontak atau pemuatan benturan , adalah penyebab sebagian besar cedera fokus, dan pergerakan otak di dalam tengkorak, disebut pembebanan non – kontak atau inersia , biasanya menyebabkan cedera difus. [18] Guncangan hebat dari bayi yang menyebabkan sindrom bayi terguncang umumnya bermanifestasi sebagai cedera difus. [66] Dalam pemuatan benturan, gaya mengirim gelombang kejutmelalui tengkorak dan otak, mengakibatkan kerusakan jaringan. [36] Gelombang kejut yang disebabkan oleh luka tembus juga dapat menghancurkan jaringan di sepanjang jalur proyektil, menambah kerusakan yang disebabkan oleh rudal itu sendiri. [21]
Kerusakan dapat terjadi secara langsung di bawah lokasi dampak, atau mungkin terjadi di sisi yang berlawanan dengan dampak ( masing-masing kudeta dan cedera contrecoup ). [65] Saat benda bergerak memengaruhi kepala stasioner, cedera kudeta adalah tipikal,
hematoma subdural , perdarahan subaraknoid , dan perdarahan intraventrikular . [37] Hematoma epidural melibatkan pendarahan ke area antara tengkorak dan dura mater , bagian terluar dari tiga membran yang mengelilingi otak. [9] Pada hematoma subdural, perdarahan terjadi antara dura dan mater arachnoid .[21] Perdarahan subaraknoid melibatkan pendarahan ke dalam ruang antara membran arachnoid dan pia mater . [21] Perdarahan intraventrikular terjadi ketika ada perdarahan di ventrikel . [37]
Tanda dan gejala
Ukuran pupil yang tidak merata berpotensi menandakan cedera otak yang serius. [38]
Gejalanya tergantung pada jenis TBI (difus atau fokal) dan bagian otak yang terpengaruh. [39] Ketidaksadaran cenderung bertahan lebih lama bagi orang yang mengalami cedera di sisi kiri otak daripada orang yang mengalami cedera di sisi kanan. [13] Gejala juga tergantung pada keparahan cedera. Dengan TBI ringan, pasien dapat tetap sadar atau kehilangan kesadaran selama beberapa detik atau menit. [40] Gejala lain TBI ringan termasuk sakit kepala, muntah, mual, kurangnya koordinasi motorik , pusing, kesulitan menyeimbangkan, [41] sakit kepala ringan, pandangan kabur atau mata lelah, dering di telinga , rasa tidak enak di mulut, kelelahan atau lesu, , dan perubahan pola tidur.[40] Gejala kognitif dan emosional termasuk perubahan perilaku atau suasana hati, kebingungan, dan masalah dengan memori, konsentrasi, perhatian, atau pemikiran. [40] Gejala TBI ringan juga dapat terjadi pada cedera sedang dan berat. [40]
Seseorang dengan TBI sedang atau berat dapat mengalami sakit kepala yang tidak kunjung sembuh, muntah atau mual, kejang-kejang, ketidakmampuan untuk bangun, pelebaran satu atau kedua pupil, bicara cadel, aphasia (kesulitan mencari kata), disarthria ( kelemahan otot yang menyebabkan gangguan bicara), kelemahan atau mati rasa pada anggota gerak, kehilangan koordinasi, kebingungan, gelisah, atau gelisah. [40] Gejala umum jangka panjang dari TBI sedang hingga berat adalah perubahan dalam perilaku sosial yang tepat, defisit dalam penilaian sosial, dan perubahan kognitif, terutama masalah dengan perhatian berkelanjutan, kecepatan pemrosesan, dan fungsi eksekutif. [33] [42] [43] [44] [45] Alexithymia, kekurangan dalam mengidentifikasi, memahami, memproses, dan menggambarkan emosi terjadi pada 60,9% individu dengan TBI. [46] Defisit kognitif dan sosial memiliki konsekuensi jangka panjang untuk kehidupan sehari-hari orang dengan TBI sedang hingga berat, tetapi dapat diperbaiki dengan rehabilitasi yang tepat. [45] [47] [48] [49]
Ketika tekanan di dalam tengkorak ( tekanan intrakranial , disingkat ICP) naik terlalu tinggi, itu bisa mematikan. [50] Tanda-tanda peningkatan ICP meliputi penurunan tingkat kesadaran , kelumpuhan atau kelemahan pada satu sisi tubuh, dan pupil yang pupil , yang gagal mengerut sebagai respons terhadap cahaya atau lambat untuk melakukannya. [50] Tiga serangkai Cushing , detak jantung yang lambat dengan tekanan darah tinggi dan depresi pernapasan adalah manifestasi klasik dari peningkatan ICP secara signifikan. [9] Anisocoria , ukuran pupil yang tidak sama, adalah tanda lain dari TBI yang serius. [38] Postur abnormal , posisi karakteristik anggota badan yang disebabkan oleh cedera difus yang parah atau ICP tinggi, adalah tanda yang tidak menyenangkan. [9]
Anak-anak kecil dengan TBI sedang hingga parah mungkin memiliki beberapa gejala ini tetapi mengalami kesulitan dalam mengomunikasikannya. [51] Tanda-tanda lain yang terlihat pada anak-anak kecil termasuk menangis terus-menerus, ketidakmampuan untuk dihibur, lesu, penolakan untuk menyusui atau makan, [51] dan lekas marah. [9]
Penyebab
Penyebab TBI paling umum di AS termasuk kekerasan, kecelakaan transportasi, konstruksi, dan olahraga. [41] [52] Sepeda motor adalah penyebab utama, semakin penting di negara-negara berkembang karena penyebab lainnya berkurang. [53] Perkiraan bahwa antara 1,6 dan 3,8 juta cedera otak traumatis setiap tahun adalah akibat dari kegiatan olahraga dan rekreasi di AS. [54] Pada anak berusia dua hingga empat tahun, jatuh adalah penyebab TBI yang paling umum, sementara pada anak yang lebih besar kecelakaan lalu lintas bersaing dengan kejatuhan untuk posisi ini. [55] TBI adalah cedera paling umum ketiga akibat pelecehan anak . [56]Pelanggaran menyebabkan 19% kasus trauma otak anak, dan angka kematian lebih tinggi di antara kasus-kasus ini. [57] Meskipun pria dua kali lebih mungkin memiliki TBI. Kekerasan dalam rumah tangga adalah penyebab TBI lainnya, [58] seperti halnya kecelakaan kerja dan industri. [59] Senjata api [13] dan ledakan luka-luka akibat ledakan [60] adalah penyebab lain dari TBI, yang merupakan penyebab utama kematian dan kecacatan di zona perang. [61] Menurut Perwakilan Bill Pascrell (Demokrat, NJ), TBI adalah “cedera tanda tangan dari perang di Irak dan Afghanistan.” [62]Ada teknologi yang menjanjikan yang disebut biofeedback EEG yang dipandu basis data aktivasi, yang telah didokumentasikan untuk mengembalikan kemampuan memori pendengaran TBI hingga di atas kinerja kelompok kontrol [63] [64]
Mekanisme
Kekuatan fisik
Kerutan otak dalam tengkorak dapat menjelaskan fenomena kudeta. [65]
Jenis, arah, intensitas, dan durasi kekuatan semua berkontribusi pada karakteristik dan keparahan TBI. [8] Pasukan yang dapat berkontribusi pada TBI termasuk kekuatan sudut, rotasi , geser , dan translasi . [36]
Bahkan tanpa adanya dampak, akselerasi atau perlambatan kepala yang signifikan dapat menyebabkan TBI; namun dalam banyak kasus kombinasi dampak dan akselerasi mungkin yang harus disalahkan. [36] Kekuatan yang melibatkan kepala menabrak atau dipukul oleh sesuatu, disebut kontak atau pemuatan benturan , adalah penyebab sebagian besar cedera fokus, dan pergerakan otak di dalam tengkorak, disebut pembebanan non – kontak atau inersia , biasanya menyebabkan cedera difus. [18] Guncangan hebat dari bayi yang menyebabkan sindrom bayi terguncang umumnya bermanifestasi sebagai cedera difus. [66] Dalam pemuatan benturan, gaya mengirim gelombang kejutmelalui tengkorak dan otak, mengakibatkan kerusakan jaringan. [36] Gelombang kejut yang disebabkan oleh luka tembus juga dapat menghancurkan jaringan di sepanjang jalur proyektil, menambah kerusakan yang disebabkan oleh rudal itu sendiri. [21]
Kerusakan dapat terjadi secara langsung di bawah lokasi dampak, atau mungkin terjadi di sisi yang berlawanan dengan dampak ( masing-masing kudeta dan cedera contrecoup ). [65] Saat benda bergerak memengaruhi kepala stasioner, cedera kudeta adalah tipikal, [67] sementara cedera kontrap biasanya terjadi ketika kepala bergerak menyerang benda stasioner. [68]
Cedera primer dan sekunder
Pemindaian MRI menunjukkan kerusakan karena herniasi otak setelah TBI [2]Artikel utama: Cedera otak primer dan sekunder
Sebagian besar orang yang terbunuh oleh trauma otak tidak langsung meninggal, melainkan beberapa hari hingga beberapa minggu setelah kejadian; [69] daripada membaik setelah dirawat di rumah sakit, sekitar 40% pasien TBI memburuk. [70] Cedera otak primer (kerusakan yang terjadi pada saat trauma ketika jaringan dan pembuluh darah diregangkan, dikompresi, dan disobek) tidak memadai untuk menjelaskan kemunduran ini; melainkan disebabkan oleh cedera sekunder, serangkaian proses seluler dan kaskade biokimiawi yang kompleks yang terjadi dalam beberapa menit hingga beberapa hari setelah trauma. [71] Proses sekunder ini dapat secara dramatis memperburuk kerusakan yang disebabkan oleh cedera primer [61]dan merupakan jumlah terbesar kematian TBI yang terjadi di rumah sakit. [38]
Peristiwa cedera sekunder termasuk kerusakan sawar darah-otak , pelepasan faktor-faktor yang menyebabkan peradangan , radikal bebas yang berlebihan, pelepasan neurotransmitter glutamat ( eksitotoksisitas ) yang berlebihan , masuknya ion kalsium dan natrium ke dalam neuron , dan disfungsi mitokondria . [61] Akson yang terluka dalam materi putih otak dapat terpisah dari tubuh selnya sebagai akibat dari cedera sekunder, [61] yang berpotensi membunuh neuron tersebut. Faktor lain dalam cedera sekunder adalah perubahan aliran darah ke otak ;iskemia (aliran darah tidak cukup); hipoksia serebral (kekurangan oksigen di otak); edema serebral (pembengkakan otak); dan peningkatan tekanan intrakranial (tekanan di dalam tengkorak). [72] Tekanan intrakranial dapat meningkat karena pembengkakan atau efek massa dari lesi, seperti perdarahan. [50] Akibatnya, tekanan perfusi otak (tekanan aliran darah di otak) berkurang; hasil iskemia . [38] [73] Ketika tekanan di dalam tengkorak naik terlalu tinggi, hal itu dapat menyebabkan kematian otak atau atau herniasi, di mana bagian otak diperas oleh struktur di tengkorak. [50] Bagian tengkorak yang sangat lemah yang rentan terhadap kerusakan yang menyebabkan hematoma ekstradural adalah pterion, yang terletak jauh di dalam arteri meningeal tengah, yang mudah rusak pada fraktur pterion . Karena pterion sangat lemah, jenis cedera ini dapat dengan mudah terjadi dan dapat menjadi sekunder karena trauma pada bagian lain dari tengkorak di mana gaya benturan menyebar ke pterion.
m pemuatan benturan, gaya mengirim gelombang kejutmelalui tengkorak dan otak, mengakibatkan kerusakan jaringan. [36] Gelombang kejut yang disebabkan oleh luka tembus juga dapat menghancurkan jaringan di sepanjang jalur proyektil, menambah kerusakan yang disebabkan oleh rudal itu sendiri. [21]
Kerusakan dapat terjadi secara langsung di bawah lokasi dampak, atau mungkin terjadi di sisi yang berlawanan dengan dampak ( masing-masing kudeta dan cedera contrecoup ). [65] Saat benda bergerak memengaruhi kepala stasioner, cedera kudeta adalah tipikal, [67] sementara cedera kontrap biasanya terjadi ketika kepala bergerak menyerang benda stasioner. [68]
Cedera primer dan sekunder
Pemindaian MRI menunjukkan kerusakan karena herniasi otak setelah TBI [2]Artikel utama: Cedera otak primer dan sekunder
Sebagian besar orang yang terbunuh oleh trauma otak tidak langsung meninggal, melainkan beberapa hari hingga beberapa minggu setelah kejadian; [69] daripada membaik setelah dirawat di rumah sakit, sekitar 40% pasien TBI memburuk. [70] Cedera otak primer (kerusakan yang terjadi pada saat trauma ketika jaringan dan pembuluh darah diregangkan, dikompresi, dan disobek) tidak memadai untuk menjelaskan kemunduran ini; melainkan disebabkan oleh cedera sekunder, serangkaian proses seluler dan kaskade biokimiawi yang kompleks yang terjadi dalam beberapa menit hingga beberapa hari setelah trauma. [71] Proses sekunder ini dapat secara dramatis memperburuk kerusakan yang disebabkan oleh cedera primer [61]dan merupakan jumlah terbesar kematian TBI yang terjadi di rumah sakit. [38]
Peristiwa cedera sekunder termasuk kerusakan sawar darah-otak , pelepasan faktor-faktor yang menyebabkan peradangan , radikal bebas yang berlebihan, pelepasan neurotransmitter glutamat ( eksitotoksisitas ) yang berlebihan , masuknya ion kalsium dan natrium ke dalam neuron , dan disfungsi mitokondria . [61] Akson yang terluka dalam materi putih otak dapat terpisah dari tubuh selnya sebagai akibat dari cedera sekunder, [61] yang berpotensi membunuh neuron tersebut. Faktor lain dalam cedera sekunder adalah perubahan aliran darah ke otak ;iskemia (aliran darah tidak cukup); hipoksia serebral (kekurangan oksigen di otak); edema serebral (pembengkakan otak); dan peningkatan tekanan intrakranial (tekanan di dalam tengkorak). [72] Tekanan intrakranial dapat meningkat karena pembengkakan atau efek massa dari lesi, seperti perdarahan. [50] Akibatnya, tekanan perfusi otak (tekanan aliran darah di otak) berkurang; hasil iskemia . [38] [73] Ketika tekanan di dalam tengkorak naik terlalu tinggi, hal itu dapat menyebabkan kematian otak atau herniasi, di mana bagian otak diperas oleh struktur di tengkorak. [50] Bagian tengkorak yang sangat lemah yang rentan terhadap kerusakan yang menyebabkan hematoma ekstradural adalah pterion, yang terletak jauh di dalam arteri meningeal tengah, yang mudah rusak pada fraktur pterion . Karena pterion sangat lemah, jenis cedera ini dapat dengan mudah terjadi dan dapat menjadi sekunder karena trauma pada bagian lain dari tengkorak di mana gaya benturan menyebar ke pterion.
Diagnosa
CT scan menunjukkan hematoma epidural (panah)
Diagnosis diduga berdasarkan keadaan lesi dan bukti klinis, yang paling menonjol adalah pemeriksaan neurologis , misalnya memeriksa apakah pupil mengerut secara normal sebagai respons terhadap cahaya dan menetapkan Skor Koma Glasgow. [21] Neuroimaging membantu menentukan diagnosis dan prognosis serta menentukan perawatan apa yang akan diberikan. [74] DSM-5 dapat digunakan untuk mendiagnosis TBI dan gejala sisa kejiwaannya. [75] [76] [77]
Tes radiologis yang disukai dalam pengaturan darurat adalah computed tomography (CT): itu cepat, akurat, dan tersedia secara luas. [78] Pemindaian CT tindak lanjut dapat dilakukan kemudian untuk menentukan apakah cedera telah berkembang. [8]
Magnetic resonance imaging (MRI) dapat menunjukkan lebih detail daripada CT, dan dapat menambahkan informasi tentang hasil yang diharapkan dalam jangka panjang. [21] Ini lebih berguna daripada CT untuk mendeteksi karakteristik cedera seperti cedera aksonal difus dalam jangka panjang. [8] Namun, MRI tidak digunakan dalam pengaturan darurat karena alasan termasuk ketidakefisienan relatif dalam mendeteksi perdarahan dan fraktur, akuisisi gambar yang panjang, tidak dapat diaksesnya pasien dalam mesin, dan ketidakcocokan dengan barang logam yang digunakan dalam perawatan darurat. . [21] Varian MRI sejak 2012 adalah pelacakan serat definisi tinggi (HDFT). [79]
Teknik lain dapat digunakan untuk mengkonfirmasi diagnosis tertentu. Sinar-X masih digunakan untuk trauma kepala, tetapi bukti menunjukkan bahwa itu tidak berguna; cedera kepala sangat ringan sehingga tidak perlu pencitraan atau cukup parah untuk mendapatkan CT yang lebih akurat. [78] Angiografi dapat digunakan untuk mendeteksi patologi pembuluh darah ketika faktor-faktor risiko seperti trauma kepala tembus terlibat. [8] Pencitraan fungsional dapat mengukur aliran atau metabolisme darah otak, menyimpulkan aktivitas neuron di daerah tertentu dan berpotensi membantu memprediksi hasil. [80] Elektroensefalografi dan doppler transkranialdapat juga digunakan. Ukuran fisik yang paling sensitif hingga saat ini adalah EEG kuantitatif, yang telah mendokumentasikan kemampuan 80% hingga 100% dalam membedakan antara subyek normal dan traumatis yang cedera otak. [81] [82]
Penilaian neuropsikologis dapat dilakukan untuk mengevaluasi sekuele kognitif jangka panjang dan untuk membantu dalam perencanaan rehabilitasi . [74] Instrumen berkisar dari tindakan singkat fungsi mental umum hingga baterai lengkap yang dibentuk dari berbagai tes khusus domain .
Pencegahan
Peralatan olahraga pelindung seperti helm dapat membantu melindungi atlet dari cedera kepala.
Karena penyebab utama TBI adalah kecelakaan kendaraan, pencegahannya atau perbaikan konsekuensinya dapat mengurangi insiden dan gravitasi TBI. Dalam kecelakaan, kerusakan dapat dikurangi dengan menggunakan sabuk pengaman, kursi keselamatan anak [54] dan helm sepeda motor, [83] dan keberadaan roll bar dan kantung udara. [36] Program pendidikan ada untuk menurunkan jumlah crash. [74] Selain itu, perubahan terhadap kebijakan publik dan undang-undang keselamatan dapat dilakukan; ini termasuk batas kecepatan, sabuk pengaman dan hukum helm, dan praktik rekayasa jalan. [61]
Perubahan praktik umum dalam olahraga juga telah dibahas. Peningkatan penggunaan helm dapat mengurangi kejadian TBI. [61] Karena kemungkinan bahwa berulang kali “menyundul” bola yang melatih sepak bola dapat menyebabkan cedera otak kumulatif, ide untuk memperkenalkan tutup kepala pelindung untuk pemain telah diusulkan. [84] Desain peralatan yang ditingkatkan dapat meningkatkan keselamatan; bola yang lebih lembut mengurangi risiko cedera kepala. [85] Aturan melawan jenis kontak berbahaya, seperti “tombak tackling” di sepak bola Amerika , ketika satu pemain menangani kepala yang lain terlebih dahulu, juga dapat mengurangi tingkat cedera kepala. [85]
Falls dapat dihindari dengan memasang grab bar di kamar mandi dan pegangan tangan di tangga; menghilangkan bahaya tersandung seperti melempar karpet; atau memasang pelindung jendela dan gerbang keselamatan di bagian atas dan bawah tangga di sekitar anak kecil. [54] Taman bermain dengan permukaan yang menyerap goncangan seperti mulsa atau pasir juga mencegah cedera kepala. [54] Pencegahan kekerasan terhadap anak adalah taktik lain; Ada program untuk mencegah sindrom bayi terguncang dengan mendidik tentang bahaya mengguncang anak-anak. [57] Keamanan senjata, termasuk menjaga senjata tetap tidak muat dan terkunci, adalah langkah pencegahan lainnya. [86]Studi tentang pengaruh undang-undang yang bertujuan untuk mengontrol akses ke senjata di Amerika Serikat tidak cukup untuk menentukan efektivitasnya mencegah jumlah kematian atau cedera. [87]
Penelitian klinis dan laboratorium terbaru oleh ahli bedah saraf Julian Bailes, MD, dan rekan-rekannya dari West Virginia University, telah menghasilkan makalah yang menunjukkan bahwa suplementasi makanan dengan omega-3 DHA menawarkan perlindungan terhadap kerusakan otak biokimia yang terjadi setelah cedera traumatis. [88] Tikus yang diberikan DHA sebelum cedera otak yang diinduksi mengalami peningkatan yang lebih kecil dalam dua penanda kunci untuk kerusakan otak (APP dan caspase-3), dibandingkan dengan tikus yang tidak diberi DHA. [89] “Potensi DHA untuk memberikan manfaat profilaksis ke otak terhadap cedera traumatis tampak menjanjikan dan membutuhkan penyelidikan lebih lanjut. Konsep penting dari suplemen makanan sehari-hari dengan DHA, sehingga mereka yang berisiko signifikan dapat dimuat untuk memberikan perlindungan terhadap efek akut TBI, memiliki implikasi kesehatan masyarakat yang luar biasa. ” [90]
Lebih lanjut, asetilsistein telah dikonfirmasi, dalam uji coba terkontrol plasebo double-blind baru-baru ini yang dilakukan oleh militer AS, untuk mengurangi efek ledakan otak ringan yang disebabkan oleh trauma dan cedera neurologis pada tentara. [91] Beberapa penelitian pada hewan juga menunjukkan kemanjurannya dalam mengurangi kerusakan yang terkait dengan otak traumatis moderat atau cedera tulang belakang, dan juga cedera otak yang disebabkan iskemia. Secara khusus, telah ditunjukkan melalui beberapa penelitian untuk secara signifikan mengurangi kehilangan neuron dan untuk meningkatkan hasil kognitif dan neurologis yang terkait dengan peristiwa traumatis ini. Acetylcysteine telah aman digunakan untuk mengobati overdosis parasetamol selama lebih dari empat puluh tahun dan banyak digunakan dalam pengobatan darurat.
akan singkat fungsi mental umum hingga baterai lengkap yang dibentuk dari berbagai tes khusus domain .
Pencegahan
Peralatan olahraga pelindung seperti helm dapat membantu melindungi atlet dari cedera kepala.
Karena penyebab utama TBI adalah kecelakaan kendaraan, pencegahannya atau perbaikan konsekuensinya dapat mengurangi insiden dan gravitasi TBI. Dalam kecelakaan, kerusakan dapat dikurangi dengan menggunakan sabuk pengaman, kursi keselamatan anak [54] dan helm sepeda motor, [83] dan keberadaan roll bar dan kantung udara. [36] Program pendidikan ada untuk menurunkan jumlah crash. [74] Selain itu, perubahan terhadap kebijakan publik dan undang-undang keselamatan dapat dilakukan; ini termasuk batas kecepatan, sabuk pengaman dan hukum helm, dan praktik rekayasa jalan. [61]
Perubahan praktik umum dalam olahraga juga telah dibahas. Peningkatan penggunaan helm dapat mengurangi kejadian TBI. [61] Karena kemungkinan bahwa berulang kali “menyundul” bola yang melatih sepak bola dapat menyebabkan cedera otak kumulatif, ide untuk memperkenalkan tutup kepala pelindung untuk pemain telah diusulkan. [84] Desain peralatan yang ditingkatkan dapat meningkatkan keselamatan; bola yang lebih lembut mengurangi risiko cedera kepala. [85] Aturan melawan jenis kontak berbahaya, seperti “tombak tackling” di sepak bola Amerika , ketika satu pemain menangani kepala yang lain terlebih dahulu, juga dapat mengurangi tingkat cedera kepala. [85]
Falls dapat dihindari dengan memasang grab bar di kamar mandi dan pegangan tangan di tangga; menghilangkan bahaya tersandung seperti melempar karpet; atau memasang pelindung jendela dan gerbang keselamatan di bagian atas dan bawah tangga di sekitar anak kecil. [54] Taman bermain dengan permukaan yang menyerap goncangan seperti mulsa atau pasir juga mencegah cedera kepala. [54] Pencegahan kekerasan terhadap anak adalah taktik lain; Ada program untuk mencegah sindrom bayi terguncang dengan mendidik tentang bahaya mengguncang anak-anak. [57] Keamanan senjata, termasuk menjaga senjata tetap tidak muat dan terkunci, adalah langkah pencegahan lainnya. [86]Studi tentang pengaruh undang-undang yang bertujuan untuk mengontrol akses ke senjata di Amerika Serikat tidak cukup untuk menentukan efektivitasnya mencegah jumlah kematian atau cedera. [87]
Penelitian klinis dan laboratorium terbaru oleh ahli bedah saraf Julian Bailes, MD, dan rekan-rekannya dari West Virginia University, telah menghasilkan makalah yang menunjukkan bahwa suplementasi makanan dengan omega-3 DHA menawarkan perlindungan terhadap kerusakan otak biokimia yang terjadi setelah cedera traumatis. [88] Tikus yang diberikan DHA sebelum cedera otak yang diinduksi mengalami peningkatan yang lebih kecil dalam dua penanda kunci untuk kerusakan otak (APP dan caspase-3), dibandingkan dengan tikus yang tidak diberi DHA. [89] “Potensi DHA untuk memberikan manfaat profilaksis ke otak terhadap cedera traumatis tampak menjanjikan dan membutuhkan penyelidikan lebih lanjut. Konsep penting dari suplemen makanan sehari-hari dengan DHA, sehingga mereka yang berisiko signifikan dapat dimuat untuk memberikan perlindungan terhadap efek akut TBI, memiliki implikasi kesehatan masyarakat yang luar biasa. ” [90]
Lebih lanjut, asetilsistein telah dikonfirmasi, dalam uji coba terkontrol plasebo double-blind baru-baru ini yang dilakukan oleh militer AS, untuk mengurangi efek ledakan otak ringan yang disebabkan oleh trauma dan cedera neurologis pada tentara. [91] Beberapa penelitian pada hewan juga menunjukkan kemanjurannya dalam mengurangi kerusakan yang terkait dengan otak traumatis moderat atau cedera tulang belakang, dan juga cedera otak yang disebabkan iskemia. Secara khusus, telah ditunjukkan melalui beberapa penelitian untuk secara signifikan mengurangi kehilangan neuron dan untuk meningkatkan hasil kognitif dan neurologis yang terkait dengan peristiwa traumatis ini. Acetylcysteine telah aman digunakan untuk mengobati overdosis parasetamol selama lebih dari empat puluh tahun dan banyak digunakan dalam pengobatan darurat.
Pengobatan
Penting untuk memulai perawatan darurat dalam apa yang disebut ” jam emas ” setelah cedera. [92] Orang dengan cedera sedang hingga berat cenderung menerima perawatan di unit perawatan intensif diikuti oleh bangsal bedah saraf . [93] Perawatan tergantung pada tahap pemulihan pasien. Pada tahap akut, tujuan utama adalah untuk menstabilkan pasien dan fokus pada pencegahan cedera lebih lanjut. Ini dilakukan karena kerusakan awal yang disebabkan oleh trauma tidak dapat dibalik. [93] Rehabilitasi adalah perawatan utama untuk tahap pemulihan subakut dan kronis. [93] Pedoman klinis internasionaltelah diusulkan dengan tujuan memandu keputusan dalam pengobatan TBI, sebagaimana didefinisikan oleh pemeriksaan otoritatif bukti saat ini . [8]
Tahap akut
Asam traneksamat dalam waktu tiga jam setelah cedera kepala mengurangi risiko kematian. [94] Fasilitas tertentu dilengkapi untuk menangani TBI lebih baik daripada yang lain; langkah-langkah awal termasuk mengangkut pasien ke pusat perawatan yang tepat. [50] [95] Baik selama transportasi dan di rumah sakit, perhatian utama adalah memastikan pasokan oksigen yang tepat, mempertahankan aliran darah yang cukup ke otak, dan mengendalikan peningkatan tekanan intrakranial (ICP), [9] karena ICP tinggi merampas otak yang sangat dibutuhkan. aliran darah [96] dan dapat menyebabkan herniasi otak yang mematikan . Metode lain untuk mencegah kerusakan termasuk manajemen cedera lain dan pencegahan kejang .[21] [74] Beberapa data mendukung penggunaan terapi oksigen hiperbarik untuk meningkatkan hasil. [97] Penelitian lebih lanjut diperlukan untuk menentukan keefektifan dan kepentingan klinis dari posisi kepala pada sudut yang berbeda (penurunan ketinggian kepala tempat tidur) saat orang tersebut dirawat di ruang perawatan intensif. [98]
Neuroimaging sangat membantu tetapi tidak sempurna dalam mendeteksi peningkatan ICP. [99] Cara yang lebih akurat untuk mengukur ICP adalah menempatkan kateter ke dalam ventrikel otak , [38] yang memiliki manfaat tambahan untuk memungkinkan cairan serebrospinal mengalir, melepaskan tekanan di tengkorak. [38] Perawatan ICP yang meningkat mungkin sesederhana memiringkan tempat tidur seseorang dan meluruskan kepala untuk meningkatkan aliran darah melalui pembuluh darah leher. Obat penenang , analgesik dan agen paralitik sering digunakan. [50] Propofol dan midazol sama efektifnya sebagai obat penenang. [100]
Saline hipertonik dapat meningkatkan ICP dengan mengurangi jumlah air otak (pembengkakan), meskipun digunakan dengan hati-hati untuk menghindari ketidakseimbangan elektrolit atau gagal jantung. [8] [101] [102] Mannitol , diuretik osmotik , [8] tampaknya sama efektifnya dalam mengurangi ICP. [103] [104] [105] Beberapa masalah; Namun, telah diajukan mengenai beberapa studi yang dilakukan. [106] Diuretik , obat yang meningkatkan keluaran urin untuk mengurangi cairan berlebihan dalam sistem, dapat digunakan untuk mengobati tekanan intrakranial yang tinggi, tetapi dapat menyebabkan hipovolemia (volume darah yang tidak mencukupi). [38] Hiperventilasi (napas lebih besar dan / atau lebih cepat) mengurangi kadar karbon dioksida dan menyebabkan pembuluh darah mengerut; ini mengurangi aliran darah ke otak dan mengurangi ICP, [107] tetapi berpotensi menyebabkan iskemia [9] [38] [108] dan, karenanya, hanya digunakan dalam jangka pendek. [9]
Pemberian kortikosteroid dikaitkan dengan peningkatan risiko kematian, sehingga penggunaan rutin mereka tidak dianjurkan. [109] [110] Tidak ada bukti kuat bahwa intervensi farmasi berikut harus direkomendasikan untuk secara rutin mengobati TBI: magnesium , agonis monoaminergik dan dopamin , progesteron , aminosteroid , penghambat asam amino rangsang, antagonis beta-2 (bronkodilator), hemostatik , hemostatik dan obat antifibrinolitik . [100] [111] [112] [113] [114]
Intubasi endotrakeal dan ventilasi mekanis dapat digunakan untuk memastikan pasokan oksigen yang tepat dan memberikan jalan napas yang aman. [74] Hipotensi (tekanan darah rendah), yang berdampak buruk pada TBI, dapat dicegah dengan memberikan cairan intravena untuk mempertahankan tekanan darah normal. Gagal mempertahankan tekanan darah dapat menyebabkan aliran darah ke otak tidak memadai. [21] Tekanan darah dapat dijaga pada tingkat artifisial tinggi di bawah kondisi yang terkendali dengan infus norepinefrin atau obat serupa; ini membantu menjaga perfusi otak . [115] Suhu tubuh diatur dengan cermat karena peningkatan suhu meningkatkan suhu otakkebutuhan metabolisme , berpotensi menghilangkan nutrisi. [116] Kejang biasa terjadi. Meskipun dapat diobati dengan benzodiazepin , obat ini digunakan dengan hati-hati karena dapat menekan pernapasan dan menurunkan tekanan darah. [50] Obat anti-kejang hanya terbukti bermanfaat untuk mengurangi risiko kejang dini. [100] Fenitoin dan leviteracetam tampaknya memiliki tingkat efektivitas yang sama untuk mencegah kejang dini. [100] Orang dengan TBI lebih rentan terhadap efek samping dan dapat bereaksi negatif terhadap beberapa obat. [93]Selama pengobatan, pemantauan berlanjut untuk tanda-tanda kemunduran seperti penurunan tingkat kesadaran. [8] [9]
Cedera otak traumatis dapat menyebabkan berbagai komplikasi kebetulan yang serius yang mencakup aritmia jantung [117] dan edema paru neurogenik . [118] Kondisi ini harus dirawat dan distabilkan secara memadai sebagai bagian dari perawatan inti.
Pembedahan dapat dilakukan pada lesi massa atau untuk menghilangkan benda yang telah menembus otak. Lesi massa seperti kontusio atau hematoma yang menyebabkan efek massa yang signifikan ( pergeseran struktur intrakranial ) dianggap darurat dan diangkat melalui pembedahan. [21] Untuk hematoma intrakranial, darah yang terkumpul dapat dihilangkan menggunakan suction atau forceps atau mungkin mengambang dengan air.
Saline hipertonik dapat meningkatkan ICP dengan mengurangi jumlah air otak (pembengkakan), meskipun digunakan dengan hati-hati untuk menghindari ketidakseimbangan elektrolit atau gagal jantung. [8] [101] [102] Mannitol , diuretik osmotik , [8] tampaknya sama efektifnya dalam mengurangi ICP. [103] [104] [105] Beberapa masalah; Namun, telah diajukan mengenai beberapa studi yang dilakukan. [106] Diuretik , obat yang meningkatkan keluaran urin untuk mengurangi cairan berlebihan dalam sistem, dapat digunakan untuk mengobati tekanan intrakranial yang tinggi, tetapi dapat menyebabkan hipovolemia (volume darah yang tidak mencukupi). [38] Hiperventilasi (napas lebih besar dan / atau lebih cepat) mengurangi kadar karbon dioksida dan menyebabkan pembuluh darah mengerut; ini mengurangi aliran darah ke otak dan mengurangi ICP, [107] tetapi berpotensi menyebabkan iskemia [9] [38] [108] dan, karenanya, hanya digunakan dalam jangka pendek. [9]
Pemberian kortikosteroid dikaitkan dengan peningkatan risiko kematian, sehingga penggunaan rutin mereka tidak dianjurkan. [109] [110] Tidak ada bukti kuat bahwa intervensi farmasi berikut harus direkomendasikan untuk secara rutin mengobati TBI: magnesium , agonis monoaminergik dan dopamin , progesteron , aminosteroid , penghambat asam amino rangsang, antagonis beta-2 (bronkodilator), hemostatik , hemostatik dan obat antifibrinolitik . [100] [111] [112] [113] [114]
Intubasi endotrakeal dan ventilasi mekanis dapat digunakan untuk memastikan pasokan oksigen yang tepat dan memberikan jalan napas yang aman. [74] Hipotensi (tekanan darah rendah), yang berdampak buruk pada TBI, dapat dicegah dengan memberikan cairan intravena untuk mempertahankan tekanan darah normal. Gagal mempertahankan tekanan darah dapat menyebabkan aliran darah ke otak tidak memadai. [21] Tekanan darah dapat dijaga pada tingkat artifisial tinggi di bawah kondisi yang terkendali dengan infus norepinefrin atau obat serupa; ini membantu menjaga perfusi otak . [115] Suhu tubuh diatur dengan cermat karena peningkatan suhu meningkatkan suhu otakkebutuhan metabolisme , berpotensi menghilangkan nutrisi. [116] Kejang biasa terjadi. Meskipun dapat diobati dengan benzodiazepin , obat ini digunakan dengan hati-hati karena dapat menekan pernapasan dan menurunkan tekanan darah. [50] Obat anti-kejang hanya terbukti bermanfaat untuk mengurangi risiko kejang dini. [100] Fenitoin dan leviteracetam tampaknya memiliki tingkat efektivitas yang sama untuk mencegah kejang dini. [100] Orang dengan TBI lebih rentan terhadap efek samping dan dapat bereaksi negatif terhadap beberapa obat. [93]Selama pengobatan, pemantauan berlanjut untuk tanda-tanda kemunduran seperti penurunan tingkat kesadaran. [8] [9]
Cedera otak traumatis dapat menyebabkan berbagai komplikasi kebetulan yang serius yang mencakup aritmia jantung [117] dan edema paru neurogenik . [118] Kondisi ini harus dirawat dan distabilkan secara memadai sebagai bagian dari perawatan inti.
Pembedahan dapat dilakukan pada lesi massa atau untuk menghilangkan benda yang telah menembus otak. Lesi massa seperti kontusio atau hematoma yang menyebabkan efek massa yang signifikan ( pergeseran struktur intrakranial ) dianggap darurat dan diangkat melalui pembedahan. [21] Untuk hematoma intrakranial, darah yang terkumpul dapat dihilangkan menggunakan suction atau forceps atau mungkin mengambang dengan air. [21] Ahli bedah mencari pendarahan pembuluh darah dan berusaha mengendalikan perdarahan. [21] Dalam menembus cedera otak, jaringan yang rusak debrided secara pembedahan , dan kraniotomi mungkin diperlukan. [21]Craniotomy, di mana bagian dari tengkorak dihilangkan, mungkin diperlukan untuk menghilangkan potongan-potongan tengkorak yang retak atau benda-benda yang tertanam di otak. [119] Dekompresi kraniektomi (DC) dilakukan secara rutin dalam periode yang sangat singkat setelah TBI selama operasi untuk mengobati hematoma; bagian dari tengkorak dikeluarkan sementara (DC primer). [120] DC dilakukan berjam-jam atau berhari-hari setelah TBI untuk mengendalikan tekanan intrakranial tinggi (DC sekunder) belum terbukti meningkatkan hasil dalam beberapa percobaan dan mungkin berhubungan dengan efek samping yang parah. [8] [120]
Tahap kronis
Terapi fisik biasanya termasuk latihan kekuatan otot.
Setelah stabil secara medis, orang dapat dipindahkan ke unit rehabilitasi subakut dari pusat medis atau ke rumah sakit rehabilitasi independen . [93] Rehabilitasi bertujuan untuk meningkatkan fungsi independen di rumah dan di masyarakat, dan untuk membantu beradaptasi dengan disabilitas. [93] Rehabilitasi telah menunjukkan efektivitas umumnya ketika dilakukan oleh tim profesional kesehatan yang berspesialisasi dalam trauma kepala. [121] Adapun orang dengan defisit neurologis, pendekatan multidisiplin adalah kunci untuk mengoptimalkan hasil. Fisioterapi atau ahli sarafcenderung menjadi staf medis utama yang terlibat, tetapi tergantung pada orang tersebut, dokter dari spesialisasi medis lainnya juga dapat membantu. Profesi kesehatan sekutu seperti fisioterapi , terapi wicara dan bahasa , terapi rehabilitasi kognitif , dan terapi okupasi akan sangat penting untuk menilai fungsi dan merancang kegiatan rehabilitasi untuk setiap orang. [122] Perawatan gejala neuropsikiatri seperti tekanan emosional dan depresi klinis dapat melibatkan profesional kesehatan mental seperti terapis , psikolog , dan psikiater , sementaraahli saraf dapat membantu mengevaluasi dan mengelola defisit kognitif . [93] [123] Pekerja sosial, personel pendukung rehabilitasi, ahli gizi, rekreasi terapi, dan apoteker juga merupakan anggota penting dari tim rehabilitasi TBI. [122] Setelah keluar dari unit perawatan rehabilitasi rawat inap, perawatan dapat diberikan secara rawat jalan . Rehabilitasi berbasis masyarakat akan diperlukan untuk sebagian besar orang, termasuk rehabilitasi kejuruan; pekerjaan yang mendukung ini cocok dengan tuntutan pekerjaan dengan kemampuan pekerja. [124] Orang dengan TBI yang tidak dapat hidup mandiri atau bersama keluarga mungkin memerlukan perawatan di fasilitas tempat tinggal yang didukung seperti rumah kelompok.[124] Perawatan tangguh , termasuk pusat penitipan anak dan fasilitas rekreasi untuk orang cacat, menawarkan waktu cuti untuk pengasuh, dan kegiatan untuk orang-orang dengan TBI. [124]
Perawatan farmakologis dapat membantu mengelola masalah kejiwaan atau perilaku. [125] Obat juga digunakan untuk mengendalikan epilepsi pasca-trauma ; Namun penggunaan pencegahan anti-epilepsi tidak dianjurkan. [126] Dalam kasus-kasus di mana orang tersebut terbaring di tempat tidur karena berkurangnya kesadaran, harus tetap berada di kursi roda karena masalah mobilitas, atau memiliki masalah lain yang sangat memengaruhi kapasitas perawatan diri , pengasuhan.dan keperawatan sangat penting. Pendekatan intervensi terdokumentasi penelitian terdokumentasi yang paling efektif adalah basis data aktivasi yang dipandu dengan pendekatan biofeedback EEG, yang telah menunjukkan peningkatan signifikan dalam kemampuan memori subjek TBI yang jauh lebih unggul daripada pendekatan tradisional (strategi, komputer, intervensi obat). Keuntungan 2,61 standar deviasi telah didokumentasikan. Kemampuan memori pendengaran TBI lebih unggul dari kelompok kontrol setelah perawatan. [63]
Prognosa
Prognosis memburuk dengan tingkat keparahan cedera. [7] Kebanyakan TBI ringan dan tidak menyebabkan cacat permanen atau jangka panjang; namun, semua tingkat keparahan TBI berpotensi menyebabkan kecacatan yang signifikan dan tahan lama. [127] Cacat permanen diperkirakan terjadi pada 10% cedera ringan, 66% cedera sedang, dan 100% cedera parah. [128] Kebanyakan TBI ringan diselesaikan sepenuhnya dalam waktu tiga minggu. Hampir semua orang dengan TBI ringan dapat hidup mandiri dan kembali ke pekerjaan yang mereka miliki sebelum cedera, meskipun sebagian kecil memiliki gangguan kognitif dan sosial ringan. [86]Lebih dari 90% orang dengan TBI moderat dapat hidup mandiri, meskipun beberapa membutuhkan bantuan di bidang-bidang seperti kemampuan fisik, pekerjaan, dan pengelolaan keuangan. [86] Kebanyakan orang dengan cedera kepala tertutup parah meninggal atau cukup pulih untuk hidup mandiri; jalan tengah kurang umum. [8] Koma, karena berkaitan erat dengan tingkat keparahan, adalah prediktor yang kuat untuk hasil yang buruk. [9]
Prognosis berbeda tergantung pada keparahan dan lokasi lesi, dan akses ke penatalaksanaan akut khusus. Perdarahan subaraknoid sekitar dua kali lipat kematian. [129] Hematoma subdural dikaitkan dengan hasil yang lebih buruk dan peningkatan mortalitas, sementara orang dengan hematoma epidural diharapkan memiliki hasil yang baik jika mereka menerima operasi dengan cepat. [74] Cedera aksonal difus dapat dikaitkan dengan koma saat kondisi parah, dan buruk. [8] Setelah tahap akut, prognosis sangat dipengaruhi oleh keterlibatan pasien dalam aktivitas yang mendorong pemulihan, yang bagi sebagian besar pasien memerlukan akses ke layanan rehabilitasi khusus dan intensif. The Fungsional Ukur Kemerdekaanadalah cara untuk melacak kemajuan dan tingkat kemandirian selama rehabilitasi. [130]
Komplikasi medis berhubungan dengan prognosis buruk. Contoh komplikasi tersebut meliputi: hipotensi (tekanan darah rendah), hipoksia ( saturasi oksigen darah rendah ), tekanan perfusi serebral yang lebih rendah , dan waktu yang lebih lama dihabiskan dengan tekanan intrakranial yang tinggi. [8] [74] Karakteristik pasien juga memengaruhi prognosis. Contoh faktor yang diduga memperburuknya meliputi: penyalahgunaan zat – zat seperti obat-obatan terlarang dan alkohol dan usia di atas enam puluh atau di bawah dua tahun (pada anak-anak, usia yang lebih muda pada saat cedera dapat dikaitkan dengan pemulihan yang lebih lambat dari beberapa kemampuan). [74]Pengaruh lain yang dapat memengaruhi pemulihan termasuk kemampuan intelektual sebelum cedera, strategi koping, sifat kepribadian, lingkungan keluarga, sistem dukungan sosial, dan keadaan keuangan. [131]
Kepuasan hidup telah diketahui menurun untuk individu dengan TBI segera setelah trauma, tetapi bukti telah menunjukkan bahwa peran hidup, usia, dan gejala depresi mempengaruhi lintasan kepuasan hidup seiring berjalannya waktu.
nya dalam waktu tiga minggu. Hampir semua orang dengan TBI ringan dapat hidup mandiri dan kembali ke pekerjaan yang mereka miliki sebelum cedera, meskipun sebagian kecil memiliki gangguan kognitif dan sosial ringan. [86]Lebih dari 90% orang dengan TBI moderat dapat hidup mandiri, meskipun beberapa membutuhkan bantuan di bidang-bidang seperti kemampuan fisik, pekerjaan, dan pengelolaan keuangan. [86] Kebanyakan orang dengan cedera kepala tertutup parah meninggal atau cukup pulih untuk hidup mandiri; jalan tengah kurang umum. [8] Koma, karena berkaitan erat dengan tingkat keparahan, adalah prediktor yang kuat untuk hasil yang buruk. [9]
Prognosis berbeda tergantung pada keparahan dan lokasi lesi, dan akses ke penatalaksanaan akut khusus. Perdarahan subaraknoid sekitar dua kali lipat kematian. [129] Hematoma subdural dikaitkan dengan hasil yang lebih buruk dan peningkatan mortalitas, sementara orang dengan hematoma epidural diharapkan memiliki hasil yang baik jika mereka menerima operasi dengan cepat. [74] Cedera aksonal difus dapat dikaitkan dengan koma saat kondisi parah, dan buruk. [8] Setelah tahap akut, prognosis sangat dipengaruhi oleh keterlibatan pasien dalam aktivitas yang mendorong pemulihan, yang bagi sebagian besar pasien memerlukan akses ke layanan rehabilitasi khusus dan intensif. The Fungsional Ukur Kemerdekaanadalah cara untuk melacak kemajuan dan tingkat kemandirian selama rehabilitasi. [130]
Komplikasi medis berhubungan dengan prognosis buruk. Contoh komplikasi tersebut meliputi: hipotensi (tekanan darah rendah), hipoksia ( saturasi oksigen darah rendah ), tekanan perfusi serebral yang lebih rendah , dan waktu yang lebih lama dihabiskan dengan tekanan intrakranial yang tinggi. [8] [74] Karakteristik pasien juga memengaruhi prognosis. Contoh faktor yang diduga memperburuknya meliputi: penyalahgunaan zat – zat seperti obat-obatan terlarang dan alkohol dan usia di atas enam puluh atau di bawah dua tahun (pada anak-anak, usia yang lebih muda pada saat cedera dapat dikaitkan dengan pemulihan yang lebih lambat dari beberapa kemampuan). [74]Pengaruh lain yang dapat memengaruhi pemulihan termasuk kemampuan intelektual sebelum cedera, strategi koping, sifat kepribadian, lingkungan keluarga, sistem dukungan sosial, dan keadaan keuangan. [131]
Kepuasan hidup telah diketahui menurun untuk individu dengan TBI segera setelah trauma, tetapi bukti telah menunjukkan bahwa peran hidup, usia, dan gejala depresi mempengaruhi lintasan kepuasan hidup seiring berjalannya waktu. [132] Banyak orang dengan cedera otak traumatis memiliki kebugaran fisik yang buruk setelah cedera akut mereka dan ini dapat menyebabkan kesulitan dalam aktivitas sehari-hari dan peningkatan tingkat kelelahan. [133]
Komplikasi
Artikel utama: Komplikasi cedera otak traumatisRisiko relatif kejang pasca-trauma meningkat dengan keparahan cedera otak traumatis. [134]CT kepala beberapa tahun setelah cedera otak traumatis yang menunjukkan ruang kosong di mana kerusakan terjadi ditandai oleh panah.
Peningkatan fungsi neurologis biasanya terjadi selama dua tahun atau lebih setelah trauma. Selama bertahun-tahun diyakini bahwa pemulihan adalah yang tercepat selama enam bulan pertama, tetapi tidak ada bukti yang mendukung hal ini. Ini mungkin terkait dengan layanan yang umumnya ditarik setelah periode ini, daripada batasan fisiologis untuk kemajuan lebih lanjut. [8] Anak-anak pulih lebih baik dalam kerangka waktu langsung dan membaik untuk periode yang lebih lama. [9]
Komplikasi adalah masalah medis berbeda yang mungkin timbul sebagai akibat dari TBI. Hasil dari cedera otak traumatis sangat bervariasi dalam jenis dan durasi; mereka termasuk komplikasi fisik, kognitif, emosional, dan perilaku. TBI dapat menyebabkan efek yang berkepanjangan atau permanen pada kesadaran, seperti koma, kematian otak , keadaan vegetatif persisten (di mana pasien tidak dapat mencapai keadaan kewaspadaan untuk berinteraksi dengan lingkungannya), [135] dan keadaan sadar minimal (di mana pasien menunjukkan tanda-tanda minimal menyadari diri atau lingkungan). [136] [137] Berbaring diam dalam waktu lama dapat menyebabkan komplikasi termasuk luka tekan , pneumoniaatau infeksi lain, kegagalan organ multipel progresif , [93] dan trombosis vena dalam , yang dapat menyebabkan emboli paru . [21] Infeksi yang dapat mengikuti fraktur tengkorak dan cedera penetrasi termasuk meningitis dan abses . [93] Komplikasi yang melibatkan pembuluh darah termasuk vasospasme , di mana pembuluh mengerut dan membatasi aliran darah, pembentukan aneurisma , di mana sisi pembuluh melemah dan balon keluar, dan stroke. [93]
Gangguan gerakan yang dapat berkembang setelah TBI meliputi tremor, ataksia (gerakan otot yang tidak terkoordinasi), kelenturan (kontraksi otot terlalu aktif), mioklonus (kontraksi otot yang menyerupai syok), dan hilangnya rentang gerak dan kontrol (khususnya dengan kehilangan gerakan) repertoar). [93] [138] Risiko kejang pasca-trauma meningkat dengan tingkat keparahan trauma (gambar di sebelah kanan) dan terutama meningkat dengan jenis trauma otak tertentu seperti memar otak atau hematoma. [128] Orang dengan kejang dini, yang terjadi dalam waktu seminggu setelah cedera, memiliki risiko epilepsi pasca-trauma yang meningkat(Kejang berulang terjadi lebih dari seminggu setelah trauma awal). [139] Orang mungkin kehilangan atau mengalami perubahan penglihatan , pendengaran , atau penciuman . [9]
nya dalam waktu tiga minggu. Hampir semua orang dengan TBI ringan dapat hidup mandiri dan kembali ke pekerjaan yang mereka miliki sebelum cedera, meskipun sebagian kecil memiliki gangguan kognitif dan sosial ringan. [86]Lebih dari 90% orang dengan TBI moderat dapat hidup mandiri, meskipun beberapa membutuhkan bantuan di bidang-bidang seperti kemampuan fisik, pekerjaan, dan pengelolaan keuangan. [86] Kebanyakan orang dengan cedera kepala tertutup parah meninggal atau cukup pulih untuk hidup mandiri; jalan tengah kurang umum. [8] Koma, karena berkaitan erat dengan tingkat keparahan, adalah prediktor yang kuat untuk hasil yang buruk. [9]
Prognosis berbeda tergantung pada keparahan dan lokasi lesi, dan akses ke penatalaksanaan akut khusus. Perdarahan subaraknoid sekitar dua kali lipat kematian. [129] Hematoma subdural dikaitkan dengan hasil yang lebih buruk dan peningkatan mortalitas, sementara orang dengan hematoma epidural diharapkan memiliki hasil yang baik jika mereka menerima operasi dengan cepat. [74] Cedera aksonal difus dapat dikaitkan dengan koma saat kondisi parah, dan buruk. [8] Setelah tahap akut, prognosis sangat dipengaruhi oleh keterlibatan pasien dalam aktivitas yang mendorong pemulihan, yang bagi sebagian besar pasien memerlukan akses ke layanan rehabilitasi khusus dan intensif. The Fungsional Ukur Kemerdekaanadalah cara untuk melacak kemajuan dan tingkat kemandirian selama rehabilitasi. [130]
Komplikasi medis berhubungan dengan prognosis buruk. Contoh komplikasi tersebut meliputi: hipotensi (tekanan darah rendah), hipoksia ( saturasi oksigen darah rendah ), tekanan perfusi serebral yang lebih rendah , dan waktu yang lebih lama dihabiskan dengan tekanan intrakranial yang tinggi. [8] [74] Karakteristik pasien juga memengaruhi prognosis. Contoh faktor yang diduga memperburuknya meliputi: penyalahgunaan zat – zat seperti obat-obatan terlarang dan alkohol dan usia di atas enam puluh atau di bawah dua tahun (pada anak-anak, usia yang lebih muda pada saat cedera dapat dikaitkan dengan pemulihan yang lebih lambat dari beberapa kemampuan). [74]Pengaruh lain yang dapat memengaruhi pemulihan termasuk kemampuan intelektual sebelum cedera, strategi koping, sifat kepribadian, lingkungan keluarga, sistem dukungan sosial, dan keadaan keuangan. [131]
Kepuasan hidup telah diketahui menurun untuk individu dengan TBI segera setelah trauma, tetapi bukti telah menunjukkan bahwa peran hidup, usia, dan gejala depresi mempengaruhi lintasan kepuasan hidup seiring berjalannya waktu. [132] Banyak orang dengan cedera otak traumatis memiliki kebugaran fisik yang buruk setelah cedera akut mereka dan ini dapat menyebabkan kesulitan dalam aktivitas sehari-hari dan peningkatan tingkat kelelahan. [133]
Komplikasi
Artikel utama: Komplikasi cedera otak traumatisRisiko relatif kejang pasca-trauma meningkat dengan keparahan cedera otak traumatis. [134]CT kepala beberapa tahun setelah cedera otak traumatis yang menunjukkan ruang kosong di mana kerusakan terjadi ditandai oleh panah.
Peningkatan fungsi neurologis biasanya terjadi selama dua tahun atau lebih setelah trauma. Selama bertahun-tahun diyakini bahwa pemulihan adalah yang tercepat selama enam bulan pertama, tetapi tidak ada bukti yang mendukung hal ini. Ini mungkin terkait dengan layanan yang umumnya ditarik setelah periode ini, daripada batasan fisiologis untuk kemajuan lebih lanjut. [8] Anak-anak pulih lebih baik dalam kerangka waktu langsung dan membaik untuk periode yang lebih lama. [9]
Komplikasi adalah masalah medis berbeda yang mungkin timbul sebagai akibat dari TBI. Hasil dari cedera otak traumatis sangat bervariasi dalam jenis dan durasi; mereka termasuk komplikasi fisik, kognitif, emosional, dan perilaku. TBI dapat menyebabkan efek yang berkepanjangan atau permanen pada kesadaran, seperti koma, kematian otak , keadaan vegetatif persisten (di mana pasien tidak dapat mencapai keadaan kewaspadaan untuk berinteraksi dengan lingkungannya), [135] dan keadaan sadar minimal (di mana pasien menunjukkan tanda-tanda minimal menyadari diri atau lingkungan). [136] [137] Berbaring diam dalam waktu lama dapat menyebabkan komplikasi termasuk luka tekan , pneumoniaatau infeksi lain, kegagalan organ multipel progresif , [93] dan trombosis vena dalam , yang dapat menyebabkan emboli paru . [21] Infeksi yang dapat mengikuti fraktur tengkorak dan cedera penetrasi termasuk meningitis dan abses . [93] Komplikasi yang melibatkan pembuluh darah termasuk vasospasme , di mana pembuluh mengerut dan membatasi aliran darah, pembentukan aneurisma , di mana sisi pembuluh melemah dan balon keluar, dan stroke. [93]
Gangguan gerakan yang dapat berkembang setelah TBI meliputi tremor, ataksia (gerakan otot yang tidak terkoordinasi), kelenturan (kontraksi otot terlalu aktif), mioklonus (kontraksi otot yang menyerupai syok), dan hilangnya rentang gerak dan kontrol (khususnya dengan kehilangan gerakan) repertoar). [93] [138] Risiko kejang pasca-trauma meningkat dengan tingkat keparahan trauma (gambar di sebelah kanan) dan terutama meningkat dengan jenis trauma otak tertentu seperti memar otak atau hematoma. [128] Orang dengan kejang dini, yang terjadi dalam waktu seminggu setelah cedera, memiliki risiko epilepsi pasca-trauma yang meningkat(Kejang berulang terjadi lebih dari seminggu setelah trauma awal). [139] Orang mungkin kehilangan atau mengalami perubahan penglihatan , pendengaran , atau penciuman . [9]
mengikuti fraktur tengkorak dan cedera penetrasi termasuk meningitis dan abses . [93] Komplikasi yang melibatkan pembuluh darah termasuk vasospasme , di mana pembuluh mengerut dan membatasi aliran darah, pembentukan aneurisma , di mana sisi pembuluh melemah dan balon keluar, dan stroke. [93]
Gangguan gerakan yang dapat berkembang setelah TBI meliputi tremor, ataksia (gerakan otot yang tidak terkoordinasi), kelenturan (kontraksi otot terlalu aktif), mioklonus (kontraksi otot yang menyerupai syok), dan hilangnya rentang gerak dan kontrol (khususnya dengan kehilangan gerakan) repertoar). [93] [138] Risiko kejang pasca-trauma meningkat dengan tingkat keparahan trauma (gambar di sebelah kanan) dan terutama meningkat dengan jenis trauma otak tertentu seperti memar otak atau hematoma. [128] Orang dengan kejang dini, yang terjadi dalam waktu seminggu setelah cedera, memiliki risiko epilepsi pasca-trauma yang meningkat(Kejang berulang terjadi lebih dari seminggu setelah trauma awal). [139] Orang mungkin kehilangan atau mengalami perubahan penglihatan , pendengaran , atau penciuman . [9]
Gangguan hormonal dapat terjadi sekunder akibat hipopituitarisme , terjadi segera atau bertahun-tahun setelah cedera pada 10 hingga 15% pasien TBI. Perkembangan diabetes insipidus atau kelainan elektrolit akut setelah cedera menunjukkan perlunya kerja endokrinologis. Tanda dan gejala hipopituitarisme dapat berkembang dan diskrining pada orang dewasa dengan TBI sedang dan TBI ringan dengan kelainan pencitraan. Anak-anak dengan cedera kepala sedang hingga parah juga dapat mengalami hipopituitarisme. Skrining harus dilakukan 3 hingga 6 bulan, dan 12 bulan setelah cedera, tetapi masalah dapat terjadi lebih jauh. [140]
Defisit kognitif yang dapat mengikuti TBI termasuk gangguan perhatian; wawasan, penilaian, dan pikiran terganggu; mengurangi kecepatan pemrosesan; distractibility; dan defisit dalam fungsi eksekutif seperti penalaran abstrak, perencanaan, pemecahan masalah, dan multitasking. [141] Kehilangan memori , gangguan kognitif paling umum di antara orang yang mengalami cedera kepala, terjadi pada 20-79% orang dengan trauma kepala tertutup, tergantung pada tingkat keparahannya. [142] Orang yang menderita TBI juga mungkin mengalami kesulitan dalam memahami atau menghasilkan bahasa lisan atau tulisan, atau dengan aspek komunikasi yang lebih halus seperti bahasa tubuh. [93] Sindrom pasca-gegar otak, seperangkat gejala abadi yang dialami setelah TBI ringan, dapat mencakup masalah fisik, kognitif, emosional dan perilaku seperti sakit kepala, pusing, sulit berkonsentrasi, dan depresi. [9] Beberapa TBI mungkin memiliki efek kumulatif. [137] Seorang anak muda yang menerima gegar otak kedua sebelum gejala dari yang lain telah sembuh mungkin berisiko mengalami kondisi yang sangat jarang tetapi mematikan yang disebut sindrom dampak kedua , di mana otak membengkak secara dahsyat bahkan setelah pukulan ringan, dengan melemahkan. atau hasil yang mematikan. Sekitar satu dari lima petinju karier dipengaruhi oleh cedera otak traumatis kronis (CTBI), yang menyebabkan gangguan kognitif, perilaku, dan fisik. [143] Dementia pugilistica, bentuk parah dari CTBI, mempengaruhi petinju karir terutama tahun setelah karir tinju. Biasanya bermanifestasi sebagai demensia , masalah ingatan, dan parkinsonisme (tremor dan kurangnya koordinasi). [144]
TBI dapat menyebabkan masalah emosional, sosial, atau perilaku dan perubahan kepribadian. [145] [146] [147] [148] Ini mungkin termasuk ketidakstabilan emosional, depresi, kegelisahan, hypomania , mania , apatis, lekas marah, masalah dengan penilaian sosial, dan gangguan keterampilan berbicara. [145] [148] [149] [150] TBI tampaknya mempengaruhi orang yang selamat dari gangguan kejiwaan termasuk gangguan obsesif kompulsif , penyalahgunaan zat , distrofiia , depresi klinis, gangguan bipolar , dan gangguan kecemasan . [151]Pada pasien yang mengalami depresi setelah TBI, ide bunuh diri tidak jarang terjadi; tingkat bunuh diri di antara orang-orang ini meningkat 2-3 kali lipat. [152] Gejala sosial dan perilaku yang dapat mengikuti TBI termasuk disinhibisi, ketidakmampuan untuk mengendalikan amarah, impulsif, kurangnya inisiatif , aktivitas seksual yang tidak pantas, asosialitas dan penarikan sosial, dan perubahan kepribadian. [145] [147] [148] [153]
TBI juga memiliki dampak yang substansial pada fungsi sistem keluarga [154]Anggota keluarga pengasuh dan penyintas TBI sering kali secara signifikan mengubah peran dan tanggung jawab keluarga mereka setelah cedera, menciptakan perubahan dan ketegangan yang signifikan pada sistem keluarga. Tantangan khas yang diidentifikasi oleh keluarga yang pulih dari TBI meliputi: frustrasi dan ketidaksabaran satu sama lain, kehilangan kehidupan dan hubungan sebelumnya, kesulitan menetapkan tujuan yang wajar, ketidakmampuan untuk secara efektif menyelesaikan masalah sebagai keluarga, meningkatnya tingkat stres dan ketegangan rumah tangga, perubahan dinamika emosi , dan keinginan luar biasa untuk kembali ke status pra-cedera. Selain itu, keluarga mungkin menunjukkan fungsi yang kurang efektif di bidang-bidang termasuk koping, penyelesaian masalah dan komunikasi. Model psikoedukasi dan konseling telah terbukti efektif dalam meminimalkan gangguan keluarga. [155]
oedukasi dan konseling telah terbukti efektif dalam meminimalkan gangguan keluarga. [155]
Epidemiologi
Penyebab kematian TBI di AS [156]
TBI adalah penyebab utama kematian dan kecacatan di seluruh dunia [6] dan menyajikan masalah sosial, ekonomi, dan kesehatan utama di seluruh dunia. [8] Ini adalah penyebab koma nomor satu, [157] ia memainkan peran utama dalam kecacatan karena trauma, [74] dan merupakan penyebab utama kerusakan otak pada anak-anak dan dewasa muda. [13] Di Eropa bertanggung jawab atas disabilitas selama bertahun-tahun daripada penyebab lainnya. [8] Ini juga memainkan peran penting dalam setengah dari kematian akibat trauma. [21]
Temuan pada frekuensi masing-masing tingkat keparahan bervariasi berdasarkan definisi dan metode yang digunakan dalam penelitian. Sebuah studi Organisasi Kesehatan Dunia memperkirakan bahwa antara 70 dan 90% cedera kepala yang menerima perawatan adalah ringan, [158] dan sebuah studi di AS menemukan bahwa cedera sedang dan berat masing-masing menyumbang 10% dari TBI, dengan sisanya ringan. [70]
The kejadian dari TBI bervariasi berdasarkan usia, jenis kelamin, wilayah dan faktor lainnya. [159] Temuan insiden dan prevalensi dalam studi epidemiologis bervariasi berdasarkan pada faktor-faktor seperti tingkat keparahan yang dimasukkan, apakah kematian dimasukkan, apakah penelitian ini terbatas pada orang yang dirawat di rumah sakit, dan lokasi penelitian. [13] Insiden tahunan TBI ringan sulit untuk ditentukan tetapi mungkin 100-600 orang per 100.000. [61]
Kematian
Di AS, tingkat fatalitas kasus diperkirakan 21% pada 30 hari setelah TBI. [95] Sebuah studi tentang prajurit Perang Irak menemukan bahwa TBI yang parah membawa kematian 30-50%. [61] Kematian telah menurun karena perawatan yang lebih baik dan sistem untuk mengelola trauma di masyarakat yang cukup kaya untuk menyediakan layanan darurat dan bedah saraf modern. [116] Bagian dari mereka yang meninggal setelah dirawat di rumah sakit dengan TBI turun dari hampir pada tahun 1970-an menjadi sekitar seperempat pada awal abad ke-21. [74] Penurunan angka kematian ini telah menyebabkan peningkatan bersamaan dalam jumlah orang yang hidup dengan cacat yang dihasilkan dari TBI. [160]
Faktor-faktor biologis, klinis, dan demografi berkontribusi pada kemungkinan bahwa suatu cedera akan berakibat fatal. [156] Selain itu, hasil sangat bergantung pada penyebab cedera kepala. Di AS, pasien dengan TBI yang terkait dengan jatuh memiliki tingkat kelangsungan hidup 89%, sementara hanya 9% dari pasien dengan TBI yang berhubungan dengan senjata api bertahan hidup. [161] Di AS, senjata api adalah penyebab paling umum TBI fatal, diikuti oleh kecelakaan kendaraan dan kemudian jatuh. [156] Dari kematian akibat senjata api, 75% dianggap sebagai bunuh diri. [156]
Insiden TBI meningkat secara global, sebagian besar disebabkan oleh peningkatan penggunaan kendaraan bermotor di negara-negara berpenghasilan rendah dan menengah. [8] Di negara-negara berkembang, penggunaan mobil telah meningkat lebih cepat daripada infrastruktur keselamatan dapat diperkenalkan. [61] Sebaliknya, undang-undang keselamatan kendaraan telah menurunkan tingkat TBI di negara-negara berpenghasilan tinggi, [8] yang telah melihat penurunan TBI terkait lalu lintas sejak tahun 1970-an. [53] Setiap tahun di Amerika Serikat, sekitar dua juta orang menderita TBI, [19] sekitar 675.000 cedera terlihat di departemen darurat, [162] dan sekitar 500.000 pasien dirawat di rumah sakit. [159] Insiden tahunan TBI diperkirakan 180–250 per 100.000 orang di AS, [159] 281 per 100.000 di Prancis, 361 per 100.000 di Afrika Selatan, 322 per 100.000 di Australia, [13] dan 430 per 100.000 di Inggris. [59] Di Uni Eropa, insiden agregat tahunan rawat inap dan kematian TBI diperkirakan 235 per 100.000. [8]
Demografi
TBI hadir pada 85% anak-anak yang mengalami trauma traumatis, baik sendirian atau dengan cedera lainnya. [163] Jumlah TBI terbesar terjadi pada orang berusia 15-24. [11] [36] Karena TBI lebih umum pada orang muda, biaya untuk masyarakat tinggi karena hilangnya tahun-tahun produktif sampai mati dan cacat. [8] Kelompok usia yang paling berisiko untuk TBI adalah anak-anak usia 5-9 dan orang dewasa di atas usia 80, [7] dan tingkat tertinggi kematian dan rawat inap karena TBI adalah pada orang di atas usia 65 tahun [127] Insiden TBI terkait musim gugur di negara-negara Dunia Pertama meningkat seiring pertambahan populasi; dengan demikian usia rata – rata orang dengan cedera kepala telah meningkat. [8]
Terlepas dari usia, tingkat TBI lebih tinggi pada pria. [36] Pria menderita TBI dua kali lebih banyak daripada wanita dan memiliki risiko cedera kepala fatal empat kali lipat, [7] dan pria memiliki dua pertiga trauma masa kanak-kanak dan remaja. [164] Namun, saat dicocokkan dengan cedera yang parah, wanita tampak lebih buruk daripada pria. [96]
Status sosial ekonomi juga tampaknya mempengaruhi tingkat TBI; orang-orang dengan tingkat pendidikan dan pekerjaan yang lebih rendah dan status sosial ekonomi yang lebih rendah berada pada risiko yang lebih besar. [13] Kira-kira setengah dari mereka yang dipenjara di penjara dan penjara di Amerika Serikat memiliki TBI. [165]
Sejarah
Cedera kepala hadir dalam mitos kuno yang mungkin tanggal sebelum sejarah tercatat. [166] Tengkorak yang ditemukan di kuburan medan perang dengan lubang yang dibor di atas garis fraktur menunjukkan bahwa trepanasi mungkin telah digunakan untuk mengobati TBI di zaman kuno. [167] Mesopotamia kuno mengetahui cedera kepala dan beberapa efeknya, termasuk kejang, kelumpuhan, dan kehilangan penglihatan, pendengaran atau ucapan. [168] The Edwin Smith Papyrus , yang ditulis sekitar tahun 1650–1550 SM, menggambarkan berbagai cedera kepala dan gejala-gejala dan mengklasifikasikannya berdasarkan presentasi dan kemampuan penelusurannya. [169] Dokter Yunani Kuno termasuk Hippocratesmemahami otak sebagai pusat pemikiran, mungkin karena pengalaman mereka dengan trauma kepala. [170]
Ahli bedah Abad Pertengahan dan Renaissance melanjutkan praktik trepanasi untuk cedera kepala. [170] Pada Abad Pertengahan, dokter lebih lanjut menggambarkan gejala cedera kepala dan istilah gegar otak menjadi lebih luas. [171] Gejala gegar otak pertama kali dijelaskan secara sistematis pada abad ke-16 oleh Berengario da Carpi . [170]
Pertama kali disarankan pada abad ke-18 bahwa tekanan intrakranial daripada kerusakan tengkorak adalah penyebab patologi setelah TBI. Hipotesis ini dikonfirmasi sekitar akhir abad ke-19, dan membuka tengkorak untuk menghilangkan tekanan kemudian diusulkan sebagai pengobatan. [167]
Pada abad ke-19 tercatat bahwa TBI terkait dengan perkembangan psikosis . [172] Pada saat itu muncul perdebatan apakah sindrom pasca-gegar otak disebabkan oleh gangguan jaringan otak atau faktor psikologis. [171] Perdebatan berlanjut hari ini.Phineas Gage dengan besi tamping yang memasuki pipi kirinya dan muncul di bagian atas kepalanya
Mungkin kasus pertama yang dilaporkan tentang perubahan kepribadian setelah cedera otak adalah kasus Phineas Gage , yang selamat dari kecelakaan di mana batang besi besar didorong melalui kepalanya, menghancurkan satu atau kedua lobus frontalnya; banyak kasus perubahan kepribadian setelah cedera otak telah dilaporkan sejak itu. [30] [32] [33] [42] [43] [47] [173] [174]
Abad ke-20 melihat kemajuan teknologi yang meningkatkan perawatan dan diagnosis seperti pengembangan alat pencitraan termasuk CT dan MRI, dan, pada abad ke-21, difusi tensor imaging (DTI). Pengenalan pemantauan tekanan intrakranial pada 1950-an telah dikreditkan dengan memulai “era modern” cedera kepala. [116] [175] Sampai abad ke-20, angka kematian TBI tinggi dan rehabilitasi jarang terjadi; perbaikan dalam perawatan yang dilakukan selama Perang Dunia I mengurangi angka kematian dan memungkinkan rehabilitasi. [166] Fasilitas yang didedikasikan untuk rehabilitasi TBI mungkin pertama kali didirikan selama Perang Dunia I. [166]Bahan peledak yang digunakan dalam Perang Dunia I menyebabkan banyak ledakan ledakan; banyaknya TBI yang dihasilkan memungkinkan para peneliti untuk belajar tentang pelokalan fungsi otak. [176] Cedera terkait ledakan sekarang menjadi masalah umum dalam veteran yang kembali dari Irak & Afghanistan; penelitian menunjukkan bahwa gejala TBI tersebut sebagian besar sama dengan gejala TBI yang melibatkan pukulan fisik ke kepala. [177]
Pada 1970-an, kesadaran TBI sebagai masalah kesehatan masyarakat tumbuh, [178] dan banyak kemajuan telah dibuat sejak saat itu dalam penelitian trauma otak, [116] seperti penemuan cedera otak primer dan sekunder . [167] 1990-an melihat pengembangan dan penyebaran pedoman standar untuk pengobatan TBI, dengan protokol untuk berbagai masalah seperti obat-obatan dan manajemen tekanan intrakranial. [116] Penelitian sejak awal 1990-an telah meningkatkan kelangsungan hidup TBI; [167] dekade itu dikenal sebagai ” Dekade Otak ” untuk kemajuan yang dibuat dalam penelitian otak. [179]
Arahan penelitian
Phineas Gage dengan besi tamping yang memasuki pipi kirinya dan muncul di bagian atas kepalanya
Mungkin kasus pertama yang dilaporkan tentang perubahan kepribadian setelah cedera otak adalah kasus Phineas Gage , yang selamat dari kecelakaan di mana batang besi besar didorong melalui kepalanya, menghancurkan satu atau kedua lobus frontalnya; banyak kasus perubahan kepribadian setelah cedera otak telah dilaporkan sejak itu. [30] [32] [33] [42] [43] [47] [173] [174]
Abad ke-20 melihat kemajuan teknologi yang meningkatkan perawatan dan diagnosis seperti pengembangan alat pencitraan termasuk CT dan MRI, dan, pada abad ke-21, difusi tensor imaging (DTI). Pengenalan pemantauan tekanan intrakranial pada 1950-an telah dikreditkan dengan memulai “era modern” cedera kepala. [116] [175] Sampai abad ke-20, angka kematian TBI tinggi dan rehabilitasi jarang terjadi; perbaikan dalam perawatan yang dilakukan selama Perang Dunia I mengurangi angka kematian dan memungkinkan rehabilitasi. [166] Fasilitas yang didedikasikan untuk rehabilitasi TBI mungkin pertama kali didirikan selama Perang Dunia I. [166]Bahan peledak yang digunakan dalam Perang Dunia I menyebabkan banyak ledakan ledakan; banyaknya TBI yang dihasilkan memungkinkan para peneliti untuk belajar tentang pelokalan fungsi otak. [176] Cedera terkait ledakan sekarang menjadi masalah umum dalam veteran yang kembali dari Irak & Afghanistan; penelitian menunjukkan bahwa gejala TBI tersebut sebagian besar sama dengan gejala TBI yang melibatkan pukulan fisik ke kepala. [177]
Pada 1970-an, kesadaran TBI sebagai masalah kesehatan masyarakat tumbuh, [178] dan banyak kemajuan telah dibuat sejak saat itu dalam penelitian trauma otak, [116] seperti penemuan cedera otak primer dan sekunder . [167] 1990-an melihat pengembangan dan penyebaran pedoman standar untuk pengobatan TBI, dengan protokol untuk berbagai masalah seperti obat-obatan dan manajemen tekanan intrakranial. [116] Penelitian sejak awal 1990-an telah meningkatkan kelangsungan hidup TBI; [167] dekade itu dikenal sebagai ” Dekade Otak ” untuk kemajuan yang dibuat dalam penelitian otak. [179]
Arahan penelitian
Obat-obatan
Tidak ada obat yang disetujui untuk menghentikan perkembangan cedera awal menjadi cedera sekunder . [61] Variasi kejadian patologis memberikan peluang untuk menemukan perawatan yang mengganggu proses kerusakan. [8] Metode perlindungan saraf untuk mengurangi cedera sekunder, telah menjadi topik yang menarik setelah TBI. Namun, uji coba terhadap agen uji yang dapat menghentikan mekanisme seluler ini sebagian besar menemui kegagalan. [8] Misalnya, ada minat mendinginkan otak yang terluka ; Namun, tinjauan Cochrane 2014 tidak menemukan cukup bukti untuk melihat apakah itu berguna atau tidak. [180] Mempertahankan suhu normal dalam periode segera setelah TBI tampak bermanfaat.[181] Satu ulasan menemukan suhu yang lebih rendah dari normal berguna pada orang dewasa tetapi tidak untuk anak-anak. [182] Sementara dua ulasan lain ternyata tidak bermanfaat. [183] [181]
Penelitian lebih lanjut diperlukan untuk menentukan apakah vasokonstriktor indometasin (indometasin) dapat digunakan untuk mengobati peningkatan tekanan pada tengkorak setelah TBI. [184]
Selain itu, obat-obatan seperti antagonis reseptor NMDA untuk menghentikan kaskade neurokimiawi seperti eksitotoksisitas menunjukkan harapan dalam uji coba pada hewan tetapi gagal dalam uji klinis. [116] Kegagalan ini bisa disebabkan oleh faktor termasuk kesalahan dalam desain percobaan atau dalam ketidakcukupan agen tunggal untuk mencegah berbagai proses cedera yang terlibat dalam cedera sekunder. [116]
Topik penelitian lain termasuk penyelidikan manitol , [185] deksametason , [186] progesteron , [187] xenon , [188] barbiturat , [189] magnesium (tidak ada bukti kuat), [190] [191] penghambat saluran kalsium , [192] agonis PPAR-γ , [193] [194] kurkuminoid , [195] etanol , [196] antagonis NMDA , [116] kafein . [197]
Prosedur
Selain modalitas pencitraan tradisional, ada beberapa perangkat yang membantu memantau cedera otak dan memfasilitasi penelitian. Mikrodialisis memungkinkan pengambilan sampel cairan ekstraseluler untuk analisis metabolit yang mungkin mengindikasikan iskemia atau metabolisme otak, seperti glukosa, gliserol, dan glutamat. [198] [199] Sistem pemantauan oksigen jaringan otak intraparenchymal (baik Licox atau Neurovent-PTO) digunakan secara rutin dalam perawatan neurointensif di AS. [200] Model non invasif yang disebut CerOx sedang dalam pengembangan. [201]
Penelitian juga direncanakan untuk mengklarifikasi faktor-faktor yang berkorelasi dengan hasil di TBI dan untuk menentukan dalam kasus mana yang terbaik untuk melakukan CT scan dan prosedur bedah. [202]
Terapi oksigen hiperbarik (HBO) telah dievaluasi sebagai tambahan pada pengobatan setelah TBI. Temuan tinjauan sistematis Cochrane 2012 tidak membenarkan penggunaan rutin terapi oksigen hiperbarik untuk mengobati orang yang pulih dari cedera otak traumatis. [203] Tinjauan ini juga melaporkan bahwa hanya sejumlah kecil uji coba terkontrol secara acak telah dilakukan pada saat peninjauan, banyak di antaranya memiliki masalah metodologis dan pelaporan yang buruk. [203] HBO untuk TBI kontroversial dengan bukti lebih lanjut yang diperlukan untuk menentukan apakah ia memiliki peran. [204] [203]
Psikologis
Penelitian lebih lanjut diperlukan untuk menentukan efektivitas pendekatan pengobatan non-farmakologis untuk mengobati depresi pada anak-anak / remaja dan orang dewasa dengan TBI. [205]
Pada 2010, penggunaan pengukuran pelacakan visual prediktif untuk mengidentifikasi cedera otak traumatis ringan sedang dipelajari. Dalam tes pelacakan visual, unit display yang dipasang di kepala dengan kemampuan pelacakan mata menunjukkan objek bergerak dalam pola biasa. Orang tanpa cedera otak dapat melacak objek bergerak dengan gerakan mata pengejaran yang halus dan lintasan yang benar . Tes ini membutuhkan perhatian dan memori yang berfungsi yang merupakan fungsi sulit bagi orang dengan cedera otak traumatis ringan. Pertanyaan yang sedang dipelajari, adalah apakah hasil untuk orang dengan cedera otak akan menunjukkan kesalahan pandangan pelacakan visual relatif terhadap target bergerak. [206]
Memantau tekanan
Indeks reaktivitas tekanan adalah teknologi yang muncul yang menghubungkan tekanan intrakranial dengan tekanan darah arteri untuk memberikan informasi tentang keadaan perfusi otak. [207]
Ada berbagai kecacatan yang memengaruhi kemampuan kognitif . Ini adalah konsep luas yang mencakup berbagai defisit intelektual atau kognitif , termasuk kecacatan intelektual (sebelumnya disebut keterbelakangan mental ), defisit yang terlalu ringan untuk memenuhi syarat sebagai kecacatan intelektual, berbagai kondisi spesifik (seperti ketidakmampuan belajar spesifik ), dan masalah yang diperoleh di kemudian hari melalui cedera otak yang didapat atau penyakit neurodegeneratif seperti demensia .
Banyak dari kecacatan ini memiliki efek pada ingatan , yaitu kemampuan untuk mengingat kembali apa yang telah dipelajari dari waktu ke waktu. Biasanya memori dipindahkan dari memori sensorik ke memori yang bekerja , dan akhirnya menjadi memori jangka panjang . Orang dengan cacat kognitif biasanya akan mengalami masalah dengan salah satu dari jenis memori ini. [1]
Intelektual cacat
Artikel utama: Cacat intelektual
Cacat intelektual, juga dikenal sebagai ketidakmampuan belajar umum , [2] dan sebelumnya dikenal sebagai keterbelakangan mental (istilah yang sekarang dianggap ofensif), [3] [4] adalah gangguan umum yang ditandai dengan gangguan fungsi kognitif secara signifikan dan defisit dalam dua atau lebih adaptif perilaku yang muncul sebelum dewasa. Secara historis telah didefinisikan sebagai skor Intelligence Quotient (IQ) di bawah 70, tetapi definisi sekarang mencakup baik satu komponen yang berkaitan dengan fungsi mental dan yang berkaitan dengan keterampilan fungsional individu di lingkungan mereka, sehingga IQ bukan satu-satunya faktor.
Kecacatan intelektual pasti muncul pada masa perkembangan, tidak hanya sebagai orang dewasa. Sebaliknya, orang dengan gangguan kognitif memiliki, atau sebelumnya memiliki, IQ normal, tetapi sekarang menunjukkan kebingungan, pelupa dan kesulitan berkonsentrasi; gangguan kognitif adalah khas dari cedera otak, efek samping dari obat-obatan, dan demensia .
Belajar tertentu kecacatan
Artikel utama: ketidakmampuan belajar spesifik
Ketidakmampuan belajar tertentu adalah klasifikasi termasuk beberapa gangguan di mana seseorang memiliki kesulitan belajar dengan cara yang khas, biasanya disebabkan oleh faktor atau faktor yang tidak diketahui, tetapi kadang-kadang disebabkan oleh stroke atau masalah medis lainnya. Ketidakmampuan belajar khusus termasuk disleksia dan gangguan koordinasi perkembangan dan gangguan perkembangan psikologis lainnya . [5] Tidak seperti kecacatan intelektual lainnya, ini bukan indikasi kecerdasan umumtingkat, dan banyak ahli akibatnya tidak menganggapnya sebagai cacat intelektual sejati. Sebaliknya, orang dengan ketidakmampuan belajar tertentu mengalami kesulitan melakukan jenis keterampilan kognitif tertentu atau jika diajarkan dengan cara konvensional. Ketidakmampuan belajar tertentu tidak dapat disembuhkan atau diperbaiki, tetapi efeknya dapat dikurangi dengan penggunaan strategi pembelajaran yang berbeda.
Individu dengan ketidakmampuan belajar tertentu menghadapi beberapa tantangan sepanjang hidup. Dukungan sosial dapat menjadi komponen penting bagi siswa dengan ketidakmampuan belajar khusus dalam sistem sekolah. Dengan dukungan dan intervensi yang tepat, orang-orang dengan ketidakmampuan belajar tertentu dapat berhasil di sekolah dan menjadi sukses di kemudian hari. Sebaliknya, banyak individu yang mengalami kesulitan di sekolah atau yang dianggap ‘malas’ atau ‘bodoh’ di sekolah, mungkin memiliki ketidakmampuan belajar spesifik yang tidak dikenali daripada kekurangan karakter atau IQ rendah.
Mengakuisisi cedera otak
Artikel utama: Akuisisi cedera otak
Cedera otak yang didapat (ABI) adalah kerusakan otak yang disebabkan oleh peristiwa setelah kelahiran, bukan sebagai bagian dari kelainan genetik atau bawaan . Biasanya mempengaruhi fungsi kognitif , fisik, emosional , sosial atau independen. ABI dapat disebabkan oleh cedera otak traumatis atau cedera non-traumatis seperti stroke , infeksi , atau penyalahgunaan zat . Sebagian besar definisi ABI tidak termasuk gangguan neurodegenerative .
Orang dengan cedera otak mungkin mengalami kesulitan mengendalikan, mengoordinasi, dan mengomunikasikan pikiran dan tindakan mereka. Mereka mungkin atau mungkin tidak mempertahankan kemampuan intelektual mereka, tergantung pada jenis dan tingkat cedera. Namun, kemampuan intelektual seseorang dengan cedera otak cenderung terganggu oleh koordinasi pemikiran dan kesulitan komunikasi yang dihasilkan, yang dapat menyulitkan mereka untuk mengekspresikan diri dengan cara yang dapat dipahami orang lain. Ini mungkin memberikan kesan yang salah tentang kecerdasan yang rusak bahkan pada orang dengan kapasitas intelektual normal.
Penyakit neurodegenerative
Artikel utama: Neurodegeneration
Semua penyakit neurodegeneratif melibatkan hilangnya struktur atau fungsi neuron secara progresif , termasuk kematian neuron. Banyak penyakit neurodegeneratif termasuk Parkinson , Alzheimer , dan Huntington terjadi sebagai akibat dari proses neurodegeneratif. Ketika penelitian berlangsung, banyak kemiripan muncul yang menghubungkan penyakit ini satu sama lain pada tingkat sub-seluler. Menemukan kesamaan ini menawarkan harapan untuk kemajuan terapi yang dapat memperbaiki banyak penyakit secara bersamaan.
Demensia adalah kehilangan kemampuan kognitif yang serius pada orang yang sebelumnya tidak mengalami gangguan, melebihi apa yang mungkin diharapkan dari penuaan normal. Baik demensia dan kecacatan intelektual didefinisikan oleh ahli saraf sebagai memiliki IQ yang merupakan dua standar deviasi di bawah median (di bawah sekitar 70, ketika 100 adalah median); perbedaan antara dua klasifikasi ini untuk kecacatan intelektual adalah apakah IQ rendah mewakili kondisi seumur hidup (kecacatan intelektual), atau suatu kondisi yang diperoleh kemudian (demensia). [6]
Demensia mungkin statis, akibat dari cedera otak global yang unik, atau progresif, yang mengakibatkan penurunan jangka panjang karena kerusakan atau penyakit dalam tubuh. Pada tahap awal penyakit Alzheimer, yang gejala demensia disebut gangguan kognitif ringan , orang tersebut biasanya kehilangan 8 hingga 10 poin IQ per tahun, dengan hasil bahwa seseorang yang sebelumnya memiliki kecerdasan normal biasanya menjadi cacat intelektual dalam waktu kurang dari lima tahun. [7]
Hidup dengan kognitif cacat
Penelitian mendokumentasikan pentingnya menyediakan bagi mereka dengan disabilitas intelektual ruang dan konteks alternatif di mana mereka merasa termasuk dan dapat menegaskan definisi kemampuan mereka sendiri dan apa artinya “normal”. [8]
Gangguan perkembangan spesifik
Gangguan perkembangan spesifik ( SDD ) adalah gangguan di mana perkembangan tertunda di satu area atau area tertentu, [1] dan di mana pada dasarnya semua area perkembangan lainnya tidak terpengaruh. [2] Gangguan perkembangan spesifik adalah kebalikan dari gangguan perkembangan pervasif [2] yang ditandai oleh keterlambatan dalam pengembangan berbagai fungsi dasar termasuk sosialisasi dan komunikasi . [3]
ICD-10 taksonomi
Revisi kesepuluh dari Klasifikasi Statistik Internasional Penyakit dan Masalah Kesehatan Terkait (ICD-10) memiliki empat kategori gangguan perkembangan spesifik: gangguan perkembangan spesifik bicara dan bahasa, gangguan perkembangan spesifik keterampilan skolastik, gangguan perkembangan spesifik fungsi motorik, dan gangguan perkembangan spesifik campuran. [4]
taksonomi DSM
Dalam edisi ketiga Manual Diagnostik dan Statistik Gangguan Mental (DSM-III), [5] SDD menentang gangguan perkembangan pervasive (PDD). Ada dua faktor yang dipertimbangkan:
- Kekhususan penurunan nilai: di SDD ada satu domain tunggal yang terpengaruh, sedangkan di PDD beberapa area fungsi terpengaruh. [6]
- Sifat gangguan: pengembangan SDD tertunda tetapi tidak abnormal, sedangkan pada PDD ada penyimpangan perilaku yang tidak khas untuk setiap tahap perkembangan. [6]
Dalam edisi keempat DSM, gangguan perkembangan spesifik tidak lagi dikelompokkan bersama. [7] Sebagai gantinya mereka direklasifikasi sebagai gangguan komunikasi, gangguan belajar, dan gangguan keterampilan motorik. [1]
Perbandingan dan ketentuan
| ICD-10 [8] | DSM-IV-TR [9] | ICD-11 [10] |
|---|---|---|
| Gangguan perkembangan spesifik bicara dan bahasa (F80):Gangguan artikulasi wicara spesifik (F80.0)Gangguan bahasa ekspresif (F80.1)Gangguan bahasa reseptif (F80.2)Afasia didapat dengan sindrom Landau-Kleffner epilepsi (F80.3)Gangguan perkembangan bicara dan bahasa lainnya (F80.8)Gangguan perkembangan bicara dan bahasa, tidak spesifik (F80.9) | Gangguan komunikasi :Gangguan Bahasa Ekspresif (315.31)Disorderive-Ekspresif Bahasa Disorder Campuran (315,32)Gangguan Fonologis (315,39)Gagap (307.0)Gangguan Komunikasi Tidak Dinyatakan Lain (307.9) | Gangguan Bicara & Bahasa Perkembangan (6A01):Gangguan suara bicara perkembangan (6A01.0)Gangguan kelancaran bicara perkembangan (6A01.1)Gangguan bahasa perkembangan (6A01.2)Gangguan bahasa perkembangan dengan gangguan bahasa reseptif dan ekspresif (6A01.20)Gangguan bahasa perkembangan dengan gangguan terutama bahasa ekspresif (6A01.21)Gangguan bahasa perkembangan dengan gangguan terutama bahasa pragmatis (6A01.22)Gangguan bahasa perkembangan, dengan gangguan bahasa tertentu lainnya (6A01.23)Gangguan perkembangan bicara atau bahasa tertentu lainnya (6A01.Y)Gangguan bicara atau bahasa perkembangan, tidak spesifik (6A01.Z) |
| Gangguan perkembangan spesifik keterampilan skolastik (F81):Gangguan membaca spesifik (F81.0)Gangguan ejaan spesifik (F81.1)Gangguan keterampilan aritmatika tertentu (F81.2)Gangguan keterampilan skolastik campuran (F81.3)Gangguan keterampilan skolastik lainnya (F81.8)Gangguan perkembangan keterampilan skolastik, tidak spesifik (F81.9) | Gangguan belajar :Reading Disorder (315.0)Gangguan Matematika (315.1)Gangguan Ekspresi Tertulis (315.2)Gangguan Belajar Tidak Dinyatakan Lain (315.9) | Gangguan belajar perkembangan (6A03):Gangguan belajar perkembangan dengan gangguan membaca (6A03.0)Gangguan belajar perkembangan dengan gangguan dalam ekspresi tertulis (6A03.1)Gangguan belajar perkembangan dengan gangguan dalam matematika (6A03.2)Gangguan belajar perkembangan dengan gangguan belajar tertentu lainnya (6A03.3)Gangguan belajar perkembangan, tidak spesifik (6A03.Z) |
| Gangguan perkembangan spesifik fungsi motorik (F82) | Gangguan keterampilan motorik :Gangguan koordinasi perkembangan (315,4) | Gangguan koordinasi motorik perkembangan (6A04) |
| Gangguan perkembangan spesifik campuran (F83) |
You must be logged in to post a comment.